
 Viernes, 23.00 horas:
Viernes, 23.00 horas:
Una mujer de 24 años acude a su Departamento de Emergencias después de una colisión automovilística. Ella era la conductora inmovilizada de un automóvil que chocó de frente con otro vehículo. Se queja únicamente de dolor en el pecho y parece incómoda y ansiosa. El monitor muestra taquicardia sinusal y se ve una fractura de esternón en la radiografía de tórax. Después de la FIV y el fentanilo, sigue ligeramente taquicárdica y uno se pregunta:
- ¿Necesito enviar una troponina?
- ¿Si la troponina es negativa es necesario internar a este paciente?
- ¿Qué otras pruebas debo considerar en el Departamento de Emergencias?
Lesión cardíaca contundente
Definición: No existe una definición estándar de lesión cardíaca contusa (BCI). En general, BCI se refiere a cualquier traumatismo contundente en el corazón. Esto puede variar desde lesiones leves hasta graves, que incluyen:
- Contusiones cardiacas
- Arritmias después de un trauma
- Rotura de la pared ventricular
Epidemiología:
- La incidencia estimada de BCI en traumatismo torácico varía mucho con valores informados que oscilan entre el 8 y el 71%. Esta amplia gama se debe a la falta de una definición y criterios de diagnóstico claros. ( Pasqaule 1998 , Singh 2018 )
- Un estudio reciente encontró una incidencia de BCI del 25% entre pacientes con traumatismo torácico cerrado. ( Emet 2010 )
-
Anatomía más comúnmente lesionada (Estructuras anteriores):
- Ventrículo derecho
- Aurícula derecha
-
Lesionados con menos frecuencia:
- Ventrículo izquierdo y aurícula
- Tabique, válvulas y arterias coronarias (extremadamente RARO). ( Karalis 1994 )
Causas:
Sospeche BCI en cualquier paciente con traumatismo torácico significativo o impacto precordial directo, incluyendo:
- Accidentes automovilísticos (más comunes)
- Peatones atropellados por vehículos de motor
- Lesiones por aplastamiento
- Lesiones por explosión
- Lesiones por desaceleración
Normalmente se requiere una cantidad significativa de fuerza para que se produzca la BCI. Hasta el 20% de las muertes debidas a accidentes automovilísticos se atribuyen a BCI. ( Schultz 2004 , Singh 2018 )
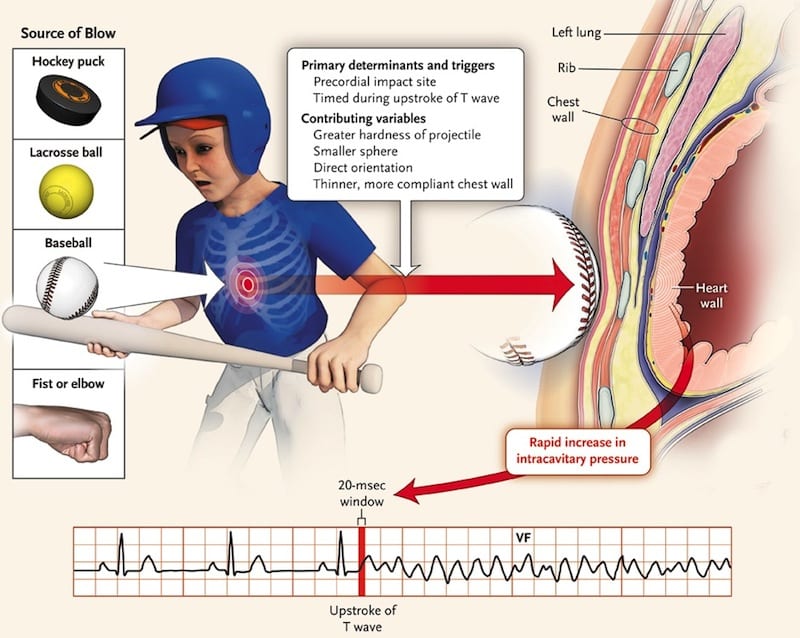
Una palabra (o dos) en latín…
Commotio Cordis ( Borjesson 2009 )
- Latín para "perturbación del corazón"
- Segunda causa de muerte en deportistas jóvenes después de la miocardiopatía hipertrófica (MCH)
-
Muerte súbita después de un golpe aparentemente de bajo impacto en el pecho con un proyectil duro, más comúnmente
- pelotas de béisbol
- pelotas de lacrosse
- discos de hockey
- La naturaleza fatal del golpe requiere una combinación desafortunada de ubicación del impacto, velocidad y dureza del proyectil que ocurre apenas milisegundos antes del pico de una onda T.
- Esto resulta en fibrilación ventricular seguida de muerte súbita.
Fisiopatología:
La fisiopatología de la BCI depende de cuál de las lesiones ha ocurrido.
- Lesión pericárdica: laceración pericárdica, perforación, hematoma.
- Lesión auricular y ventricular
- ruptura de la pared
- Contusiones de miocardio (las más comunes y las más inocuas)
- Lesión valvular: desgarros o roturas de válvula cardíaca, músculo papilar y cuerdas tendinosas.
- Lesión de vasos coronarios
- alteración íntima
- Trombosis
- Disección
Signos y síntomas:
-
Síntomas:
- El síntoma más común es el dolor en el pecho.
- Los síntomas dependerán ampliamente del alcance de la BCI.
-
Señales:
- Arritmias (más comúnmente taquicardia sinusal, fibrilación auricular)
- Deformidades de la pared torácica o equimosis.
- Déficits de pulso
- hipotensión
- Nuevos murmullos
-
Nueva insuficiencia cardiaca
- Estertores
- Ruidos cardíacos apagados
- Venas del cuello distendidas
- Derrame pericárdico o taponamiento
Las BCI más graves provocan la rotura de la pared de cualquiera de las cámaras y estos pacientes normalmente no sobreviven hasta la presentación en el servicio de urgencias. ( Shorr 1987 , Calhoon 1986 , Yousef 2014 )
Los pacientes pediátricos tienen una mayor distensibilidad de la cavidad torácica y es posible que no haya signos externos de trauma que hagan sospechar una BCI.
Lesiones asociadas ( Schultz 2004 ):
- Lesión craneal
- Lesión en las extremidades
- Fractura de costilla
- Lesión aórtica
- hemotórax
- Contusión pulmonar
- Neumotórax
- Pecho mayal
- Fractura de esternón
- Lesión de órganos sólidos abdominales
- Lesión espinal
Gestión Inmediata:
- Los médicos deben proceder con la estabilización inicial del paciente traumatizado.
- La hipotensión en el paciente traumatizado debe considerarse inicialmente como debida a una hemorragia y no como una causa puramente cardíaca.
- Se debe realizar un examen FAST (evaluación enfocada con ecografía para traumatismos) inmediatamente después de completar la encuesta primaria.
- Considere un examen "extendido" (EFAST) e incluya vistas de la parte anterior del tórax para evaluar el neumotórax.
- La taquicardia persistente después de la reanimación con volumen, el control adecuado del dolor y la exclusión de hemorragia intratorácica o intraabdominal deben hacer sospechar de una posible BCI.
Pruebas y tratamiento:
-
Electrocardiograma
- El electrocardiógrafo de 12 derivaciones es una importante herramienta de detección en pacientes con posible BCI y puede guiar rápidamente la disposición del paciente.
-
Nuevas anomalías en el electrocardiograma, como
- Arritmias (es decir, fibrilación auricular)
- Retrasos en la conducción (bloqueos de rama)
- Las elevaciones o depresiones del segmento ST justifican una monitorización telemétrica continua
-
- El ritmo más común encontrado después de una BCI es la taquicardia sinusal seguida de fibrilación auricular.
- Los electrocardiógrafos deben repetirse ante cualquier cambio en la sintomatología o el estado hemodinámico del paciente.
Hallazgos del electrocardiograma en lesiones cardíacas cerradas ( Foil 1990 ):
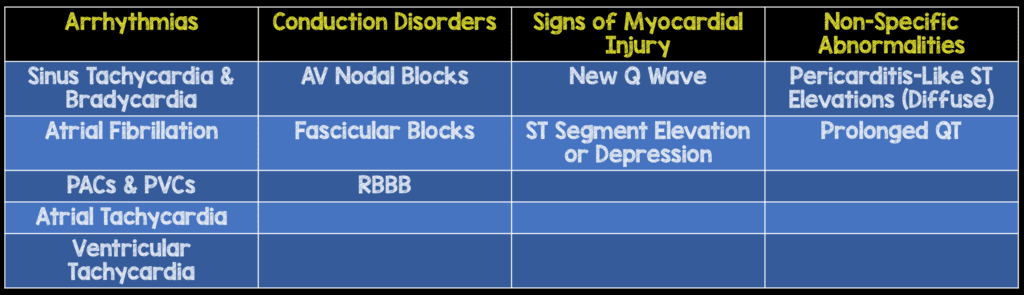
-
Radiografía de pecho
- Prueba inicial útil para evaluar el traumatismo torácico
-
Ciertas lesiones visibles en las radiografías se asocian comúnmente con BCI, pero no garantizan:
- Fracturas de esternón ( Sadaba 2000 )
- Múltiples fracturas de costillas
-
Ecocardiografía
- Parte de una evaluación integral para BCI
- Los derrames pericárdicos y el taponamiento deben descartarse tempranamente con el examen FAST
-
Ecocardiografía transtorácica (ETT)
- Puede ser realizado junto a la cama por médicos de EM.
-
Da una impresión de:
- Contractilidad cardíaca general (organización, fracción de eyección)
- Anormalidades en el movimiento de la pared.
- Flujo sanguíneo turbulento
- Trombos intraventriculares o intraauriculares
- Visualización limitada en hasta 1/3 de los pacientes debido a malas vistas ecocardiográficas
- La Ecocardiografía Transesofágica (ETE) es más sensible para detectar lesiones que requieren intervención (roturas de paredes y válvulas)
- El tiempo hasta la cirugía fue significativamente más corto para los pacientes con BCI identificado en ETE. ( Chirillo 1996 )
- La ETT debe repetirse ante cualquier cambio en el estado del paciente ( Chirillo 1996 , Labovitz 2010 )
-
Biomarcadores cardíacos
- La utilidad de los biomarcadores cardíacos como la troponina aún no está clara
- La presencia de una única troponina elevada ayuda poco a guiar el tratamiento o la intervención adicional, excepto aumentar la probabilidad de ingreso y consulta de cardiología.
- Aún se desconoce el momento óptimo para la medición de troponina
- Una revisión de estudios prospectivos demostró que una troponina negativa tenía un valor predictivo negativo del 100% para complicaciones cardíacas posteriores ( Guild 2014 ). Sin embargo, se desconoce el momento ideal para comprobar que la troponina
- Las elevaciones de la troponina también pueden atribuirse a un traumatismo no torácico importante.
- La CK-MB no es un biomarcador recomendado en BCI y no se ha demostrado que se correlacione con la morbilidad o mortalidad por BCI ( Fulda 1997 )
- No existe un estándar de oro ni una recomendación para el uso rutinario de biomarcadores cardíacos para caracterizar o pronosticar el BCI.
-
Tomografía computarizada (TC) de tórax
- La TC con traumatismo torácico significativo genera sospecha de BCI y debería conducir a más investigaciones
- La tomografía computarizada no es sensible ya que se ha demostrado que no detecta lesiones que luego se encuentran en el eco ( Hammer 2016 )
Pautas publicadas:
- La Asociación Oriental para la Cirugía de Trauma (EAST) publicó un conjunto de pautas para la evaluación y atención de personas con BCI: ( Clancy 2012 )
-
Evidencia de nivel 1:
- Obtener un electrocardiograma (EKG) en todos los pacientes con sospecha de BCI
-
Evidencia de nivel 2:
- Si el electrocardiograma revela una nueva anomalía (arritmia, cambios del segmento ST, bloqueos cardíacos), admita al paciente para una monitorización continua del electrocardiograma (telemetría). Comparar con un EKG anterior siempre que esté disponible
- La BCI se puede descartar en pacientes con un ECG normal y una troponina I negativa, aunque el momento óptimo para la medición de la troponina sigue siendo indeterminado.
- Obtener un ETT o ETE óptimo en pacientes hemodinámicamente inestables o con nuevas arritmias persistentes
- Aquellos con fracturas de esternón pero también con un electrocardiograma y troponina normales no tienen que ser monitoreados continuamente
- La troponina I es la enzima cardíaca preferida. Los niveles de creatinina fosfoquinasa no son útiles.
- Los estudios nucleares ofrecen poco en comparación con la ecocardiografía y no es necesario realizarlos de forma rutinaria.
- Evidencia de nivel 3:
-
Entre los pacientes con BCI, la cirugía no está contraindicada, siempre que se realice un seguimiento adecuado en
- Los ancianos con enfermedad cardíaca conocida.
- Pacientes hemodinámicamente inestables.
- Aquellos con nuevas anomalías en el ECG al momento del ingreso.
- Mida la troponina I en pacientes con sospecha de BCI. Si está elevado, admita en un entorno monitorizado y siga las troponinas en serie, aunque no se ha determinado el mejor momento para la medición.
- La tomografía computarizada o la resonancia magnética cardíaca pueden ser útiles para diferenciar el infarto de miocardio agudo de la lesión cerebral traumática para ayudar a guiar el tratamiento posterior
Llévate puntos a casa
- No se puede utilizar ninguna prueba única para excluir BCI. Sin embargo, se puede utilizar un examen físico completo combinado con un electrocardiograma de 12 derivaciones, medición de troponina y ecocardiografía para caracterizar la BCI y la atención directa.
- Obtener un electrocardiograma de 12 derivaciones en todos los pacientes con traumatismo torácico.
- Una radiografía de tórax puede ayudar a identificar lesiones asociadas. Sin embargo, las lesiones musculoesqueléticas aisladas, como las fracturas de esternón, no se correlacionan con el riesgo de BCI.
- La ETT de cabecera puede evaluar rápidamente amenazas a la vida, como taponamiento cardíaco; Un ETE es sensible y específico en todo el espectro de la patología BCI y es parte de una evaluación integral.
- La BCI se puede excluir en un paciente sin anomalías en el electrocardiograma y una troponina I negativa.
Publicación invitada por:

Katrina D'Amore, MD
Residente PGY-4
Departamento de Emergencias del Centro Médico Regional de St. Joseph
Referencias:
- Schultz JM, Trunkey DD: Lesión cardíaca cerrada. Clínica de cuidados críticos 2004; 20(1): 57-70. PMID: 14979329
- Pasqu ale M, Fabian TC: Guías de manejo de prácticas para trauma de la Asociación Oriental para la Cirugía del Trauma. J Trauma 1996; 44: 941; Discusión 956. PMID: 9637148
- Singh S, Angus LD: Lesión cardíaca cerrada. NCBI Bookshelf StatPearls 2018. PMID: 30335300
- Emet M, et al: Evaluación de lesión cardíaca en pacientes con traumatismo torácico cerrado. Eur J Trauma Emerg Surg 2010; 36 (5): 441-7. PMID: 26816225
- Shorr RM, et al: Traumatismo torácico cerrado. Análisis de 515 pacientes. Ann Surg 1987; 206: 200. PMID: 3606246
- Calhoon JH, et al: Manejo de la rotura contundente del corazón. J Trauma 1986; 26: 495. PMID: 3723615
- Borjesson M, Pelliccia A: Incidencia y etiología de la muerte cardíaca súbita en deportistas jóvenes: una perspectiva internacional. H. J. Sports Med 2009; 43: 644. PMID: 19734497
- Rodriguez A, Turney SZ: Lesiones contundentes del corazón y pericardio, en Turney SZ, et al (eds) Management of Cardiothoracic Trauma. Baltimore MD, Williams y Wilkins, 1990.
- Tenzer ML: El espectro de la contusión miocárdica: una revisión. J Trauma 1985; 25: 620. PMID: 2989545
- Yousef R, Carr JA: Trauma cardíaco cerrado: una revisión del conocimiento y la gestión actuales. Ann Cirugía Torácica 2014; 98 (3): 1134-40. PMID: 25069684
- Foil MB, et al: El paciente asintomático con sospecha de contusión miocárdica. Am J Surg 1990; 160: 638 discusión 642. PMID: 2252127
- Sadaba JR, et al: Manejo de fracturas esternales aisladas: determinación del riesgo de lesión cardíaca contusa. Ann R Coll Surg Engl 2000; 82: 162-66. PMID: 10858676
- Clancy K, et al: Detección de lesiones cardíacas contundentes: una guía de gestión de la práctica de la Asociación Oriental para la Cirugía del Trauma. J Trauma Acute Care Surg 2012; 73(5) Suplemento 4. PMID: 23114485
- Salim A, et al: Trauma cardíaco cerrado clínicamente significativo: papel de los niveles séricos de troponina combinados con hallazgos electrocardiográficos. J Trauma 2001; 50: 237. PMID: 11242287
- Edouard AR, et al: Troponina I cardíaca circulante en pacientes traumatizados sin contusión cardíaca. Medicina de Cuidados Intensivos 1998; 24: 569. PMID: 9681778
- Guild CS, et al: Valor predictivo negativo de la troponina cardíaca para predecir eventos cardíacos adversos después de un traumatismo torácico cerrado. Sur Med J 2014; 107(1): 52-6. PMID: 24389788
- Reid CL, et al: Traumatismo torácico: evaluación mediante ecocardiografía bidimensional. Soy Corazón J 1987; 113: 971. PMID: 3565247
- Hiatt JR, et al: El valor de la ecocardiografía en el traumatismo torácico cerrado. J Trauma 1988; 28(7): 914-22. PMID: 3398089
- Chirillo F, et al: Utilidad de la ecocardiografía transtorácica y transesofágica en el reconocimiento y tratamiento de lesiones cardiovasculares después de un traumatismo torácico cerrado. Corazón. 1996;75(3):301. PMID: 8800997
- Karalis DG, et al: El papel de la ecocardiografía en el traumatismo torácico cerrado: un estudio ecocardiográfico transtorácico y transesofágico. J Trauma 1994; 36: 53. PMID: 8295249
- Labovitz AJ, et al: Ultrasonido cardíaco enfocado en situaciones de emergencia: una declaración de consenso de la Sociedad Estadounidense de Ecocardiografía y el Colegio Estadounidense de Médicos de Emergencia. J Am Soc Echocardiogr 2010; 23 (12): 1225. PMID: 21111923
- Nagy KK, et al: Determinación de qué pacientes requieren evaluación por lesión cardíaca cerrada después de un traumatismo torácico cerrado. World J Surg 2001; 25(1): 108-11. PMID: 11213149
- Fulda GJ, et al: Una evaluación de la troponina T sérica y la electrocardiografía de señal promediada para predecir anomalías electrocardiográficas después de un traumatismo torácico cerrado. The Journal of trauma: Injury, Infection, and Critical Care 1997; 43(2): 304-12. PMID: 9291377
- Hammer MM, et al: Imágenes en lesiones cardíacas contusas: hallazgos de la tomografía computarizada en contusiones cardíacas y lesiones asociadas. Lesión 2016; 47(5): 1025-30. PMID: 26646729
- Agarwal D, Chandra S: Desafíos en el diagnóstico de lesiones cardíacas contusas. Indian J Surg 2009; 71: 245-53. PMID: 23133167
- Bellal J, et al: Identificación del corazón roto: predictores de mortalidad y morbilidad en sospecha de lesión cardíaca contusa. Am J de Surg 2016; 211(6): 982-88. PMID: 26879418
Publicación revisada por pares por: Anand Swaminathan, MD (Twitter: @EMSwami ) y Salim Rezaie, MD (Twitter: @srrezaie )
La publicación Lesión cardíaca contundente (BCI) apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
