
 Antecedentes: el dolor torácico es una queja principal común en el Departamento de Emergencias, y el diagnóstico diferencial incluye afecciones potencialmente mortales de varios sistemas de órganos, incluidos el cardíaco, pulmonar y gastrointestinal, además de etiologías más benignas. Históricamente, a pesar de que la mayoría de los pacientes no padecen síndrome coronario agudo, todavía existe una alta tasa de ingresos médicos de pacientes con dolor torácico. La llegada de protocolos de diagnóstico acelerados ha ayudado a guiar a los médicos en la toma de decisiones y la disposición de estos pacientes. Este estudio tuvo como objetivo abordar la cuestión de si la gestalt clínica de un médico de urgencias sería suficiente para descartar o descartar el síndrome coronario agudo (SCA). Varios estudios han abordado esta cuestión con resultados contradictorios.
Antecedentes: el dolor torácico es una queja principal común en el Departamento de Emergencias, y el diagnóstico diferencial incluye afecciones potencialmente mortales de varios sistemas de órganos, incluidos el cardíaco, pulmonar y gastrointestinal, además de etiologías más benignas. Históricamente, a pesar de que la mayoría de los pacientes no padecen síndrome coronario agudo, todavía existe una alta tasa de ingresos médicos de pacientes con dolor torácico. La llegada de protocolos de diagnóstico acelerados ha ayudado a guiar a los médicos en la toma de decisiones y la disposición de estos pacientes. Este estudio tuvo como objetivo abordar la cuestión de si la gestalt clínica de un médico de urgencias sería suficiente para descartar o descartar el síndrome coronario agudo (SCA). Varios estudios han abordado esta cuestión con resultados contradictorios.
Dada la alta morbilidad y mortalidad del síndrome coronario agudo, los médicos de urgencias centran su toma de decisiones clínicas en disminuir los errores de tipo II, es decir, los falsos negativos. En la práctica clínica, esto significa tener una tasa de descarte baja según la gestalt del médico; en otras palabras, a la mayoría de los pacientes con dolor en el pecho que acuden al Departamento de Emergencias se les realizarán pruebas que incluyen un electrocardiograma y un nivel de troponina, incluso en pacientes en quienes los médicos tienen una baja sospecha clínica de SCA.
Artículo: Oliver G et al. ¿Puede el médico de urgencias Gestalt “determinar” o “descartar” el síndrome coronario agudo: validación en un estudio de cohorte de diagnóstico prospectivo multicéntrico? Acad Emerg Med 2019. PMID: 31338902
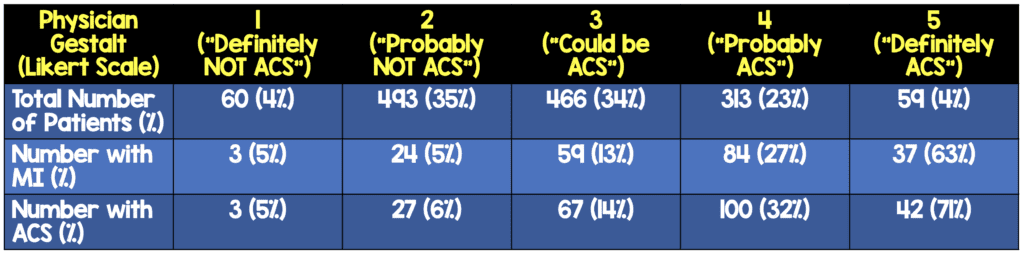
Qué hicieron : Este fue un análisis secundario planificado previamente del estudio BEST (Evaluación de cabecera de troponina sensible). El estudio BEST fue un estudio multicéntrico prospectivo en el Reino Unido que incluyó a 1.391 pacientes que presentaban síntomas relacionados con el SCA. En el momento de la evaluación inicial del paciente, el médico de urgencias recibió el electrocardiograma inicial, la troponina inicial (si estaba disponible), la información demográfica del paciente y el historial médico del paciente. Luego, el médico calificó su gestalt clínica utilizando una escala Likert de cinco puntos, desde “definitivamente no SCA” hasta “definitivamente SCA”.
Todos los pacientes recibieron pruebas seriadas de troponina, pero el momento dependió del tipo de ensayo que se utilizó:
- 3 horas para ensayos de troponina cardíaca de alta sensibilidad
- Al menos 6 horas para ensayos contemporáneos.
Los resultados de los pacientes fueron seguidos a los 30 días. Los pacientes fueron contactados por teléfono, correo electrónico, carta, en persona o con los médicos de atención primaria de los pacientes.
Resultados :
- Primario : diagnóstico de SCA (ya sea infarto agudo de miocardio o evento cardíaco adverso mayor a los 30 días). Se definió evento cardíaco adverso mayor como muerte por cualquier causa, revascularización coronaria o infarto agudo de miocardio. El infarto agudo de miocardio se diagnosticó según la Tercera Definición Universal de Infarto de Miocardio.
Criterios de inclusión :
- ≥18 años de edad
- Presentarse al Departamento de Emergencias con síntomas en los que se sospechaba SCA (incluido dolor o malestar en el pecho cuando no había otra causa aparente)
- Inicio del dolor en el pecho en las últimas 12 horas.
Criterio de exclusión :
- Pacientes con infarto de miocardio con elevación del ST
- Inicio del dolor en el pecho hace más de 12 horas.
- Pacientes con síntomas principales no relacionados con SCA cuyos ingresos hospitalarios no se debieron a SCA
- Pacientes que no pueden dar su consentimiento.
Características de línea base:
- Los pacientes eran 64% hombres.
- La edad media de los participantes fue de 58,7 años (desviación estándar de 15,4)
- El 50% tenía hipertensión, el 38% tenía hiperlipidemia, el 28% tenía un infarto de miocardio previo, el 28% tenía angina de pecho previa, el 19% tenía diabetes mellitus tipo II, el 20% eran fumadores actuales.
Resultados :
- 1.391 pacientes en total
- 240 (17,3%) tenían SCA
- 207 (14,9%) fueron diagnosticados con IM
- 344 (24,7%) tenían una troponina inicial superior al percentil 99
- La gestalt general tuvo una precisión diagnóstica aceptable: estadística C 0,75 (IC del 95 %: 0,72 – 0,79)
- Se realizaron cálculos separados de sensibilidad, especificidad, valor predictivo negativo y valor predictivo positivo para múltiples escenarios de juicios gestálticos médicos, incluidos con y sin troponina, con y sin electrocardiograma, en función de cuál de estos puntos de datos tenían los médicos disponibles.
Estrategia de “descartar”:
-
Gestalt (SIN ECG ni troponina inicial):
- ACS “Definitivamente no”: Sensibilidad 98,3% VPN 95,0%
- ACS “Definitivamente no” o “Probablemente no”: Sensibilidad 87,8% y VPN 94,8%
-
Gestalt + ECG (sin troponina inicial):
- “Definitivamente no” ACS = Sensibilidad 98,8% y VPN 95,0%
- “Definitivamente no” o “Probablemente no” ACS = Sensibilidad 87,8% y VPN 94,8%
-
Gestalt + ECG + Troponina Inicial:
- “Definitivamente no” ACS = Sensibilidad 100% y VPN 100%
- ACS “Definitivamente no” o “Probablemente no”: Sensibilidad 86,2% y VPN 99,2%
Estrategia de “regla de entrada”:
-
Gestalt (SIN ECG ni troponina inicial):
- SCA “definitivamente”: Especificidad 98,5% y VPP: 71,2%
- SCA “definitivamente” o probablemente”: especificidad 79,8% y VPP 37,7%
-
Gestalt + ECG (SIN troponina inicial):
- SCA “definitivamente”: Especificidad 97,9% y VPP: 95,0%
- SCA “definitivamente” o probablemente”: especificidad 44,7% y VPP 62,3%
-
Gestalt + ECG + Troponina Inicial:
- SCA “definitivamente”: Especificidad 90,0% y VPP: 94,1%
- SCA “definitivamente” o probablemente”: especificidad 50,0% y VPP 87,8%
Fortalezas :
- El análisis fue preespecificado incluyendo los resultados.
- Los resultados fueron evaluados por dos investigadores que estaban cegados a los comentarios de cada uno y a la gestalt del médico.
- La sección de limitaciones del artículo analiza las limitaciones con franqueza
Limitaciones :
- 222 pacientes fueron excluidos de la muestra del estudio BEST de 1.613 pacientes debido a datos faltantes
- Se determinó que solo el 4% de los pacientes se encontraban en cada extremo de la escala Likert (“Definitivamente no SCA” o “Definitivamente SCA”).
- Un tercio de los pacientes con infarto de miocardio agudo no experimentaron dolor en el pecho antes o durante el ingreso, algo que este estudio no incluyó. (Las mujeres y los pacientes con diabetes tienen más probabilidades de experimentar síntomas atípicos).
- El diseño del estudio tiene la posibilidad de sesgo de muestreo. Como señalan los autores, los pacientes seleccionados para el estudio ya tenían que ser seleccionados para su inclusión basándose en la sospecha de origen cardíaco del dolor en el pecho.
- Los médicos no estaban cegados a los resultados iniciales del ECG y de la troponina cardíaca en la evaluación inicial, lo que sesga la gestalt en los cálculos que incluyen el electrocardiograma y/o la troponina inicial, pero también significa que este estudio no evalúa realmente la precisión diagnóstica de la gestalt del dolor torácico de forma aislada.
- No se validó la precisión del registro médico de la presencia de características de ECG de isquemia aguda.
- El seguimiento a los 30 días se realizó por teléfono, correo electrónico, carta o en persona. Esto podría conducir a un sesgo de recuerdo.
Discusión :
Este estudio tuvo como objetivo responder si la gestalt clínica de un médico, tal como se definió en el estudio, era precisa para descartar o diagnosticar un SCA. Los médicos no estaban cegados al ECG ni a los resultados iniciales de troponina cardíaca si estaban disponibles en el momento de la evaluación inicial, pero estaban cegados a los resultados seriados de troponina cardíaca y los resultados finales de los pacientes. Este estudio estimaba fundamentalmente el riesgo de una segunda troponina positiva o el riesgo de MACE a los 30 días en una población de pacientes ya estratificados con sospecha de dolor torácico cardíaco.
El valor predictivo positivo de la gestalt clínica de un médico como regla general para el SCA fue muy bajo: 38%. El valor predictivo negativo de la gestalt clínica de un médico como descartado de SCA fue mayor, del 95%. El sesgo de muestreo podría sesgar los resultados dado que la muestra ya fue seleccionada por sospecha de dolor torácico cardíaco (según la definición de caso de SCA de la Asociación Estadounidense del Corazón).
Debido a que los médicos de urgencias se centran en reducir los falsos negativos, es probable que en la práctica clínica los médicos soliciten como mínimo un electrocardiograma y un nivel de troponina en la mayoría de los pacientes con dolor en el pecho. Este estudio no estableció cómo una calificación de Likert se traduciría en la decisión de realizar más pruebas. En la práctica clínica, ¿decidirían los médicos no realizar un estudio cardíaco incluso en pacientes a quienes les darían una calificación Gestalt de 1, es decir, definitivamente no SCA? El estudio concluye que para estos casos determinados como "definitivamente no SCA" según la Gestalt, los médicos pasarían por alto el 5% de los casos que en realidad eran SCA. Sin embargo, dada la probabilidad de sesgo de muestreo en pacientes en los que ya se sospecha que tienen SCA, los falsos negativos en realidad pueden ser menores.
Conclusión de los autores: “La gestalt clínica no es lo suficientemente precisa ni segura para “determinar” o “descartar” el SCA como estrategia de toma de decisiones. Este estudio permitirá a los médicos de urgencias comprender las limitaciones de nuestro juicio clínico”.
Punto clínico para recordar : En este estudio, la Gestalt clínica no fue segura para descartar el SCA; sin embargo, se necesitan más investigaciones para determinar de manera más concluyente la sensibilidad, la especificidad, el valor predictivo positivo y el valor predictivo negativo de la gestalt clínica. Además, este estudio estimaba fundamentalmente el riesgo de una segunda troponina positiva o el riesgo de MACE a los 30 días en una población de pacientes ya estratificados con sospecha de dolor torácico cardíaco.
Referencias :
- Oliver G et al. ¿Puede el médico de urgencias Gestalt “determinar” o “descartar” el síndrome coronario agudo: validación en un estudio de cohorte de diagnóstico prospectivo multicéntrico? Acad Emerg Med PMID: 31338902
- Mokhtari A et al. Valores diagnósticos de la historia de dolor torácico, ECG, troponina y gestalt clínica en pacientes con dolor torácico y posible síndrome coronario agudo evaluados en el servicio de urgencias. Springer plus 2015. PMID: 25992314
- Cuerpo R et al. ¿Pueden los médicos de urgencias 'determinar' y 'descartar' un infarto agudo de miocardio con criterio clínico? Emerg Med J PMID: 25016388
- Canto JG, Shlipak MG, Rogers WJ, et al. Prevalencia, características clínicas y mortalidad en pacientes con infarto de miocardio que se presentan sin dolor torácico. JAMA 2000. 10866870
Para obtener más información sobre este tema, consulte:
- First10EM: Médico Gestalt para SCA (Oliver 2019)
- EMLitofNote: Si adivinó “Definitivamente no es ACS”…
- JournalFeed: ¿Puede Gestalt controlar o descartar el SCA?
Publicación revisada por pares por: Salim R. Rezaie, MD (Twitter: @srrezaie )
La publicación ¿Pueden los médicos de urgencias utilizar la Gestalt clínica para predecir el síndrome coronario agudo? apareció por primera vez en REBEL EM - Blog de Medicina de Emergencia .
