Antecedentes: Fuera de las vacunas, los fármacos eficaces para la COVID19 siguen siendo evasivos. Los esteroides han tenido éxito (en pacientes que requieren O2 suplementario), lo que ha llevado a estudios adicionales que investigan el fármaco y la dosis óptimos. A pesar del entusiasmo inicial, hemos visto estudios de alta calidad que demuestran la falta de beneficios de numerosos medicamentos, incluidos la colchicina, la hidroxicloroquina, el ritonavir, etc. Algunos medicamentos, como el remdesivir y los anticuerpos monoclonales (mAb) dirigidos a la proteína de pico del SARS-CoV2, se están ampliamente utilizado a pesar de la ausencia de datos sólidos que respalden su uso ( Bamlanivimab , REGN-COV2 , Remdesivir ).
Antecedentes: Fuera de las vacunas, los fármacos eficaces para la COVID19 siguen siendo evasivos. Los esteroides han tenido éxito (en pacientes que requieren O2 suplementario), lo que ha llevado a estudios adicionales que investigan el fármaco y la dosis óptimos. A pesar del entusiasmo inicial, hemos visto estudios de alta calidad que demuestran la falta de beneficios de numerosos medicamentos, incluidos la colchicina, la hidroxicloroquina, el ritonavir, etc. Algunos medicamentos, como el remdesivir y los anticuerpos monoclonales (mAb) dirigidos a la proteína de pico del SARS-CoV2, se están ampliamente utilizado a pesar de la ausencia de datos sólidos que respalden su uso ( Bamlanivimab , REGN-COV2 , Remdesivir ).
Aún así, la investigación y la investigación continuas son vitales. Un área en la que la investigación continúa centrándose es la respuesta inflamatoria hiperactiva que se produce a medida que avanza el COVID19. Los inhibidores de Janus quinasa (inhibidores de JAK) actúan dirigiéndose a las vías de las citocinas y suprimiéndolas. El ensayo ACTT-2 publicado en NEJM en diciembre de 2020 demostró una pequeña disminución en el tiempo de recuperación en pacientes tratados con baricitinib (un día) que fue apenas estadísticamente significativa ( PulmCrit 2020 ). Los resultados secundarios (generadores de hipótesis) demostraron mejoras en la progresión de la necesidad de oxígeno y la intubación, así como una tendencia no significativa hacia una disminución de la mortalidad. Sin embargo, la mayoría de los pacientes en este estudio no recibieron esteroides, que se convirtieron en la atención estándar en personas con hipoxemia después del estudio RECOVERY. Esto generó dudas sobre la utilidad de baricitinib cuando se agrega a esteroides.
Artículo: Marconi VC et al. Baricitinib más atención estándar para adultos hospitalizados con COVID-19. Registro de ensayos clínicos medRxiv 2021
Pregunta clínica: ¿La adición de baricitinib a la atención habitual en pacientes adultos hospitalizados con COVID19 mejora la tasa de progresión de la enfermedad?
Qué hicieron: ensayo de fase 3, multicéntrico, doble ciego, aleatorizado y controlado con placebo en 101 centros de 12 países.
- Cambio de protocolo: después de que se publicaron los resultados de ACTT-2, COV-BARRIER cambió su protocolo para incluir solo a pacientes con requerimiento inicial de O2 (ACTT-2 demostró que aquellos que no requerían O2 no tenían probabilidades de progresar)
Población: Adultos > 18 años, hospitalizados con SARS-CoV2 (confirmado por laboratorio) con evidencia de neumonía o COVID-19 activo y sintomático y > 1 marcador inflamatorio elevado (PCR, dímero D, LDH, ferritina).
Intervención: Baricitinib 4 mg al día (2 mg si GFR 30-60) durante 14 días + atención estándar
Control: Placebo + atención estándar (SOC)
Resultados:
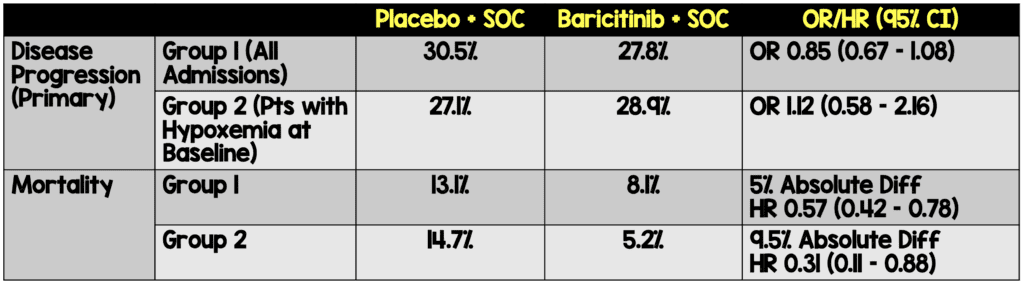
- Primario: progresión a oxígeno de alto flujo o ventilación no invasiva, ventilación mecánica invasiva o ECMO o muerte a los 28 días (resultado primario compuesto)
-
Secundaria clave:
- Mortalidad por cualquier causa
- Proporción de pacientes con mejoría > 1 punto en NIAID-OS a los 4, 7, 10 y 14 días
- Número de días sin ventilador
- Tiempo de recuperación
Exclusión:
- Pacientes ambulatorios
- Ya requieren ventilación mecánica invasiva
- Recibir inmunosupresores
- Recibir plasma convaleciente o IVIG
- FG < 30
Resultados:
- Reclutó a 1525 pacientes.
- SOC N = 761
- Baricitinib N = 764
- El 83,1% de los pacientes completaron el seguimiento a los 28 días.
- El 62,6% de los no seguidos hasta los 28 días no lo fueron por fallecimiento.
- Todos los pacientes que fueron aleatorizados fueron incluidos en la población por intención de tratar.
- El 79% de los pacientes recibieron esteroides.
- Las tasas de TEV fueron similares entre los grupos: 2,5% frente a 2,7%
Fortalezas:
- Hace una pregunta clínicamente importante.
- Primer ensayo multicéntrico, aleatorizado, doble ciego y controlado con placebo para evaluar el beneficio potencial y la seguridad de baricitinib más SOC (incluidos corticosteroides sistémicos y remdesivir)
- Los datos demográficos iniciales estaban bien equilibrados entre los grupos
- Ensayo aleatorizado de gran tamaño
- El 6% de los pacientes se perdió durante el seguimiento (excluye a los que fallecieron antes de los 28 días)
- Análisis por intención de tratar que representa mejor la práctica clínica real
- Estudio adaptado basado en los hallazgos de ACTT-2
Limitaciones:
- No hay información en la publicación sobre cómo se aleatorizó a los pacientes o cómo se logró el cegamiento.
- Criterio de valoración compuesto en el que todas las partes no son clínicamente equivalentes (la muerte es peor que la progresión a ventilación no invasiva)
- Financiado por Eli Lilly, el fabricante de baricitinib, razón por la cual es posible que estemos viendo un énfasis en los resultados secundarios.
Discusión:
- En última instancia, este es un estudio negativo ya que el criterio de valoración principal no fue estadísticamente diferente.
- El resultado secundario que muestra un beneficio en la mortalidad es interesante y genera hipótesis.
- ACTT-2 demostró una tendencia no significativa al beneficio en la mortalidad.
- Se deben realizar estudios posteriores con la mortalidad como resultado primario.
- A pesar de que la mortalidad es un resultado secundario, los autores la incluyen en su resumen y existe una alta probabilidad de que esto anime a los médicos a utilizarla a pesar de la ausencia de apoyo de alta calidad.
- El resultado secundario que muestra un beneficio en la mortalidad es interesante y genera hipótesis.
- Grupo moderadamente enfermo de pacientes con COVID19. Esto debería guiar a los médicos que decidan utilizar este medicamento. Según estos datos, baricitinib no debe administrarse a pacientes ambulatorios ni a aquellos que reciben ventilación mecánica.
- Estudio adaptado basado en los hallazgos de ACTT-2. En general, los cambios de protocolo no son deseables; en medio de una pandemia tiene sentido aprovechar el conocimiento clínico emergente.
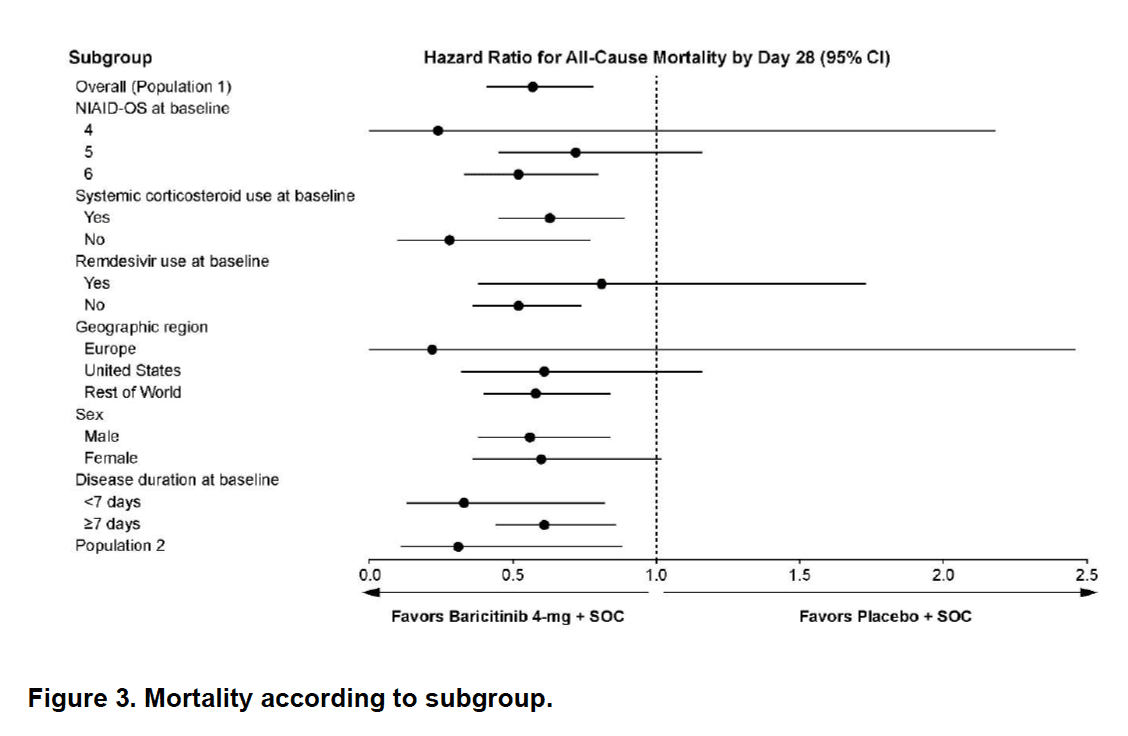
- El beneficio en mortalidad parece ser más sólido fuera de Europa y Estados Unidos. (Ver figura a continuación). ¿Refleja esto diferencias en la atención estándar? ¿Diferencias en el acceso a la atención sanitaria? ¿Diferencias por capacidad y sobretensiones? Sería útil disponer de datos más granulares sobre esta discrepancia.
- Aunque baricitinib tiene efectos protrombóticos, no hubo diferencias en las tasas de TEV.
Conclusión del autor: " Si bien la reducción de la progresión de la enfermedad no alcanzó significación estadística, el tratamiento con baricitinib además de SOC (predominantemente dexametasona) redujo significativamente la mortalidad con un perfil de seguridad similar entre los grupos de participantes hospitalizados con COVID-19".
Nuestra conclusión: Baricitinib no mostró un beneficio en términos de progresión de la enfermedad COVID-19 en comparación con la atención estándar. Hay una señal de beneficio en la mortalidad, pero se necesitan más estudios para verificar este beneficio antes de su uso generalizado en pacientes moderadamente enfermos con COVID19.
Punto clínico para recordar: Baricitinib puede, o no, ser un complemento útil de la atención estándar de pacientes con COVID-19 moderado, pero se necesitan más estudios antes de que esto se convierta en parte de la práctica estándar.
Referencias:
- Kalil AC et al. Baricitinib más remdesivir para adultos hospitalizados con COVID-19. NEJM 2021 384(9): 795-807. PMID:33306283
Para obtener más ideas sobre este tema, consulte:
- PulmCrit: Baricitinib para COVID-19: El auge de los jakinibs
- Conclusión: BARRERA COV
Publicación revisada por pares por: Salim R. Rezaie, MD (Twitter: @srrezaie )
La publicación COV-BARRIER: Baricitinib en adultos hospitalizados con COVID19 apareció por primera vez en REBEL EM - Blog de Medicina de Emergencia .