
 Antecedentes: Aunque la CPAP con casco no se usa comúnmente en los EE. UU., creo que es bueno saber qué otras opciones potenciales existen para ayudar a los pacientes en medio de una pandemia de COVID-19. La insuficiencia respiratoria aguda hipoxémica (ARF) es una complicación bien conocida que puede ocurrir en pacientes con neumonía. Esto tiene una alta morbilidad y mortalidad asociada. Un paso intermedio antes de la intubación es el uso de ventilación con presión positiva no invasiva (NIPPV) para evitar la intubación. Una pregunta más importante es: ¿la NIPPV en pacientes con neumonía y hARF mejora los resultados clínicos? Hasta la fecha, no se han realizado ensayos clínicos aleatorios que hayan evaluado la eficacia clínica de la CPAP con casco en pacientes con neumonía que sufren de hARF. La CPAP con casco también ha ganado atención recientemente como herramienta de oxigenación para la neumonía por COVID19. Los autores de este ensayo querían comparar la CPAP con casco versus la oxigenoterapia administrada por una máscara Venturi para reducir la proporción de pacientes que requieren ETI en hARF debido a neumonía.
Antecedentes: Aunque la CPAP con casco no se usa comúnmente en los EE. UU., creo que es bueno saber qué otras opciones potenciales existen para ayudar a los pacientes en medio de una pandemia de COVID-19. La insuficiencia respiratoria aguda hipoxémica (ARF) es una complicación bien conocida que puede ocurrir en pacientes con neumonía. Esto tiene una alta morbilidad y mortalidad asociada. Un paso intermedio antes de la intubación es el uso de ventilación con presión positiva no invasiva (NIPPV) para evitar la intubación. Una pregunta más importante es: ¿la NIPPV en pacientes con neumonía y hARF mejora los resultados clínicos? Hasta la fecha, no se han realizado ensayos clínicos aleatorios que hayan evaluado la eficacia clínica de la CPAP con casco en pacientes con neumonía que sufren de hARF. La CPAP con casco también ha ganado atención recientemente como herramienta de oxigenación para la neumonía por COVID19. Los autores de este ensayo querían comparar la CPAP con casco versus la oxigenoterapia administrada por una máscara Venturi para reducir la proporción de pacientes que requieren ETI en hARF debido a neumonía.
Artículo: Brambilla AM et al. CPAP con casco frente a oxigenoterapia en la insuficiencia respiratoria hipoxémica grave debida a neumonía. Medicina de Cuidados Intensivos 2014. PMID: 24817030
Pregunta clínica: ¿Es Helmet CPAP superior al oxígeno estándar en el tratamiento de la insuficiencia respiratoria aguda debida a neumonía?
Que hicieron:
- Ensayo controlado aleatorio, multicéntrico, abierto, de grupos paralelos realizado en 4 centros italianos
- Pacientes asignados al azar a:
- Casco CPAP (grupo CPAP)
- Flujo de 90 a 140 LPM, PEEP de 10 cm H2O, FiO2 configurada para mantener una SpO2 de al menos el 92 %
- Oxígeno administrado a través de máscara Venturi (grupo de control)
- FiO2 entregado configurado para mantener una SpO2 de al menos el 92%
- Ambos grupos fueron tratados con antibióticos siguiendo las pautas de la American Thoracic Society/Infectious Diseases Society of America (ATS/IDSA).
- Casco CPAP (grupo CPAP)
Resultados:
-
Primario: porcentaje de pacientes que cumplen los criterios para la intubación endotraqueal (ETI)
- Criterios incluidos:
- Uno o más criterios mayores (paro respiratorio, pausas respiratorias con pérdida del conocimiento, inestabilidad hemodinámica grave (PAS <90 mmHg), intolerancia) O
- Al menos dos criterios menores (reducción de al menos el 30 % de la relación PaO2/FiO2 basal, aumento del 20 % de la PaCO2, empeoramiento del estado de alerta, dificultad respiratoria, SpO2 <90 %, agotamiento)
-
Secundario:
- Mortalidad hospitalaria
- Hospital LOS
- Desarrollo de eventos adversos.
- Mejora del intercambio de gases.
- Criterios incluidos:
Inclusión:
- Edad ≥18 años
- Insuficiencia respiratoria aguda hipoxémica grave (IRAh) debida a neumonía (definida como una relación PaO2/FiO2 de como máximo 250 evaluada durante la oxigenoterapia suministrada durante al menos 15 minutos a través de una máscara Venturi con una FiO2 de al menos 0,50)
- RR de al menos 30 BPM
- Dificultad respiratoria
Exclusión:
- Necesidad de intubación inmediata.
- Acidosis respiratoria aguda (pH < 7,35 y/o PaCO2 > 45 mmHg)
- Angina inestable o infarto de miocardio agudo
- PAS <90 mmHg a pesar de una reanimación con un volumen adecuado y/o el uso de vasopresores
- Arritmias severas
- Convulsiones
- AMS
- Alteración de la deglución con mayor riesgo de neumonía por aspiración
- Incapacidad para proteger las vías respiratorias.
- Traumatismo facial reciente o quemadura
- Paciente no cooperativo
- Presencia de heridas abiertas (cabeza, tórax, abdomen).
- El embarazo
Resultados:
- 81 pacientes aleatorizados
- Se evaluó la elegibilidad de 390 pacientes
- 148 excluidos por ICC aguda y/o EPOC
- 161 excluidos por necesidad de intubación inmediata, acidosis respiratoria aguda, PAS <90mmHg con uso de vasopresores, falta de cooperación, IM agudo, arritmias severas, etc…)

- En ambos grupos, las principales causas de cumplimiento de los criterios de ETI fueron la persistencia de la dificultad respiratoria, la reducción de al menos el 30 % de la relación PaO2/FiO2 basal y la SpO2 <90 %.
- 2 de 6 pacientes que cumplían los criterios de ETI en el grupo de CPAP no toleraron la interfaz y requirieron la interrupción de la CPAP
- Se intubaron 2 pacientes del grupo CPAP y 1 paciente del grupo control. La razón del bajo número de intubaciones en el grupo de control es que 18 pacientes fueron cambiados a CPAP con casco (terapia de rescate).
- En el grupo de control, la mortalidad de los pacientes que no recibieron ventilación invasiva ni no invasiva fue de 2/5 (40%) frente a 4/20 (20%) en pacientes tratados con asistencia respiratoria no invasiva de rescate.
- El CPAP con casco mostró una mejora más rápida y mayor en la oxigenación en comparación con los controles (p <0,001)
- La LOS hospitalaria no difirió entre los grupos
- Hubo más malestar con la CPAP que con el control; sin embargo, esto no fue estadísticamente significativo (15,0 % frente a 4,9 %)
- No hubo eventos adversos relevantes en ninguno de los grupos.
Fortalezas:
- Primer ensayo controlado aleatorio que evalúa la CPAP con casco en pacientes con aHRF debido a neumonía
- Usó una definición objetiva de neumonía.
- Las radiografías de tórax fueron evaluadas por radiólogos cegados
- Establecer criterios objetivos de estabilidad clínica.
- Todos los pacientes recibieron la intervención asignada, a ninguno se le suspendió la intervención y ninguno de los pacientes se perdió durante el seguimiento.
- La gravedad de la enfermedad estuvo bastante bien equilibrada entre los grupos (es decir, índice de gravedad de neumonía IV – V, CURB-65 ≥3 y dificultad respiratoria)
- No se observaron violaciones del protocolo en relación con los criterios de inclusión o exclusión.
- Población homogénea de pacientes con neumonía excluyendo a los pacientes con hARF por otras causas concomitantes
Limitaciones:
- Un pequeño número de pacientes puede limitar la extrapolación a otros entornos clínicos
- El resultado primario es de naturaleza subjetiva y como los médicos no están cegados a la intervención, el sesgo podría haber afectado los resultados.
- No está claro por qué el brazo de comparación fueron las máscaras Venturi, ya que un sistema sin rebreather puede lograr una mejor FiO2 (¿posiblemente atención estándar en Italia?)
- Cumplir con los criterios objetivos para la intubación no implicó una intubación real, ya que la decisión de intubar quedó a discreción del médico, lo que podría sesgar los resultados. Podría haber sido mejor tener un resultado de aumento o cambio en el suministro de O2, como se demostró en este ensayo.
- Los grupos no estaban completamente equilibrados al inicio del estudio: más pacientes en el grupo de control fumaban activamente, más enfermedades cardiovasculares, EPOC y cáncer activo favorecían al grupo de CPAP (casi el 70% de los pacientes cumplían los criterios para ETI)
- El resultado primario fueron los criterios para ETI en lugar de mortalidad o intubación, que son resultados menos subjetivos y mejor orientados al paciente.
- Aunque los criterios de ETI se definieron objetivamente, el reconocimiento del agotamiento y la dificultad respiratoria se pudo ver de manera diferente según la evaluación del médico.
- No hay datos sobre el uso de líquidos y vasopresores en este estudio ya que ambos podrían causar diferencias importantes en los resultados (es decir, demasiado líquido).
- Como ocurre con cualquier tecnología nueva, habrá una curva de aprendizaje para utilizar y valorar cómodamente la CPAP con casco en entornos que no estén familiarizados con ella.
Discusión:
- La tasa de intubación en el grupo de control fue baja; sin embargo, esto puede deberse al hecho de que se utilizó asistencia respiratoria no invasiva cuando se cumplieron los criterios de intubación. De hecho, esto puede ser una prueba de concepto: cuando las máscaras Venturi fallaron, los médicos no se apresuraron a intubar, sino que pasaron a la VNI, que tuvo éxito la mayor parte de las veces como salvamento.
- Aunque no es estadísticamente significativo, los pacientes tratados con CPAP con casco tuvieron una tasa de mortalidad del 5% en comparación con la mortalidad del grupo de control del 40% en pacientes que no recibieron CPAP y del 20% en pacientes tratados con asistencia respiratoria no invasiva de rescate.
- Un total de 6 pacientes se sintieron incómodos con la CPAP con casco en este estudio, pero sólo 2 decidieron interrumpir el tratamiento (2/40 = 5%)
Conclusión del autor: "La CPAP con casco reduce el riesgo de cumplir los criterios de ETI en comparación con la oxigenoterapia en pacientes con hARF grave debido a neumonía".
Punto clínico para recordar: en este pequeño ECA, que evalúa una población homogénea de pacientes con neumonía y hARF, la CPAP con casco parece superior a la oxigenoterapia estándar con máscara Venturi en términos de ETI y una tendencia hacia una mejor mortalidad.
Nuevamente, contacté a un buen amigo y médico de urgencias en Bérgamo, Italia... Roberto Cosentini, MD (quien resulta ser el autor final del artículo que revisamos anteriormente). Sus pensamientos están a continuación:
Opinión experta

Roberto Cosentini
Director Principal del Centro EAS – ASST Papa Giovanni XXIII – Bérgamo, Italia
ASST Papa Giovanni XXIII – Bérgamo, Italia
Milán, Italia
Gorjeo: @rob_cosentini
Actualización COVID19 con casco CPAP
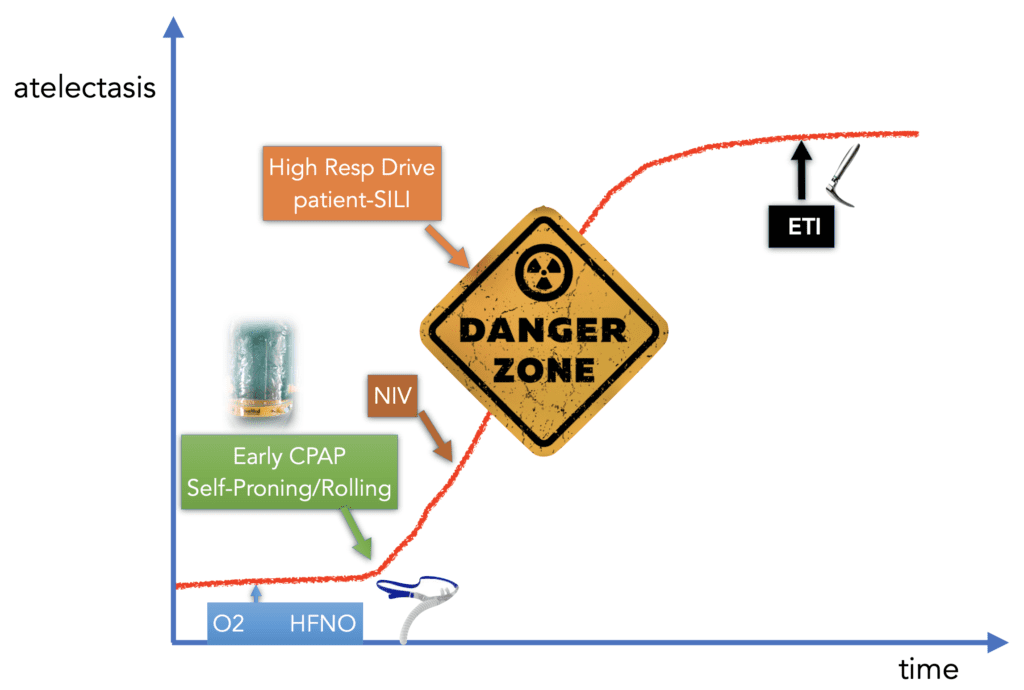
Roberto quiso darle crédito a Josh Farkas por este gráfico modificado
-
¿El casco CPAP es efectivo en COVID-19?
- No lo sabemos todavía. Sólo tenemos la experiencia italiana y ningún ECA.
- El ECA anterior podría ser una prueba de concepto de Helmet CPAP como medio de oxigenación mediante reclutamiento alveolar en la neumonía por COVID-19.
- En nuestra experiencia, se aplicó Helmet CPAP en 198/508 pacientes hospitalizados por COVID-19 durante las primeras 3 semanas del brote de Bérgamo con una mediana de relación P/F de 180 y una tasa de mortalidad del 49 % (DiMarco F et al… artículo presentado para publicación)
- La CPAP con casco sola permitió la supervivencia sin ETI ni ingreso en UCI en 48/198 pacientes (47%)
-
¿Posibles ventajas/desventajas?
- Eficacia:
- Ventaja: mejora la oxigenación mediante el reclutamiento alveolar.
- Desventaja: Reduce el CO2, especialmente cuando la distensibilidad pulmonar es normal
- Seguridad:
- Ventajas: sin fugas, menor riesgo de contaminación y mejor tolerancia en comparación con otras interfaces y modalidades de VNI
- Eficacia:
- Una hipótesis sobre la CPAP con casco que aún no se ha demostrado en un ECA sobre COVID-19 sería su aplicación temprana para prevenir la ETI o tardía como puente hacia la ETI/UCI en casos de un nuevo aumento con recursos limitados.
Referencias:
- Brambilla AM et al. CPAP con casco frente a oxigenoterapia en la insuficiencia respiratoria hipoxémica grave debida a neumonía. Medicina de Cuidados Intensivos 2014. PMID: 24817030
- Cosentini R et al. Presión positiva continua con casco en las vías respiratorias versus oxigenoterapia para mejorar la oxigenación en la neumonía adquirida en la comunidad: un ensayo controlado y aleatorizado. PMID: 20154071
- Chidini G et al. Presión positiva continua en las vías respiratorias con casco versus mascarilla en bebés con bronquiolitis: un ECA. Pediatría 2015. [ Publicación electrónica antes de la impresión ]
- Chidini G et al. Presión positiva continua no invasiva en las vías respiratorias en la insuficiencia respiratoria aguda: casco versus mascarilla facial. PMID: 20660548
Para obtener más ideas sobre este tema, consulte:
- REBEL EM: COVID-19 NVI – Casco vs Máscara
Publicación revisada por pares por: Anand Swaminathan, MD (Twitter: @EMSwami )
La publicación Casco CPAP frente a máscara Venturi en insuficiencia respiratoria hipoxémica aguda grave debido a neumonía apareció por primera vez en REBEL EM - Blog de medicina de emergencia .

