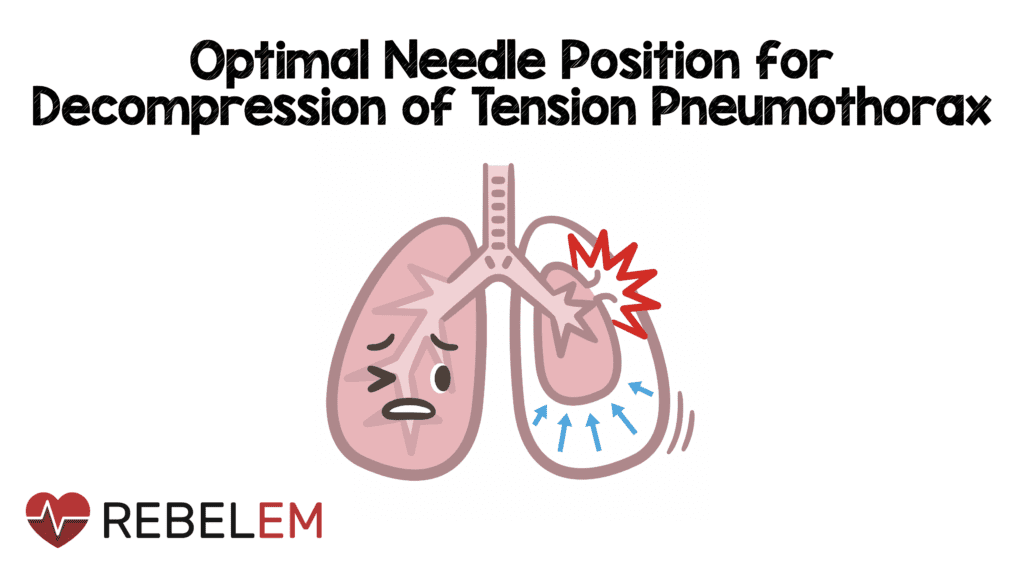
 Antecedentes: El neumotórax a tensión (TP) puede ocurrir como una complicación potencialmente mortal de un traumatismo torácico. Con el riesgo de paro respiratorio y cardíaco, se requiere una intervención temporal inmediata para esta condición mediante descompresión directa con aguja (ND). En 2018, las recomendaciones de soporte vital avanzado para traumatismos (ATLS) cambiaron del segundo espacio intercostal en la línea medioclavicular (ICS2-MCL) al cuarto/quinto espacio intercostal justo anterior a la línea axilar anterior (ICS4/5-AAL). mientras que las pautas de trauma del Curso Europeo de Trauma (ETC) y las pautas del Royal College of Surgeons of Edinburgh (RCSEd) en el Reino Unido todavía se adhieren a la ubicación en el ICS2-MCL para la ubicación preferida de ND. Tanto el grosor de la pared torácica del paciente como la longitud de la aguja desempeñan un papel en la tasa de éxito de la ND. Aunque es bien sabido que el espesor de la pared torácica (CWT) aumenta con el IMC, se desconoce si el lugar óptimo para la DN puede variar con el IMC.
Antecedentes: El neumotórax a tensión (TP) puede ocurrir como una complicación potencialmente mortal de un traumatismo torácico. Con el riesgo de paro respiratorio y cardíaco, se requiere una intervención temporal inmediata para esta condición mediante descompresión directa con aguja (ND). En 2018, las recomendaciones de soporte vital avanzado para traumatismos (ATLS) cambiaron del segundo espacio intercostal en la línea medioclavicular (ICS2-MCL) al cuarto/quinto espacio intercostal justo anterior a la línea axilar anterior (ICS4/5-AAL). mientras que las pautas de trauma del Curso Europeo de Trauma (ETC) y las pautas del Royal College of Surgeons of Edinburgh (RCSEd) en el Reino Unido todavía se adhieren a la ubicación en el ICS2-MCL para la ubicación preferida de ND. Tanto el grosor de la pared torácica del paciente como la longitud de la aguja desempeñan un papel en la tasa de éxito de la ND. Aunque es bien sabido que el espesor de la pared torácica (CWT) aumenta con el IMC, se desconoce si el lugar óptimo para la DN puede variar con el IMC.
Artículo: Azizi et al. Ubicación anatómica óptima para la descompresión torácica con aguja en el neumotórax a tensión. Lesión 2021. [ El enlace está AQUÍ ]
Pregunta clínica: ¿Cuál es el CWT en ICS2-MCL e ICS4/5-AAL * en pacientes con peso normal, sobrepeso y obesidad que utilizan el ultrasonido en el punto de atención (POCUS) y cuáles son las tasas teóricas de éxito de ND para estas ubicaciones según ¿En longitudes de catéter estándar?
* tenga en cuenta: el ICS4/5-AAL utilizado es ligeramente anterior al ICS4/5-MAL recomendado por ATLS
Que hicieron:
- Un estudio observacional, multicéntrico y prospectivo de una muestra de conveniencia de pacientes adultos que acudieron a los departamentos de urgencias (DE) de ocho hospitales holandeses durante un período de dos semanas del 11 al 23 de junio de 2019.
- Los hospitales participantes fueron hospitales universitarios (n=2) u hospitales docentes (n=6)
- El CWT (desde la piel hasta la línea pleural) se midió bilateralmente en ICS2-MCL e ICS4/5-AAL con POCUS y se calculó la tasa de éxito hipotética de ND para ambas ubicaciones según el catéter estándar de gran calibre utilizado para ND
Exclusión inclusión:
- Todos los pacientes adultos (> 18 años) eran elegibles para la inclusión si acudían al servicio de urgencias de uno de los hospitales participantes durante el período del estudio y proporcionaban su consentimiento informado por escrito.
- Se excluyeron de la participación los pacientes con deformidades torácicas (preexistentes), los pacientes que estaban gravemente enfermos y requerían atención urgente continua y los pacientes que no podían dar su consentimiento.
Resultados:
-
Primario:
- Diferencia en CWT medida por ultrasonido (EE. UU.) entre ICS2-MCL e ICS4/5l-AAL
-
Secundario:
- Relación entre CWT e IMC
- Tasa hipotética de falla de ND para cada ubicación anatómica según la longitud del catéter estándar de gran calibre (45 mm y 50 mm) utilizado en toracocentesis.
Resultados:
- Se incluyeron un total de 390 pacientes.
- 52% eran hombres
- El IMC medio fue de 25,5 (rango 16,3-45,0)
- CWT en ICS2-MCL fue significativamente más delgado que ICS4/5-AAL en pacientes con sobrepeso (IMC 25-30, p <0,001) y obesidad (IMC > 30, p = 0,016), pero no en pacientes con un IMC normal.
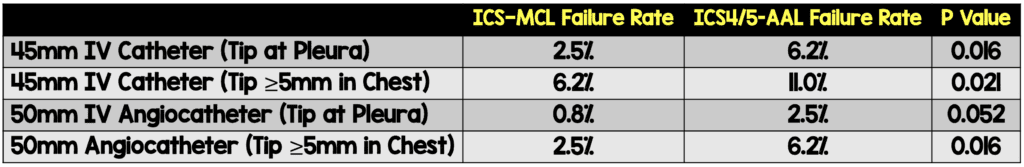
- Las tasas hipotéticas de fracaso para los catéteres de 45 mm y 50 mm fueron del 2,5 % y el 0,8 % para ICS2-MCL y del 6,2 % y 2,5 % para ICS4/5-AAL (p = 0,016 y p = 0,052 respectivamente).
-
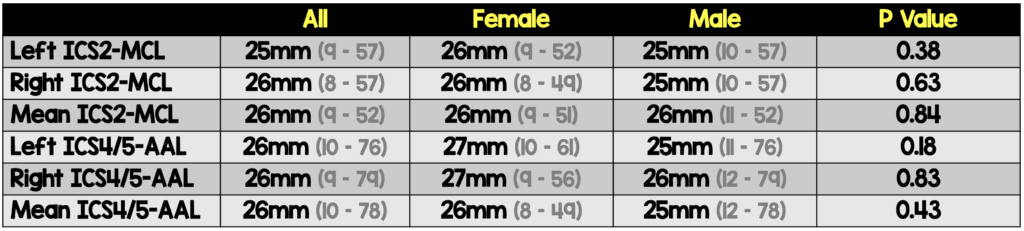
Diferencia en CWT (resultado primario):
- La mediana del CWT fue de 26 (rango 9-52) mm en ICS2-MCL y de 26 (rango 10-78) mm en ICS4/5-AAL (p<0,001)
- Las pacientes femeninas tenían una pared torácica ligeramente más gruesa que los hombres, tanto en el 2º como en el 4º/5º ICS, aunque las diferencias no alcanzaron significación estadística
- Resultados secundarios:
- IMC en relación con CWT
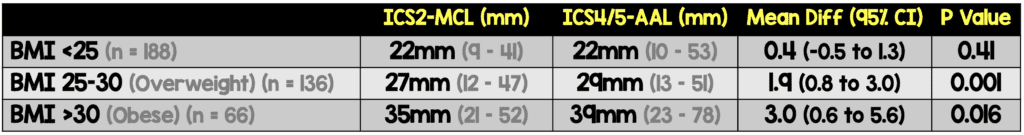
- Mediana de CWT en ICS2-MCL (p<0,001)
- 22 mm (rango 9-41) en pacientes delgados (IMC <25)
- 27 mm (rango 12-47) en pacientes con sobrepeso (IMC 25-30)
- 35 mm (rango 21-52) en pacientes obesos (IMC>30)
- Mediana de CWT en ICS4/5-AAL (p<0,001)
- 22 mm (rango 10-53) en pacientes delgados
- 29 mm (rango 13-51) en pacientes con sobrepeso
- 39 mm (rango 23-78) en pacientes obesos
- Mediana de CWT en ICS2-MCL (p<0,001)
- Correlación del IMC y CWT
-
La diferencia en el CWT medio entre ICS2-MCL e ICS4/5-AAL depende del IMC
- no significativamente diferente en pacientes delgados
- significativamente más grueso en ICS4/5-AAL en pacientes con sobrepeso
- significativamente más grueso en ICS4/5-AAL en pacientes obesos
-
La diferencia en el CWT medio entre ICS2-MCL e ICS4/5-AAL depende del IMC
- IMC en relación con CWT
-
- Relación de CWT con ND hipotético (no) exitoso
-
-
- De los 24 pacientes en los que un catéter intravenoso de 45 mm no habría penetrado la pleura en el ICS4/5-AAL, un intento posterior en el ICS2-MCL habría tenido éxito en 18 pacientes
- No hubo pacientes en los que un catéter de 50 mm no hubiera penetrado la pleura tanto en ICS4/5-AAL como en ICS2-MCL.
-
Fortalezas:
- El estudio se realizó en una cohorte heterogénea de pacientes con DE.
- Las imágenes de EE. UU. fueron grabadas y evaluadas por un médico EM certificado en POCUS.
- El IMC en esta cohorte es igual al promedio de la población holandesa y está en línea con los valores informados anteriormente para las poblaciones occidentales.
- Los autores demostraron que la diferencia en CWT entre ambas ubicaciones anatómicas aumenta con el aumento del IMC a favor del segundo MCL intercostal.
Limitaciones:
- No se puede excluir que la compresión de la pared torácica por la sonda ecográfica pueda haber influido en las mediciones del CWT en determinados casos.
- El CWT puede variar entre varias poblaciones de estudio. Sin embargo, dado el aumento demostrado en las diferencias en CWT entre ICS2-MCL e ICS4/5-AAL con un IMC creciente, esto probablemente no influirá en el sitio anatómico preferido para la descompresión con aguja.
- Este estudio utilizó una tasa de fracaso hipotética. Sin embargo, también puede haber una verdadera falla en la descompresión de un neumotórax a tensión debido a factores distintos del CWT en relación con la longitud de la aguja, como el diámetro del catéter, la obstrucción por sangre o tejido y/o el retorcimiento o desprendimiento del catéter, lo que puede estar relacionado con el sitio anatómico elegido
- Estos hallazgos no pueden refutar inequívocamente las recomendaciones de ATLS, ya que midieron el 4º/5º CWT intercostal en AAL y no solo en la parte anterior de MAL. Sin embargo, es poco probable que los resultados hubieran sido diferentes para MAL, ya que un metanálisis reciente demostró que el 4º/5º CWT intercostal promedio era más grueso en MAL en comparación con AAL.
Discusión:
- El estudio se basó en el resultado primario de la diferencia en el CWT entre ICS2-MCL e ICS4/5-AAL basándose en un margen de no inferioridad de 1 mm bajo el supuesto de que el CWT medio es de 30 mm para pacientes con IMC normal (<25).
- Este estudio demostró que la pared torácica en ICS4/5-AAL medida con POCUS es significativamente más gruesa que en ICS2-MCL en sujetos con sobrepeso y obesidad, y que las tasas teóricas de falla del equipo estándar para descomprimir un neumotórax a tensión son menores para ICS2-MCL. comparado con ICS4/5-AAL
- Estos hallazgos contrastan marcadamente con las últimas recomendaciones de tratamiento de la ATLS, en las que se recomienda la colocación en el cuarto/quinto espacio intercostal justo anterior al MAL.
- En países con un IMC promedio más alto, las tasas hipotéticas de fracaso de la DE del tórax con una aguja de 50 mm probablemente sean más altas, lo que justifica adaptaciones al equipo estándar (por ejemplo, usar un catéter con aguja de 80 mm en lugar de 50 mm)
- Aunque no se cuantificó en este estudio, se puede suponer que la colocación en el ICS2-MCL dejará el catéter menos propenso a la obstrucción por sangre (ya que los pacientes generalmente son tratados en posición supina) y/o al desplazamiento debido a los movimientos del brazo.
- Sin embargo, el ICS2-MCL es más difícil de definir anatómicamente y, por lo tanto, en teoría, un catéter insertado aquí puede no entrar donde estaba previsto.
-
La base de evidencia previa sobre la ubicación anatómica más ideal para la descompresión con aguja es limitada
- Varios estudios se realizaron exclusivamente en personal militar, en su mayoría hombres jóvenes y sanos que no tenían sobrepeso ni obesidad.
- Varios estudios realizados en cadáveres que pueden disminuir la composición de la pared torácica y las medidas resultantes.
- La tomografía computarizada se utiliza en casi todos los estudios no cadavéricos para estimar el CWT. La posición del brazo durante la tomografía computarizada puede influir en el espesor de la pared torácica
- Cuando se justifica la DE en un paciente con un deterioro hemodinámico rápido y un presunto neumotórax a tensión, no hay tiempo para utilizar la ecografía para establecer la ubicación óptima de la DE. Cuando hay tiempo para utilizar la ecografía, la ND no suele ser el tratamiento de elección. Por lo tanto, según los resultados de este estudio, los investigadores recomiendan realizar una ND en ICS2-MCL con un catéter de 50 mm (o más) como medida provisional en pacientes hemodinámicamente comprometidos cuando se sospecha un neumotórax a tensión y cuando no se puede realizar una toracostomía del dedo de inmediato. debido al acceso restringido (prehospitalario) al paciente, o cuando no está presente personal capacitado para realizar una toracostomía de dedo
Conclusión del autor: “En sujetos con sobrepeso y obesidad, la pared torácica es más gruesa en ICS4/5-AAL que en ICS2-MCL y las posibilidades teóricas de una descompresión exitosa con aguja de un neumotórax a tensión son significativamente mayores en ICS2-MCL en comparación con ICS4/5 -AAL.”
Punto clínico para recordar: en esta población de pacientes heterogénea, ICS2-MCL parece ser la ubicación anatómica preferida para la descompresión del neumotórax a tensión en sujetos con sobrepeso y obesidad en comparación con el ICS4/5-AAL que utiliza catéteres estándar de gran calibre (45 mm y 50 mm). ).
Referencias:
- Azizi et al. Ubicación anatómica óptima para la descompresión torácica con aguja en el neumotórax a tensión. Lesión 2021. [ El enlace está AQUÍ ]
Para obtener más información sobre este tema, consulte:
Publicación revisada por pares por: Salim R. Rezaie, MD (Twitter: @srrezaie )
La publicación Posición óptima de la aguja para la descompresión del neumotórax a tensión apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
