 |
|
LEPTOSPIROSIS
por el Dr. Ramón Reyes, MD
Todos Nuestros VIDEOS en YouTube https://www.youtube.com/c/ RamonReyes2015 Grupo en TELEGRAM Sociedad Iberoamericana de Emergencias https://t.me/joinchat/GRsTvEHYjNLP8yc6gPXQ9Q
Compilación Dr. Ramón REYES, MD
GUIA Y PROTOCOLO DE DIAGNOSTICO, MANEJO Y TRATAMIENTO DE LA LEPTOSPIROSIS por Ministerio de Salud Republica Dominicana
Enlace para DESCARGAR Guia Gratis en PDF
DESCARGAR PDF Gratis
Protocolos de Atención Ministerio de Salud Publica Republica Dominicana PDF Gratis
|
Enlace a fuente de la información
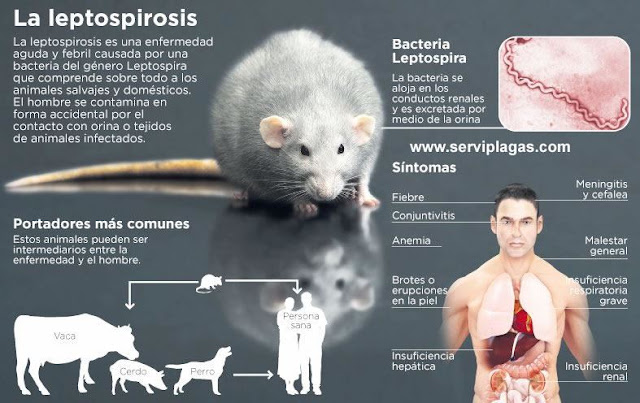
La leptospirosis es una enfermedad zoonótica que puede ser transmitida a través de la orina de los roedores.
En medicina humana y veterinaria, la leptospirosis (también conocido como enfermedad de weil oh ictericia de Weill) es una enfermedad febril producida por la Leptospira interrogans, una bacteria del orden Spirochaetales, de la familia Leptospiraceae, que afecta a humanos y un amplio rango de animales, incluyendo mamíferos, aves, anfibios y reptiles. Los principales síntomas en la mayoría de los casos son fiebre, cefalea, dolores musculares, articulares y óseos, ictericia, insuficiencia renal, hemorragias y afectación de las meninges. Es una enfermedad zoonótica, manifestándose principalmente en épocas de lluvias e inundaciones y de amplia distribución mundial. La leptospira fue observada por primera vez en 1907 en una laminilla de una autopsia de tejido renal...
Descargar artículo completo en formato pdf desde serviplagas.com
Leptospirosis y enfermedad de Weil
historia
La leptospirosis es una zoonosis bacteriana de distribución mundial que afecta diversas especies de animales salvajes y domésticos. Sinónimos de leptospirosis son también: enfermedad de Weil (Su complicación más grave), enfermedad de Swineherd, fiebre de los campos de arroz, fiebre de los cortadores de caña, fiebre de los pantanos, fiebre del barro, ictericia hemorrágica, enfermedad de Stuttgart, y fiebre canícola.
Fue primariamente descrito por Weil en 1886, aunque recién en 1907 Stimson pudo visualizar el microorganismo en un corte de tejido renal de un paciente fallecido durante una epidemia de fiebre amarilla y en 1915 el agente fue cultivado y aislado por los japoneses Inada e Ido, al que denominaron Spirochaeta icterohemorrhagiae
Introducción y definición
La leptospirosis es una zoonosis con manifestaciones proteiformes causadas por la espiroqueta, Leptospira interrogans. El género Leptospira comprende dos especies, L. interrogans y L. biflexa. Sólo la primera, causa enfermedad humana. Más de 200 serovariedades o serotipos de L. interrogans han sido identificados a nivel mundial. La leptospira es una espiroqueta con forma espiralada aeróbica, con más de 18 vueltas por célula . La leptospirosis humana resulta del contacto con agua, suelo o alimentos contaminados con la orina de ratas, perros, cerdos y otros animales leptospirúricos. El hombre se infecta ocasionalmente y sufre de una enfermedad sistémica, febril y aguda, causada por espiroquetas del género Leptospira especie interrogans. Suelen transmitirse al hombre a través del agua, los alimentos o el terreno húmedo, contaminados por orina de animales infectados. Leptospira interrogans es la única especie patógena, su hábitat natural es el riñón de los animales enfermos o portadores. Las cepas de vida libre que habitan en el suelo o las aguas marinas constituyen la especie Leptospira biflexa, saprofita para el hombre y los animales.
Epidemiología
La leptospirosis es una infección principalmente de los animales salvajes y domésticos que constituyen su reservorio natural. Las leptospiras colonizan los túbulos renales y son eliminados por la orina. El animal infectado se convierte en portador temporal, principalmente perros, bóvidos. cerdos, o permanentemente como las ratas. La infección del hombre se produce cuando de manera accidental, al caminar descalzo o al bañarse, entra en contacto con el agua de ríos, canales, acequias, estanques o terrenos húmedos contaminados por la orina o directamente por el animal enfermo. La leptospirosis suele ser enfermedad profesional asociada al contacto con los animales o sus productos (por ejemplo, pastores, cuidadores de establos, veterinarios, carniceros) o de quienes trabajan en terrenos húmedos y zonas encharcadas (por ejemplo, los mineros, trabajadores de campos de arroz, cangrejeros, trabajadores y limpiadores de alcantarillas y caños), o personas que habitan en casas enratadas.
En la República Dominicana, Leptospirosis: El registro de casos por el Sistema Nacional de Vigilancia y Alerta Epidemiológica (SINAVE) se inicia desde el 1999 con el reporte de 24 casos confirmados. Durante el 1999 al 2004 el promedio anual de casos confirmó fue de 26 casos, con tasas de incidencia de 0,2 a 0,4 casos por 100.000 hab. A partir del 2005 se incrementa el número de casos confirmados alcanzando en el 2007 una tasa de 1.9 casos confirmados por cada 100.000 hab. El incremento observado desde el 2005 se vincula a la ocurrencia de brotes por cambios ecológicos relacionados a catástrofes naturales como huracanes y tormentas. La leptospirosis debe ser notificada de forma obligatoria e individual, por el establecimiento de salud del sistema nacional de salud y las instituciones públicas y privadas que brinden atención en salud, será el establecimiento de salud que lo detecte quien deberá informarlo por escrito, por consiguiente deben ser digitalizadas en el SINAVE.
Último Boletín Epidemiológico del MSP de la República Dominicana
Último Boletín Epidemiológico del MSP de la República Dominicana
SANTO DOMINGO, 13 de noviembre de 2012. Pasada la temporada de lluvias, incrementaron las muertes y casos por leptospirosis, cólera y dengue con 58; 47 y 28 defunciones, respectivamente.
Los datos están contenidos en la semana epidemiológica número 43 que cubre hasta el pasado mes de octubre, por lo que los casos de fallecimientos podrían ser mayores, debido a que el boletín no incluye las muertes por sospecha de cólera de un joven y de una niña. por dengue, reportadas en el hospital Luis Eduardo Aybar y en Moca. Estas enfermedades continúan en zona de epidemia a nivel nacional.
leptospirosis
En esta semana se notifican 11 casos sospechosos de leptospirosis. Desde enero hasta octubre de este año las autoridades han reportado 944 casos sospechosos, incluidas las 58 muertes.
Morfología y cultivo
Las leptospiras Son espiroquetas muy finas, longitud de 0,15 μm, la estructura consta de un protoplasma helicoidal con espiras apretadas y extremidades en forma de gancho. La membrana externa multiestratificada es rica en lípidos (20%) y el peptidoglicano es de ácido alfa-E-diaminopilémico. Las leptospiras no se visualizan con los procedimientos de tinción habituales. Observadas al fresco, con microscopia de campo oscuro, se observan como “cordeles” finísimos, muy brillantes, dotados de movimientos de rotación y flexión muy activos. T ienen 18 hélices por célula y la conformación es dextrógira (en dirección de las manecillas de un reloj).
Las leptospiras se cultivan en medios artificiales constituidos por una solución de ventas minerales y aminoácidos a los que se añade suero de conejo (medios de Fletcher y Stuart), o albúmina bovina con Tween80 (medio de Ellinghausen, McCullogh, Harris y Johnson o EMJH) . La incubación se realiza a 28-30º C. Debido a su lento desarrollo, sólo se observa crecimiento después de transcurrida una semana; Sin embargo, no debe considerarse el cultivo como negativo sino hasta transcurrido un mes. El crecimiento en medios líquidos se manifiesta por perturbación; y en los medios semisólidos, el desarrollo se inicia a 1-2 cm de la superficie, pero la morfología colonial no es característica. La identificación de la cepa aislada se efectúa mediante técnica de aglutinación microscópica con anticuerpos específicos de serogrupo y serotipo. En los laboratorios de referencia hay anticuerpos monoclonales muy específicos. La identificación se completa con el método molecular de “huellas digitales” (huella digital) y con el análisis de restricción del ADN y uso de las endonucleasas.
Métodos serológicos (diagnóstico indirecto)
La técnica de referencia es la reacción de microaglutinación con suspensiones vivas de Leptospira y lectura microscópica en fondo oscuro (aglutinación microscópica). Presenta una gran sensibilidad y especificidad, y se debe practicar la reacción frente a una batería de cepas de los principales serogrupos. La prueba se considera específica de leptospirosis cuando se detecta seroconversión, es decir, aumento significativo del título de anticuerpos entre dos muestras de suero; la primera obtenida durante los primeros días de la enfermedad y la segunda muestra 10 a 15 días después, o bien cuando se obtienen títulos elevados en una sola muestra (< I: 800). Sin embargo, puede haber reacciones serológicas cruzadas con sífilis, borrelosis recurrente, espiroquetosis de Lyme y legionelosis. Como prueba serológica rápida, en algunos laboratorios clínicos se utiliza la técnica de enzimoinmunoensayo (ELISA), especialmente para la detección de IgM.
Fisiopatología
Las leptospiras móviles penetran por la piel rota o a través de las superficies mucosas, y generan una enfermedad aguda y sistémica que se ha caracterizado por fiebre de inicio brusco, mialgias, cefalea intensa y hemorragias conjuntivales. Las manifestaciones clínicas de la enfermedad no son patognomónicas, por tanto, la leptospirosis ha sido diagnosticada erróneamente con mucha frecuencia. La mayoría de los casos humanos son leves y anictéricos; Sin embargo, del 5 al 30% de los casos ictéricos pueden ser mortales, debido a complicaciones hemorrágicas, meningitis aséptica e insuficiencia renal (síndrome de Weil). La patología asociada con la leptospirosis es consecuencia del daño microvascular y la reacción tisular ante los complejos inmunes. Las leptospiras se multiplican en los tubulillos contorneados del riñón y salen por la orina, alcanzando densidades de 107 por mililitro en las ratas, perros y ciertos animales silvestres infectados. El diagnostico definitivo requiere demostrar la L. interrogans en las muestras clínicas, o la seroconversión, con aumento de cuatro veces en los títulos de anticuerpos aglutinantes. No se conoce con exactitud el mecanismo de la acción patógena, pero se ha demostrado la producción del lipopolisacárido tóxico en los cultivos. En las interacciones con células in vitro, se ha comprobado la existencia de hemolisinas y la capacidad de adherencia de ciertas cepas y de diversos serotipos a los fibroblastos de ratón; esta propiedad es superior cuando se trata de cepas virulentas. También se ha demostrado in vitro que las leptospiras tienen capacidad de penetración intracelular en células endoteliales humanas; aunque tal propiedad invasora no ha podido demostrarse in vivo, explicaría la vasculitis hemorrágica- petequial observada en las formas graves de leptospirosis humana. Los anticuerpos en la leptospirosis son detectables con técnicas de aglutinación, al final de la primera semana de enfermedad, y alcanzan niveles máximos en la tercera y cuarta semanas. Luego declinan gradualmente, pero siguen siendo titulables durante meses o años. La gran movilidad y la finura de la Leptospira facilitan la invasión del sistema nervioso central (meningitidis aséptica) y del ojo, produciendo cuadros de conjuntivitis, uveítis, iridociditis y la manifestación del parásito en el líquido cefalorraquídeo o en el humor acuoso del ojo.
Clinica y diagnostico diferenciales
La leptospirosis puede tener un curso variable. La enfermedad puede manifestarse como enfermedad subclínica (asintomática), seguida de seroconversión, puede también dar una enfermedad clínica autolimitada, o producir una enfermedad severa, potencialmente mortal acompañada de fallo multiorgánico. Luego de ingresada la leptospira al huésped susceptible, se disemina por vía hemática y linfática. El período de incubación oscila entre 1 y 3 semanas, con un promedio de 10 días. Es por definición asintomático. Dado lo proteiforme de la presentación, el diferencial dependerá de las manifestaciones clínicas dominantes. Pueden observarse dos situaciones:
B) Leptospirosis clínica, en la que se presenta de forma aguda con fiebre, escalofríos, mialgias y cefalea en 75 a 100 % de los pacientes después de un período de incubación de 2 a 26 días (promedio 10 días). De 25 a 35 % de los casos presentan tos no productivos, y 50 % experimentan náuseas, vómitos y diarrea. Otros síntomas menos comunes incluyen artralgias, dolor óseo, odinofagia y dolor abdominal; La colecistitis alitiásica puede ocurrir en niños. A pesar de haber sido descrita como una enfermedad bifásica, menos del 50% de los pacientes exhiben este curso bifásico. El examen físico es poco revelador en general. Un signo muy importante pero muchas veces pasado por alto es la inyección y/o sufusión conjuntival (foto). Este no es un hallazgo común en otras enfermedades infecciosas, y su presencia en un paciente con fiebre inespecífica debe disparar la sospecha de leptospirosis. De 7 a 40 por ciento de los pacientes pueden tener dolor muscular, esplenomegalia, linfadenopatías, faringitis, hepatomegalia, rigidez muscular, alteraciones en la auscultación pulmonar, o erupción cutánea.
La leptospirosis puede tener un curso variable. La enfermedad puede manifestarse como enfermedad subclínica (asintomática), seguida de seroconversión, puede también dar una enfermedad clínica autolimitada, o producir una enfermedad severa, potencialmente mortal acompañada de fallo multiorgánico. Luego de ingresada la leptospira al huésped susceptible, se disemina por vía hemática y linfática. El período de incubación oscila entre 1 y 3 semanas, con un promedio de 10 días. Es por definición asintomático. Dado lo proteiforme de la presentación, el diferencial dependerá de las manifestaciones clínicas dominantes. Pueden observarse dos situaciones:
Los hallazgos clínicos significativos o sugestivos de leptospirosis son:
• Sufusión conjuntival.
• Hemorragias.
• Dolor abdominal.
• Hepatoesplenomegalia.
• Edema.
• Sufusión conjuntival.
• Hemorragias.
• Dolor abdominal.
• Hepatoesplenomegalia.
• Edema.
Formas menores.
a) Gripe u otras virosis respiratorias. Se presenta en la mayor parte de los casos como un cuadro seudogripal, debe tenerse en cuenta que la gripe predomina en épocas frías, mientras que la leptospirosis se da preferentemente en épocas cálidas o templadas. La naturaleza en brote de la gripe hace que siempre se presenten varios casos en un área geográfica, durante un período concreto de tiempo (2 a 3 meses con un pico máximo en 3 a 6 semanas) y con claro predominio de síntomas respiratorios como la tos. y odinofagia, cumpliendo todo el ciclo de la enfermedad en 5 a 7 días. La leptospirosis se resuelve en períodos mayores. Se trata de un cuadro seudogripal con fiebre elevada desde el inicio, de 39 a 40º, que se acompaña característicamente de mialgias intensas y difusas, muchas veces predominando en la región lumbar. Hay malestar general y del examen físico se destaca la hiperemia conjuntival, muy constante y orientadara aunque inespecífica. Excepcionalmente puede comprobarse una erupción cutánea de breve duración. Hasta en el 50% de los casos se pueden observar diarreas, náuseas y vómitos.
Formas con participación de otros parénquimas
1) Forma ictérica o síndrome de Weil (Hepatitis viral D/C)
Es una forma grave de leptospirosis, con alta tasa de mortalidad, que puede ser observada con cualquier serotipo. El cuadro clínico descrito anteriormente se presenta con mayor severidad y es más prolongada, asociándosele una severa disfunción hepática donde la ictericia es el signo prominente. A los elementos anteriores se agrega una ictericia cutaneo-mucosa con prurito difuso, hipocolia y acolia, asociando discreta hepatomegalia. Típicamente se describe el aspecto de la ictericia como de un tono especial anaranjado, surgiendo de la combinación de ictericia asentando en una piel con vasodilatación subyacente. Se acompaña de disfunción renal, hemorragias, alteraciones hemodinámicas, cardíacas, pulmonares y de conciencia. La ictericia es intensa y rubínica, a predominio de la bilirrubina conjugada. La ictericia es el primer síntoma de gravedad pues en su ausencia no es frecuente que el enfermo muera.
En pacientes con fallo renal hay aumento de azoemia y creatininemia, con potasemia normal o particularmente disminuida y aumento en la excreción de sodio. Durante muchos años la insuficiencia renal aguda fue la principal causa de muerte de la leptospirosis. Después de los métodos dialíticos las principales causas de muerte son las hemorragias y las complicaciones cardíacas. La función glomerular se mantiene por mucho tiempo. Ocasionalmente se observa el síndrome hemolítico urémico. En cualquier forma clínica de la leptospirosis se observa el compromiso cardíaco por miocarditis, pero es mayor en el síndrome de Weil. Las arritmias cardíacas y los trastornos de conducción son agravados por los disturbios electrolíticos. Insuficiencia cardíaca y bloqueo cardiocirculatorio son raros. Las imágenes radiológicas pulmonares son compatibles con neumonitis intersticial hemorrágica y hay infiltrados localizados o difusos.
Las hemorragias son frecuentes (petequias, equimosis, hemorragias pulmonares y digestivas), pueden ser masivas y causar la muerte. Las alteraciones vasculares serán sus mayores responsables. El tiempo de protrombina está alargado y generalmente se normaliza con la administración de vitamina K. Lo mismo ocurre con el tiempo de trombina. La muerte a menudo es resultado del fallo renal agudo o fallo miocárdico. Los pacientes que sobreviven estas complicaciones normalmente se recuperan totalmente en 6 a 12 semanas. Durante el embarazo es feto puede ser afectado en forma primaria por la infección oa través de los efectos patológicos maternos.
2) Insuficiencia renal: Esta puede darse como excepción aisladamente, o mucho más frecuentemente integrarse a la ictericia. Se trata de una lesión renal oligoanúrica severa y con las disionías correspondientes como elemento acompañante. Esta lesión es reversible y puede curarse completa sin secuelas. También es posible verla en el contexto del síndrome hepatorrenal, de grave pronóstico, y en el cual a la ictericia se asocia falla renal aguda e insuficiencia circulatoria periférica. El patrón histológico suele ser de nefritis intersticial, pero también en algunos casos son objetivables pequeños cambios en los glomérulos. Este último hallazgo podría ser la base anatómica para la tan frecuente proteinuria de la leptospirosis. La alteración funcional renal puede o no tener factores prerenales, y cuando el deterioro funcional está presente, suele ser desproporcionado en relación al daño anatómico. La leptospira tiene la capacidad de actuar directamente en el mecanismo de transporte de electrolitos produciendo alteraciones del sodio y del potasio. Hay estudios que indican que la membrana proteica externa de la leptospira inhibe la actividad del co-transportador Na+-K+-Cl- en la rama ascendente gruesa del asa de Henle, lo que resulta en hipopotasemia y pérdida de sodio.
3) Formas meníngeas: Excepcionalmente la leptospirosis puede presentarse como una meningitis aguda a LCR claro sin otros elementos acompañantes. La participación meníngea, más habitualmente, acompaña al síndrome seudogripal oa la ictericia y falla renal. Se presenta con cefaleas, foto y acusofobia y rigidez de nuca. La meningitis aséptica puede ser documentada en 50 a 85 por ciento de los pacientes si se examina el líquido cefalorraquídeo después de siete días de enfermedad. La meningitis se considera secundaria a la respuesta inmune del huésped al organismo, más que a una infección directa del sistema nervioso central por leptospira.
4) Formas pulmonares: Poco frecuentes en nuestro medio, confieren especial gravedad a la enfermedad. Obedecen a una neumonitis hemorrágica que se presenta con tos, disnea y expectoración hemoptoica, acompañándose de grados variables de insuficiencia respiratoria. Esta insuficiencia respiratoria, a los efectos de homologar definiciones, puede ser catalogada como un cociente paO2/Fi02 <300 alv="alv" arterial="arterial" de="de" gradiente="gradiente" o2="o2" o=" o" olo="olo" un="un" y="y"> 20mmHg. Radiológicamente se expresará por imágenes micronodulares bilaterales. 300>
5) Síndrome de falla orgánica múltiple cuando se presenta o evoluciona como una sepsis
Cualquiera sea la presentación clínica de leptospirosis no olvidar que frecuentemente se objetivan elementos hemorrágicos como petequias y equimosis. Es por último también posible observar:
Cualquiera sea la presentación clínica de leptospirosis no olvidar que frecuentemente se objetivan elementos hemorrágicos como petequias y equimosis. Es por último también posible observar:
- miocarditis, expresada por arritmias
- uveítis como evento diferido y secundario a la etapa de curación del resto de la enfermedad.
Diagnósticos diferenciales:
1) Malaria: Las formas leves con fiebre y malestar general pueden simular leptospirosis, pero el carácter más alternante de la fiebre y la procedencia siempre clara de un área de malaria, orientan a su diagnóstico. No puede omitirse el hecho que hay áreas geográficas donde coexisten malaria y leptospirosis, y el diferencial toma más fuerza en formas severas de malaria con insuficiencia renal, edema pulmonar, shock, sangrados y convulsiones .
1) Malaria: Las formas leves con fiebre y malestar general pueden simular leptospirosis, pero el carácter más alternante de la fiebre y la procedencia siempre clara de un área de malaria, orientan a su diagnóstico. No puede omitirse el hecho que hay áreas geográficas donde coexisten malaria y leptospirosis, y el diferencial toma más fuerza en formas severas de malaria con insuficiencia renal, edema pulmonar, shock, sangrados y convulsiones .
2) Dengue: en común presentan fiebres elevadas desde el inicio y las mialgias intensas, en el dengue predomina claramente la astenia severa y la anorexia, cosa que no sucede como algo dominante en la leptospirosis. Estudios en latinoamérica señalan además que es destacable en el dengue clásico el dolor abdominal y síntomas gastrointestinales, siendo signos de severidad.
laboratorio
La leptospirosis es una enfermedad clínica inespecífica, y las pruebas de laboratorio de rutina no son diagnósticos. Hemograma: El recuento de glóbulos blancos es generalmente de menos de 10.000/mm3 pero puede ir desde 3.000 y 26.000/mm3; una desviación a la izquierda se ve en alrededor de dos tercios de los pacientes. Velocidad de eritrosedimentacion (VES) Siempre elevada característicamente, lo cual es muy orientador y ayuda en el diferencial con hepatitis virales, en las que la VES no se modifica. Los análisis de orina frecuentemente muestran proteinuria, piuria, cilindros granulares, y ocasionalmente hematuria microscópica que habla de un discreto compromiso lesional independientemente de la situación funcional renal. Azoemia y creatininemia: Elevadas en la falla renal clínica o subclínica.
La leptospirosis es una enfermedad clínica inespecífica, y las pruebas de laboratorio de rutina no son diagnósticos. Hemograma: El recuento de glóbulos blancos es generalmente de menos de 10.000/mm3 pero puede ir desde 3.000 y 26.000/mm3; una desviación a la izquierda se ve en alrededor de dos tercios de los pacientes. Velocidad de eritrosedimentacion (VES) Siempre elevada característicamente, lo cual es muy orientador y ayuda en el diferencial con hepatitis virales, en las que la VES no se modifica. Los análisis de orina frecuentemente muestran proteinuria, piuria, cilindros granulares, y ocasionalmente hematuria microscópica que habla de un discreto compromiso lesional independientemente de la situación funcional renal. Azoemia y creatininemia: Elevadas en la falla renal clínica o subclínica.
Los niveles elevados de CPK (creatinfokinasa) se encuentran en aproximadamente el 50 por ciento de los casos y pueden ser útiles para el diagnóstico. Hepático funcional: Cuando hay toque hepático se expresa por aumento de bilirrubinas a predominio de directo, e incremento de las enzimas marcadoras de necrosis hepatocítica (TGO,TGP) . Aproximadamente el 40 por ciento tienen un mínimo de aumento moderado de transaminasas (normalmente menos de 200UI/L). La hiponatremia es muy común en la leptospirosis severa.
La ictericia se observa sólo en los pacientes con síndrome de Weil, la forma más severa de leptospirosis. Los pacientes con este síndrome pueden desarrollar insuficiencia hepática, insuficiencia renal y hemorragia. En algún paciente ocasional, la concentración de bilirrubina sérica alcanza los 60 a 80 mg/dl.
Coagulación: Pueden comprobarse alteraciones en los parámetros de la coagulación esencialmente con alargamiento del tiempo de protrombina. Otro hallazgo frecuente es el descenso en el recuento plaquetario.
La trombocitopenia es infrecuente, pero sin embargo, puede haber una diátesis hemorrágica de causa no muy clara, en ausencia de defectos demostrables de coagulación o trombocitopenia severa. La pancitopenia ha sido reportada como manera de presentación en algún reporte de casos, resolución completa siguiendo al tratamiento con penicilina. El líquido cefalorraquídeo claro puede mostrar pleocitosis neutrofílica o linfocitaria pero más a predominio linfocitario con mínimo a moderado aumento de las proteínas y glucosa normal. Una concentración baja de glucosa en LCR se ve raramente. Hemocultivos cuando el diferencial dominante es la sepsis. Serología para dengue (ELISA captura IgM)
La confirmación se realiza a través de la titulación por Micro-Aglutinación (MAT) o por identificación de ADN por PCR según algoritmo. También se obtiene con el aislamiento del germen o por técnicas serológicas, cuando en el paciente con un cuadro clínico sugestivo de la enfermedad se asocia la seroconversión o se demuestra la presencia de IgM específica.
Los hallazgos relevantes en enfermedades leves suelen ser nulos más cuando se comienza a complicar el cuadro la radiografía de tórax puede mostrar pequeñas densidades nodulares que pueden progresar a consolidación confluente o aspecto de vidrio esmerilado. Anatomopatológicamente esos infiltrados pueden representar hemorragia pulmonar, malestar respiratorio agudo o edema de pulmón. En la imagen se puede apreciar un infiltrado alvéolo-intersticial ( neumonía-distress-hemorragia pulmonar) en un paciente con enfermedad de Weil.
Otro estudio de imágenes para valorar abdomen es la ultrasonografía donde además de las visceromegalia se buscara presencia de líquido peritoneal en cavidad.
Tratamiento inicial
El tratamiento con penicilina y tetraciclina suele ser eficaz si se administra en los primeros días de la fase bacteriémica, disminuye la gravedad y la afectación hepatorrenal; incluso cuando se administra más tarde con las lesiones ya establecidas, puede ser eficaz, probablemente debido a la base inmunopatológica del mecanismo lesional. Los antibióticos de elección son penicilina 1,5 MUI c/6 horas i/vo tetraciclinas, preferentemente doxiciclina 100 mg c/12 horas por vía oral, durante 7 días. Además de la quimioterapia específica son necesarias las medidas sintomáticas, la corrección de las alteraciones hemodinámicas, del equilibrio hidroelectrolítico, la asistencia renal y otras medidas de soporte vital.
El tratamiento que a continuación se señala es el designado por el Programa Nacional de Control de la Leptospirosis Humana. Siempre se indicará de inmediato, y en correspondencia al estado que presente el caso en el momento de su ingreso.
Esquema de tratamiento de casos graves:
Esquema de tratamiento de casos graves:
En adultos: Administrar en las primeras 72 h, 10 millones de UI de penicilina cristalina por vía EV en dosis fraccionadas cada 4 ó 6 h. Continuar posteriormente con penicilina rapilenta 1 millón de UI por vía IM cada 6 h durante 7 días.
En niños: Se seguirá el mismo esquema que en adultos, pero utilizando solamente 50 000 a 10 000 UI de penicilina cristalina.
En niños: Se seguirá el mismo esquema que en adultos, pero utilizando solamente 50 000 a 10 000 UI de penicilina cristalina.
Esquema de tratamiento para casos benignos:
En adultos: Administrar 1 millón de penicilina cristalina cada 6 h durante las primeras 72 h y continuar posteriormente con 1 millón de UI de penicilina rapilenta cada 12 h durante 7 días.
En niños: Se aplicará el mismo esquema y las mismas dosis establecidas para casos graves.
En niños: Se aplicará el mismo esquema y las mismas dosis establecidas para casos graves.
Esquema para cada caso de alergia a la penicilina:
En adultos: Se administran 500 g de tetraciclina por vía oral cada 6 h durante 7 días.
En niños mayores de 7 años: Se indicará de igual forma que en adultos, pero a razón de 25 a 40 mg/kg de peso.
En niños mayores de 7 años: Se indicará de igual forma que en adultos, pero a razón de 25 a 40 mg/kg de peso.
También se utilizarán otros tratamientos:
Doxicilina 100 mg por vía oral 2 veces al día durante 7 días.
Cefalosporina 1 g por vía EV cada 4 h durante las primeras 72 h, y continuar posteriormente con 1 g diario por vía IM durante 7 días.
Cefalosporina 1 g por vía EV cada 4 h durante las primeras 72 h, y continuar posteriormente con 1 g diario por vía IM durante 7 días.
Otros antibióticos que podrían utilizarse serían amoxilina, cloranfenicol y eritromicina.
Directivas terapéuticas para pacientes críticos en UCI y complicaciones

Paciente con síndrome de Weil (Afectación hepatorrenal aguda, con fiebre, ictericia, insuficiencia renal con oligoanuria, síndrome hemorrágico difuso, insuficiencia pulmonar y/o cardíaca.) Conceptualmente el tratamiento es sintomático y fisiopatológico con medidas de sostén y apoyo de las funciones vitales. Si bien el germen in vitro es sensible a múltiples antibióticos, es altamente controvertida su indicación ya que se admite en la fase de manifestaciones clínicas cuando la patogenia noes dada por acción directa del agente sino por mecanismos inmunes secundarios. Finalizado el periodo de incubación, hay una fase leptospiremica breve durante 4-7 días. No hay evidencias concretas que soporten la necesidad de prescribir antibióticos y de hacerlo, se sabe que la doxiciclina acorta muy brevemente el periodo febril de la enfermedad, así como la penicilina cristalina puede emplearse a bajas dosis sin riesgos. Mientras que la mayoría de los casos de leptospirosis son leves a moderados, puede haber también casos complicados con fallo renal, uveítis, hemorragia, síndrome de distrés respiratorio agudo, miocarditis y rabdomiolisis. El fallo hepático es generalmente reversible y no es causa de muerte en leptospirosis. La disnea, la oliguria, el recuento de glóbulos blancos mayor de 12900/mm3, las alteraciones de la repolarización en el electrocardiograma, y los infiltrados alveolares en la radiografía de tórax se han asociado a mala evolución. La vasculitis con necrosis de las extremidades puede ser vista en casos severos. La severidad potencial de la leptospirosis fue ilustrada en un estudio retrospectivo de 60 pacientes con leptospirosis que requirieron internación en unidades de terapia intensiva en India. En 46 pacientes se desarrolló fallo multiorgánico (77%); la mortalidad de los pacientes con leptospirosis que requirieron terapia intensiva fue del 52%. La enfermedad pulmonar severa puede ser diagnosticada en regiones de alta endemicidad. Entre los 321 pacientes con evidencias clínicas y serológicas de leptospirosis en manifestaciones pulmonares severas, incluyendo hemoptisis en seis (9). Cinco de siete pacientes murieron, cuatro de hemorragia pulmonar, y uno de síndrome de distrés respiratorio agudo y fallo multiorgánico.
En las formas graves el tratamiento se centra en la corrección de la función alterada:
A: hemodiálisis precoces y reiteradas
B: Asistencia respiratoria asistida
Embarazo
El efecto de la leptospirosis materna en el embarazo es limitado de acuerdo a la información publicada. La infección transplacentaria ocurre pero la tasa de transmisión fetal y el tipo y la frecuencia de las complicaciones fetales es desconocida. En una revisión antigua en 1995 de 14 embarazos con infección materna activa y evolución conocida hubo ocho abortos espontáneos, cuatro infantes con enfermedad activa y dos neonatos sanos. El riesgo de aborto o muerte fetal de más del 50 por ciento fue reportado en una serie de 11 casos en Guyana Francesa. Hubo información escasa en cuanto a secuelas de neonatos sobrevivientes. El tratamiento de la mujer embarazada es similar al resto de los pacientes excepto por las drogas a utilizar. Penicilina y ceftriaxona son las drogas de elección en el embarazo, pero la doxiciclina no debe ser prescripta. Entre pacientes con alergia severa a penicilina se puede administrar azitromicina.
Pronóstico
Las tasas de mortalidad en pacientes hospitalizados con leptospirosis va de 4 a 52 por ciento (59-62). Una revisión retrospectiva de 282 casos de leptospirosis durante un brote en India en 2002 identificó factores de riesgo de mortalidad (62). Los predictores significativos de muerte en un análisis de regresión logística incluyendo compromiso pulmonar (por ej hemoptisis) y de sistema nervioso central.
Profilaxis
Es recomendable vacunar al ganado y los animales domésticos (los veterinarios usan vacunas inactivadas), de este modo se reduce la infección humana al limitar los reservorios. Otras incluyen el control de los roedores, el drenaje de aguas contaminadas y las precauciones de protección física en los sujetos con medidas de riesgo de exposición laboral. Resulta muy difícil erradicar la enfermedad a causa del enorme reservorio que presentan los roedores domésticos y silvestres. En fecha reciente, se han preparado vacunas polivalentes para uso humano, indicadas para proteger a grupos de alto riesgo; la vacuna inactivada fabricada en Cuba tiene una efectividad del 97% y produce pocos efectos indeseables.
Control de foco
Ante toda notificación de un caso sospechoso o confirmado de leptospirosis, es necesario realizar la investigación epidemiológica correspondiente para determinar la posible fuente de infección, en coordinación con el ministerio de agricultura.
Investigación de caso:
- Ocupación y actividades realizadas por el paciente durante los veinte días anteriores a la presencia de los síntomas.
- Antecedentes de contacto con agua o alimentos que puedan estar contaminados con orina de animales domésticos y silvestres.
- Contacto con animales que puedan estar infectados y permanencia en áreas potencialmente contaminadas o con condiciones propicias para la proliferación de roedores.
Medio ambiente o entorno:
1. Verificar en el entorno la existencia de condiciones que favorezcan la presencia de roedores.
2. Búsqueda activa de los signos o huellas que denotan la presencia de roedores en los espacios domiciliares, de trabajos e instituciones, según protocolo de control de roedores.
3. Realice corte de maleza en una radio de treinta metros en los alrededores de la vivienda, evitando la acumulación de desechos sólidos y objetos que puedan servir de abrigo a los roedores.
4. Fumigación de ratas en el 100% de las viviendas infestadas.
5. Drenaje de aguas contaminadas en terrenos bajos.
6. Intensificar el control de la calidad del agua y promover la clarificación de la misma.
7. Prohibir el uso de piscinas, piletas, pozas de agua procedentes de ríos o embalses que puedan estar contaminados.
8. Intensificar las actividades de higiene en el procesamiento y conservación de los alimentos.
9. Mantenga los granos básicos sobre tarimas y distanciados de la pared.
10. Cuando los casos se relacionan con factores ocupacionales, es necesario mejorar las prácticas de desempeño de los trabajadores y las medidas de protección utilizadas durante la jornada de trabajo.
11. Vigilancia, control del tratamiento y disposición correcta de los residuos pecuarios, en especial de los que son vertidos en los cursos y embalses de agua.
12. Coordinar con el Ministerio de agricultura y las municipalidades, para intensificar la vigilancia y control de los animales domésticos existentes en la zona.
Medidas preventivas para el público en general
* En la medida de lo posible evite permanecer en aguas estancadas o barro. Si se debe permanecer en ellas debe utilizar equipo de protección personal como botas, guantes de goma y ropa adecuada.
* Utilice agua potable. En caso de no tener acceso a ella hierba el agua ó clorifiquela.
* Lavado de manos con agua y jabón e higiene personal con agua potable.
* Lave con agua y cloro frutas y verduras
* Limpie y desinfecte con cloro todas las áreas del hogar.
* Proteja los alimentos y utensilios de cocina.
* Vigilancia sanitaria de alimentos dentro y fuera del hogar, descartando los que estuvieron en contacto con agua potencialmente contaminada.
* Empleo de técnicas de drenaje de aguas libres supuestamente contaminadas.
* Mientras dure el brote de leptospirosis evite las aguas estancadas y la presencia del ganado en las mismas. Deles de beber en recipiente en el interior de potreros y descartela una vez consumida.
* Higiene, remoción y destino adecuado de excretas humanas y animales.
* Depositar la basura en recipientes con tapadera, no más de dos días, fuente principal del alimento y abrigo de los roedores. Si no hay servicio de recogida entiérrela, nunca la queme.
* Control de la población de roedores con medidas de desratización, principalmente en el domicilio y peridomicilio de las viviendas.
* Si observa nidos o lugares de mayor concentración de ratas, acuda al establecimiento de salud más cercano para su respectivo asesoramiento.
* Corte o eliminación la maleza que está alrededor de su vivienda, centro escolar, iglesia o albergue.
* Desinfección permanente de los locales de crianza de animales.
* Al presentar síntomas como fiebre, dolor de cabeza, dolor en muslos y pantorrillas, náuseas, vómitos, diarrea y dolor abdominal acuda de inmediato al establecimiento de salud más cercano.
* No se automédico.
Clorificación
-Para beber o higiene oral: 8 gotas / litro de agua, dejando actuar durante 20 minutos.
-Para higiene personal y lavado de frutas y verduras que se consumen crudas: 2 tapas / litro / 20 min.
-Lavado de ropa que haya tenido contacto con materias fecales o agua estancada: 3 tapas/litro de agua
Comentario del autor
Seguramente, se le ha diagnosticado erróneamente como “fiebre en estudio”, “dengue hemorrágico” o “meningoencefalitis aséptica”, a secas. Cuando se haga mayor y mejor uso del laboratorio clínico y se eduque a los profesionales de la salud, seguramente se verá que la enfermedad es frecuente y que, al igual que en otras latitudes, tienen lugar brotes epidémicos sin diagnóstico etiológico. La leptospirosis es una infección reemergente que amerita ser investigada a profundidad. La ignorancia no es excusa válida, conviene abrir los ojos y la mente; se precisa realizar investigaciones cuidadosas a nivel nacional, para conocer la incidencia, la prevalencia y la distribución real de la leptospirosis en humanos y animales domésticos y silvestres. El estudio de esta zoonosis es área de oportunidad para patólogos clínicos, médicos inquietos y deseosos de aprender, personal de la salud pública y la misma sociedad. Escribí esta nota modesta, para motivar e interesar a quienes no se resignan a permanecer en la oscuridad. La leptospirosis es tema de estudio importante que está al alcance de nuestras posibilidades: tal es el reto del porvenir.
Comentario del autor
Seguramente, se le ha diagnosticado erróneamente como “fiebre en estudio”, “dengue hemorrágico” o “meningoencefalitis aséptica”, a secas. Cuando se haga mayor y mejor uso del laboratorio clínico y se eduque a los profesionales de la salud, seguramente se verá que la enfermedad es frecuente y que, al igual que en otras latitudes, tienen lugar brotes epidémicos sin diagnóstico etiológico. La leptospirosis es una infección reemergente que amerita ser investigada a profundidad. La ignorancia no es excusa válida, conviene abrir los ojos y la mente; se precisa realizar investigaciones cuidadosas a nivel nacional, para conocer la incidencia, la prevalencia y la distribución real de la leptospirosis en humanos y animales domésticos y silvestres. El estudio de esta zoonosis es área de oportunidad para patólogos clínicos, médicos inquietos y deseosos de aprender, personal de la salud pública y la misma sociedad. Escribí esta nota modesta, para motivar e interesar a quienes no se resignan a permanecer en la oscuridad. La leptospirosis es tema de estudio importante que está al alcance de nuestras posibilidades: tal es el reto del porvenir.

|
|
Leptospirosis Hoja Informativa para Médicos by CDC pdf |

|
| Leptospirosis Hoja Informativa para Médicos by CDC pdf |

|
| Leptospirosis Hoja Informativa para Médicos by CDC pdf |
MANUAL DE ATENCIÓN AL PARTO EN EL ÁMBITO EXTRAHOSPITALARIO. Ministerio de Sanidad, Servicios Sociales e Igualdad. España
¿Qué es el parto velado "Parto Empelicado" o nacer con bolsa intacta? por NATALBEN.com
Balística de las heridas: introducción para los profesionales de la salud, del derecho, de las ciencias forenses, de las fuerzas armadas y de las fuerzas encargadas de hacer cumplir la ley http://emssolutionsint.blogspo t.com/2017/04/ balistica-de-las-heridas-introduccion.html
Guía para el manejo médico-quirúrgico de heridos en situación de conflicto armado by CICR http://emssolutionsint.blogspo t.com/2017/09/guia-para-el-man ejo-medico-quirurgico.html
CIRUGÍA DE GUERRA TRABAJAR CON RECURSOS LIMITADOS EN CONFLICTOS ARMADOS Y OTRAS SITUACIONES DE VIOLENCIA VOLUMEN 1 C. Giannou M. Baldan CICR http://emssolutionsint.blogspo t.com.es/2013/01/cirugia-de-gu erra-trabajar- con-recursos.htm l
Manual Suturas, Ligaduras, Nudos y Drenajes. Hospital Donostia, País Vasco. España http://emssolutionsint.blogspo t.com/2017/09/manual-suturas-l igaduras-nudos-y.html
Manual CIERRE DE HERIDAS por ETHICON http://emssolutionsint.blogspo t.com/2017/09/manual-cierre-de -heridas-by-ethicon.html
Manual de suturas. Menarini http://emssolutionsint.blogspo t.com/2017/09/manual-de-sutura s-menarini.html
Técnicas de Suturas para Enfermería ASEPEYO y 7 tipos de suturas que tienen que conocer estudiantes de medicina http://emssolutionsint.blogspo t.com/2015/01/tecnicas-de-sutu ras-para-enfermeria.html
Cuaderno Enfermero.Cirugia Menor Heridas Suturas http://emssolutionsint.blogspo t.com/2016/07/cuaderno-enferme rocirugia-menor-heridas.html
Manual Práctico de Cirugía Menor. Grupo de Cirugía Menor y Dermatología. Societat Valenciana de Medicina Familiar i Comunitaria http://emssolutionsint.blogspo t.com/2013/09/manual-practico- de-cirugia-menor.html
Protocolo de Atención para Cirugía. Ministerio de Salud Pública Rep. Dominicana. Marzo 2016 http://emssolutionsint.blogspo t.com/2016/09/protocolo-de-atencion-para-cirugia.html
Manual de esterilización para centros de salud. Organización Panamericana de la Salud http://emssolutionsint.blogspo t.com/2016/07/manual-de-esteri lizacion-para-centros.html
Dr. RAMON REYES, MD, DMO, EMT-T
Médico para misiones complejas y de alto riesgo.
“ Medicina Bona Locis Malis ”
Médico UE / España
Soporte vital prehospitalario avanzado para traumatismos/ Atención táctica a heridos en combate Instructor y profesores de TCCC
ACLS EP / PALS Instructor y docente de la Asociación Estadounidense del Corazón y el Consejo Europeo de Reanimación
Miembro Asociación Médica Operacional Especial SOMA
Miembro Correspondiente Colegio Dominicano de Cirujanos
Oficial médico de buceo de DMO - EE. UU.
Instructor de tripulación médica aérea DOT- EE. UU.
Médico Especialista Táctico y Medicina Protectora -EE.UU.
Director médico y docente de atención táctica de emergencia a heridos de TECC por C-TECC
Mi LinkedIn
Mi Blog EMS SOLUCIONES INTERNACIONALES
Desfibrilador externo automático DEA. ONU compacto, económico y seguro https://emssolutionsint.blogspot.com/2019/08/aed-automatic-external-defibrillator-un.html









