¡Bienvenido al Día de Piernas n.º 4 de la serie SplintER ! Las dislocaciones de tobillo son una afección emergente en el Departamento de Emergencias (DE) que requiere examen y tratamiento a nivel de expertos. Revisamos las técnicas de manejo y examen de medicina deportiva pertinentes y sutiles que lo ayudarán a sentirse en control desde el momento de la presentación hasta la disposición.
Línea de fondo
- Las luxaciones cerradas de tobillo sin ninguna otra fractura son raras.
- Las luxaciones posteriores del tobillo son el tipo más común de luxación de tobillo.
- Si los pacientes tienen signos de compromiso neurovascular o piel acampanada debido a una dislocación posterior, se les debe reducir inmediatamente sin esperar las radiografías. Con un asistente, doble la rodilla, haga una flexión plantar del tobillo y aplique tracción con una fuerza anterior al talón.
- Si la fractura-luxación es compleja o de alta energía, considere una TC posterior a la reducción para garantizar que no haya lesiones adicionales.
- Coloque a los pacientes en una férula posterior corta de la pierna ± estribo después de la reducción.
- Las fracturas-luxaciones de Bosworth, que requerirán una fijación interna de reducción abierta, pueden pasar desapercibidas en la radiografía simple y la tomografía computarizada proporciona una mejor visualización.
- Se debe solicitar una consulta de urgencia con un ortopedia para una luxación de tobillo si es irreducible, está asociada con una fractura, demuestra compromiso neurovascular o está abierta.
Dislocación del tobillo: descripción general
Las luxaciones cerradas de tobillo sin fracturas son raras. En comparación con las fracturas no complicadas, la tasa de complicaciones en las fracturas-luxaciones de tobillo se triplica. 1 Las luxaciones se clasifican según la posición del astrágalo en relación con la tibia. Lo más común es que las luxaciones de tobillo sean posteriores o laterales y requieran un mecanismo de alta energía. 2,3 Las luxaciones laterales tienen más probabilidades de estar asociadas con una fractura abierta.
La piel en tienda de campaña y el compromiso neurovascular son indicaciones para una reducción inmediata sin esperar las radiografías. 4 Después de reducir la lesión, se debe volver a confirmar el estado neurovascular, se debe aplicar una férula y se deben obtener imágenes para confirmar la alineación. El paciente deberá estar inmovilizado durante aproximadamente 6 a 9 semanas seguido de fisioterapia. Una vez rehabilitados adecuadamente, los pacientes suelen poder volver a sus actividades normales como antes. 5
Anatomía

El tobillo es una articulación estable debido al soporte que brindan los ligamentos medial (deltoides profundo y superficial) y los ligamentos laterales (astragaloperoneo anterior, calcaneperoneo, astragaloperoneo posterior; Figura 1). La posición del astrágalo en la mortaja añade soporte adicional. La estabilidad anterior y posterior del tobillo no es tan sólida, considerando que la cápsula articular y la musculatura circundante brindan soporte. En las luxaciones posteriores del tobillo, por ejemplo, cuando el tobillo está en flexión plantar, provoca recíprocamente que el astrágalo sea menos estable en la mortaja. La combinación de fuerzas axiales, de eversión y/o de inversión puede conducir fácilmente a la dislocación del astrágalo de la articulación tibioastragalina. 5,6
Hallazgos del examen físico
Documente cualquier deformidad obvia, hinchazón y presencia de pulsos distales (dorsal del pie y tibial posterior). En comparación con la parte inferior de la pierna, el pie parecerá más posterior en las dislocaciones posteriores. Busque roturas en la piel que puedan indicar una lesión abierta. Evaluar la sensación en todas las superficies del pie (dorso, plantar, lateral, medial).
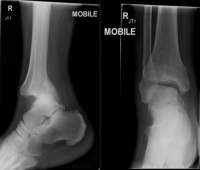
Imágenes

En el caso de luxaciones de tobillo no complicadas, no debe haber fracturas adicionales y la sindesmosis tibioperonea no debe ensancharse patológicamente. Con respecto a las luxaciones posteriores, el astrágalo se ubica posteriormente a la tibia y puede visualizarse mejor en proyecciones laterales (Figura 2). Si bien las radiografías simples deben ser el estudio de imagen inicial, se debe considerar la tomografía computarizada para evaluar lesiones concomitantes o fragmentos osteocondrales atrapados dentro del espacio articular. 5
Fractura-Dislocación de Bosworth

La fractura-luxación de Bosworth es una entidad rara, que es una luxación del astrágalo posterior y un desplazamiento del peroné distal posterior a la tibia distal, que se observa mejor en la radiografía lateral. En la radiografía simple, inicialmente puede aparecer como una luxación posterior con una fractura uni/bimaleolar. 7 Sin embargo, es extremadamente difícil de reducir ya que la parte proximal de una fractura de peroné queda atrapada detrás del tubérculo tibial lateral. En algunas circunstancias se puede lograr la reducción de la articulación tibio-astragalina; sin embargo, el fragmento del peroné quedará atrapado posteriormente. Dada la incomodidad del paciente, la colocación de las radiografías laterales puede no revelar el desplazamiento. Ante un alto grado de sospecha, se recomienda realizar una tomografía computarizada. 7 Es necesaria una reducción abierta y fijación interna para lograr una alineación adecuada.
Técnica de reducción
Asegúrese de que el paciente haya recibido sedantes y/o analgésicos para su comodidad y para aumentar el éxito de la reducción. Por lo general, se necesita un asistente para ayudar con el posicionamiento del paciente y proporcionar tracción durante el procedimiento de reducción. Al reducir cualquier articulación, el paso inicial es recrear el mecanismo. La flexión de la rodilla puede ayudar a eliminar la tensión en el tendón de Aquiles en el talón. 5
-
Fracturas-luxaciones laterales 2
- Doble la rodilla 90°
- Flexión plantar del tobillo
- Aplicar tracción axial en el pie.
- Aplicar tracción lateral proximal y presión medial distal a la lesión.
-
Luxación posterior del tobillo 2
- Doble la rodilla 90°
- Flexión plantar del tobillo
- Aplicar tracción axial en el pie.
- Aplicar tracción posterior proximal y presión anterior distal a la lesión.
Se adoptan enfoques similares para las luxaciones mediales y anteriores del tobillo.
Entablillar
A los pacientes se les debe colocar una férula posterior corta en la pierna después de la reducción. Un estribo puede proporcionar estabilidad adicional.
Precauciones de devolución y atención posterior al alta
Al igual que con otras lesiones de las extremidades inferiores, se debe recomendar a los pacientes que mantengan la extremidad elevada para reducir la hinchazón. Se les deben dar muletas y aconsejarles que no soporten peso hasta que un ortopedista los vuelva a evaluar. Se les debe instruir sobre el cuidado adecuado de la férula y controlar la aparición de nuevos entumecimientos, hormigueos, debilidad, decoloración o empeoramiento del dolor para detectar un posible síndrome compartimental. Las decisiones sobre la profilaxis y anticoagulación de la TVP se deben tomar en conjunto con el ortopedista involucrado en el cuidado del paciente.
Cuándo consultar a un ortopedista en el departamento de emergencias
Dependiendo del alcance de las lesiones y la cultura institucional, la consulta ortopédica inicial y la programación de seguimiento pueden variar. Los pacientes con signos de compromiso neurovascular o piel acampanada debido a una dislocación del tobillo deben reducirse inmediatamente sin esperar radiografías o una consulta con un ortopédico. A continuación se muestra una lista general de cuándo involucrar a la ortopedia:
- Compromiso neurovascular persistente a pesar de la reducción
- Fractura-luxación abierta
- Fracturas concurrentes
- Intentos fallidos de reducción
Evaluación de expertos y perlas: Dra. Anna Waterbrook

Profesor asociado de EM, Universidad de Arizona Director asociado del programa, Beca de medicina deportiva Médico del equipo de la Universidad de Arizona
- Examen neurovascular: las luxaciones de tobillo generalmente ocurren debido a una fuerza elevada del mecanismo. Con frecuencia tienen fracturas asociadas y lesiones neurovasculares (NV); es imperativo realizar un examen NV rápido pero completo en la presentación inicial y monitorear ese estado durante todo el curso en el servicio de urgencias. No demore la reducción para las radiografías si hay compromiso.
- Lesión de tejidos blandos: las dislocaciones aisladas pueden provocar una inestabilidad significativa debido a lesiones de ligamentos o cartílagos; existe el riesgo de inestabilidad crónica del tobillo.
- No se puede reducir: si no se puede reducir la dislocación en el servicio de urgencias, considere una fractura de Bosworth, una rotura del cartílago subyacente o una lesión osteocondral. Se recomienda la tomografía computarizada.
- Mimicker: diferenciar una verdadera luxación de tobillo (astrágalo) de una luxación subastragalina, ya que los métodos de reducción son diferentes. Las luxaciones subastragalinares pueden ser más difíciles de reducir en el servicio de urgencias.
- Atención posterior a la reducción: todos los pacientes con luxaciones de tobillo que reciben el alta requieren instrucciones completas que incluyen el cuidado de la férula, la monitorización de complicaciones y un seguimiento ortopédico ambulatorio minucioso. Los ligamentos se rompen en las dislocaciones y, en ocasiones, pueden provocar una estabilidad crónica del tobillo.
Referencias
- Carragee EJ, Csongradi JJ, Bleck EE. Complicaciones tempranas en el tratamiento operatorio de las fracturas de tobillo. Influencia del retraso antes de la operación. J Bone Joint Surg Br 1991;73(1):79–82. PMID 1991782
- Handel DA, Gaines SA. Lesiones de tobillo. En: Tintinalli JE, Stapczynski JS, Ma OJ, Yealy DM, Meckler GD, Cline DM, editores. Medicina de emergencia de Tintinalli: una guía de estudio completa, 8e. Nueva York, Nueva York: McGraw-Hill Education; 2016.
- Davenport M. Tobillo [Internet]. En: Sherman SC, editor. Ortopedia de emergencia de Simon. Nueva York, Nueva York: McGraw-Hill Education; 2014.
- Schwartz DT. Capítulo IV-1. Fracturas de tobillo. En: Radiología de emergencia: estudios de casos. Nueva York, Nueva York: The McGraw-Hill Companies; 2008.
- Mubark I, Anwar S, Hayward K. Luxación posterior cerrada del tobillo sin fracturas asociadas: reporte de un caso. J Surg Case Rep 2017 [consultado el 13 de abril de 2019];2017(8). PMID 28928920
- Agrawal AC, Raza H, Haq R. Luxación posterior cerrada del tobillo sin fractura. Indio J Orthop 2008;42(3):360–2. PMID 19753168
- Silverio A, Rebich E, Basso-Williams M, Vardiabasis N, Robinson M. Bosworth Fractura-Dislocación de tobillo [Internet]. El ortópodo. [consultado el 10 de abril de 2019]; Página web disponible en: https://www2.aoao.org/members/news/2014winter/casereport2.html
Información del autor
The post Serie SplintER: Dislocación de tobillo | El día de pierna n.° 4 apareció por primera vez en ALiEM .

