
Antecedentes: Las complicaciones hemorrágicas son un riesgo poco común pero potencialmente significativo durante el catéter venoso central (CV).  C) colocación. La trombocitopenia se asocia con un aumento de las complicaciones hemorrágicas, pero no hay evidencia de buena calidad que demuestre que las transfusiones profilácticas de plaquetas disminuyan ese riesgo. Los estudios anteriores fueron retrospectivos y las pautas de la sociedad actual tienen diferentes umbrales (20.000 – 50.000 por milímetro cúbico) para las transfusiones profilácticas. A pesar de ser una práctica común, ahora se está cuestionando la necesidad de transfusiones profilácticas de rutina. La colocación de CVC bajo guía ecográfica ha disminuido las tasas generales de complicaciones y existe una mayor conciencia sobre las reacciones a las transfusiones, la aloinmunización, la lesión pulmonar aguda, la sobrecarga circulatoria y las infecciones. Además, las plaquetas son un recurso escaso y costoso debido a su corta vida media y se prevé que la demanda de plaquetas y otros productos sanguíneos aumente aún más debido al envejecimiento de la población. Ningún estudio aleatorizado de gran tamaño ha determinado todavía la no inferioridad de omitir las transfusiones profilácticas de plaquetas en pacientes trombocitopénicos sometidos a colocación de CVC.
C) colocación. La trombocitopenia se asocia con un aumento de las complicaciones hemorrágicas, pero no hay evidencia de buena calidad que demuestre que las transfusiones profilácticas de plaquetas disminuyan ese riesgo. Los estudios anteriores fueron retrospectivos y las pautas de la sociedad actual tienen diferentes umbrales (20.000 – 50.000 por milímetro cúbico) para las transfusiones profilácticas. A pesar de ser una práctica común, ahora se está cuestionando la necesidad de transfusiones profilácticas de rutina. La colocación de CVC bajo guía ecográfica ha disminuido las tasas generales de complicaciones y existe una mayor conciencia sobre las reacciones a las transfusiones, la aloinmunización, la lesión pulmonar aguda, la sobrecarga circulatoria y las infecciones. Además, las plaquetas son un recurso escaso y costoso debido a su corta vida media y se prevé que la demanda de plaquetas y otros productos sanguíneos aumente aún más debido al envejecimiento de la población. Ningún estudio aleatorizado de gran tamaño ha determinado todavía la no inferioridad de omitir las transfusiones profilácticas de plaquetas en pacientes trombocitopénicos sometidos a colocación de CVC.
Artículo: van Baarle FLF et al. Transfusión de plaquetas antes de la colocación de CVC en pacientes con trombocitopenia. N Inglés J Med. 2023. PMID: 37224197
Pregunta clínica: ¿Ninguna transfusión de plaquetas es no inferior a la transfusión profiláctica de plaquetas en pacientes con trombocitopenia (10 000 – 50 000 por milímetro cúbico) sometidos a la colocación de un catéter venoso central guiado por ultrasonido en términos de riesgo de hemorragia relacionado con el catéter?
Que hicieron :
- Ensayo no ciego, multicéntrico, aleatorizado, controlado y de no inferioridad
- 10 hospitales en los Países Bajos desde febrero de 2016 hasta marzo de 2022
- Salas de hematología y UCI.
- Pacientes con trombocitopenia (10 000-50 000 mm 3 ) asignados al azar 1:1 antes de la colocación del CVC guiada por ecografía:
- Sin transfusión frente a transfusión de 1 unidad de concentrado de plaquetas
Resultados :
-
Primario: sangrado relacionado con el catéter (grado 2 a 4) * 1 hora y 24 horas después de la inserción
- Sin transfusión versus transfusión,
- Margen superior IC bilateral del 90%, riesgo relativo de 3,5
- El margen de no inferioridad se fijó en el 2,5% en el grupo sin transfusión.
-
Secundario:
- Sangrado severo (grado 3 a 4) dentro de las 24 horas
- Sangrado menor (Grado 1)
- Transfusión de plaquetas o glóbulos rojos después de la colocación de CVC
- Niveles de plaquetas/Hgb 1 hora y 24 horas después de la colocación
- Reacciones alérgicas a la transfusión dentro de las 24 horas posteriores a la colocación
- Lesión pulmonar aguda dentro de las 48 horas posteriores a la colocación
- Duración de la estancia
- Mortalidad hospitalaria
- Costo financiero
 * Escala de clasificación de gravedad del sangrado
* Escala de clasificación de gravedad del sangrado
Inclusión :
- Trombocitopenia 10.000 a 50.000 mm 3 dentro de las 24 horas previas al procedimiento
- Se requiere que el CVC esté colocado 24 horas después del procedimiento
Exclusión :
- Anticoagulación terapéutica
- Deficiencia congénita o adquirida del factor de coagulación o riesgo de hemorragia
- INR prolongado > 1,5 (posteriormente ajustado a INR > 3,0)
- Se permiten múltiples episodios de colocación en pacientes, pero no dentro de las 24 horas posteriores a la aleatorización previa.
Resultados :
- 393 colocaciones de CVC que involucraron a 358 pacientes incluidos en el análisis por intención de tratar
- 20 pacientes excluidos por violaciones al protocolo
- Transfusión (n = 188) versus No transfusión (n = 185)
-
Características del paciente bien equilibradas.
- Transfusión versus no transfusión
- Edad media 58 frente a 59 años
- Recuento medio de plaquetas 30.000 mm 3
- INR mediana 1,1
- Mediana de hemoglobina: 8,2 g/dl frente a 8,5 g/dl
-
Ubicación :
- Sala de hematología 57,4 vs. 56,2%
- UCI: 42,6% frente a 43,8%
-
Tipo de catéter :
- CVC: 82,4% frente a 83,8%
- Diálisis: 17,6% frente a 16,2%
-
Sitio del catéter :
- Yugular interna 49,5 vs. 50,3%
- Subclavia: 37,8% frente a 37,8%
- Femoral: 12,8% frente a 11,9%
- Transfusión versus no transfusión
-
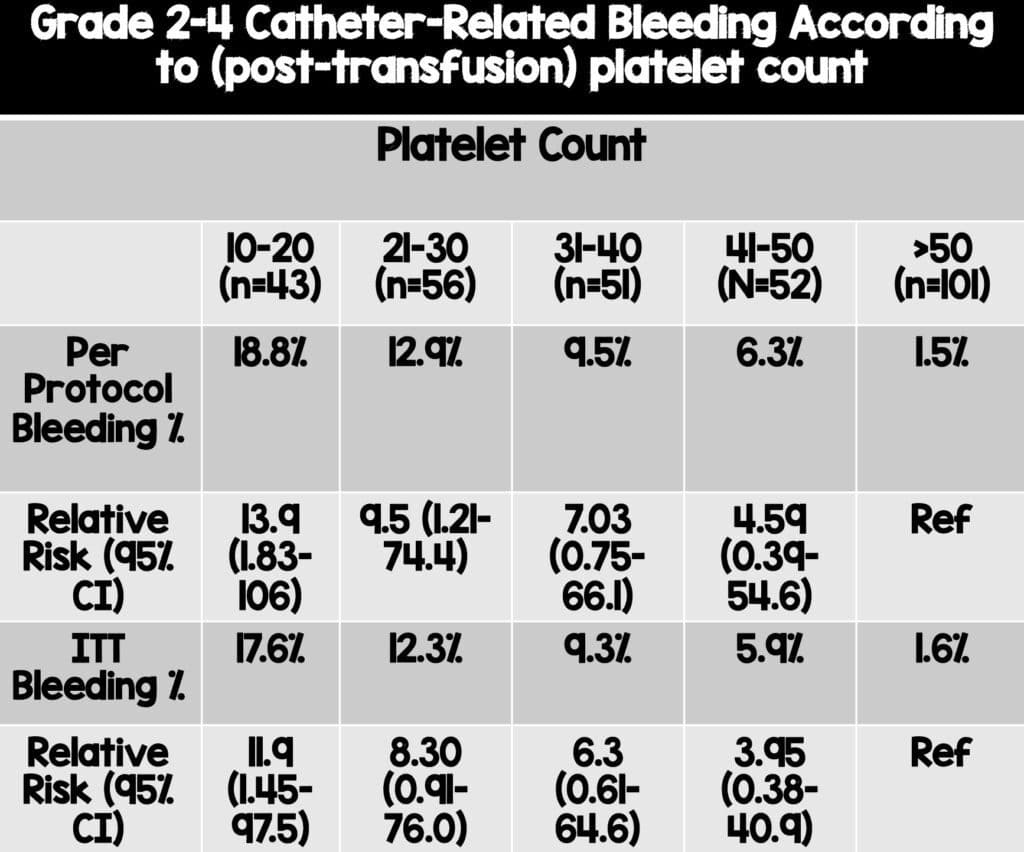
Resultado primario: sangrado (grados 2 a 4)
- Transfusión 4,8% frente a no transfusión 11,9%
- No se demostró la no inferioridad de la estrategia de no transfusión
- El grupo de transfusión tuvo una diferencia de riesgo absoluto del 7,1% (IC del 90%: 1,3-17,8) y una reducción del riesgo relativo de 2,45 (IC del 90%: 1,27-4,70) en eventos hemorrágicos de grado 2-4.
- El análisis de subgrupos reveló que se observó un mayor riesgo de hemorragia de grado 2 a 4 con recuentos de plaquetas decrecientes, y es probable que el mayor beneficio de la transfusión de plaquetas se produzca en aquellos pacientes con un recuento de plaquetas más bajo.
-
Resultado secundario clave: sangrado severo (grados 3 a 4)
- Transfusión 2,1% frente a no transfusión 4,9%
- RR 2,43 (IC del 95 %: 0,75 – 7,93)
- No hubo complicaciones hemorrágicas de grado 4 en ninguno de los grupos
-
Otros resultados secundarios seleccionados (transfusión versus no transfusión)
- Recuento de plaquetas después de la colocación de CVC
- 1 hora: 54.000 mm 3 frente a 26.000 mm 3 ; 24 horas: 36.000 mm 3 frente a 26.000 mm 3
- Aparición de hematomas: 12,2% frente a 18,9%
- Tasa de transfusión de plaquetas en 24 horas: 0,14 frente a 0,47
- Tasa de transfusión de glóbulos rojos en 24 horas: 0,48 frente a 0,49
- Reacciones alérgicas a transfusiones: 1% frente a 0,5%
- Lesión pulmonar aguda: 0,5 % frente a 0 %
- Duración de la estancia en la UCI: 9 días frente a 7 días
- Mortalidad intrahospitalaria: 28,2% frente a 31,7%
- Mortalidad en UCI: 56,7% vs 51,8%
- Las transfusiones aumentaron el costo por colocación de CVC en $410 (IC del 95 %: 285 a 545)
- Recuento de plaquetas después de la colocación de CVC
Fortalezas :
- Ensayo controlado aleatorio multicéntrico
- Diseño de ensayo no inferior y resultado primario relevante relacionado con la seguridad.
- Agrega más información a una pregunta con consenso e investigaciones previas inconsistentes
- Los amplios criterios de inclusión reflejan una práctica común
- El tamaño de muestra adecuado en relación con la tasa de eventos, el reclutamiento multicéntrico, la escala de hemorragia estandarizada y el diseño de ensayos aleatorios mejoran la generalización de los resultados.
- Sin pérdidas durante el seguimiento
- Análisis de costos
Limitaciones :
- Limitado a centros de estudio y sistema de salud en los Países Bajos, lo que limita la validez externa y la generalización a países de ingresos más bajos.
- Estudio no ciego en el que el operador desconocía la asignación del ensayo, pero no el paciente ni el equipo de atención, lo que podría provocar el efecto Hawthorne, en el que el equipo de atención fue más cuidadoso al conocer las asignaciones de grupo, lo que podría afectar las tasas de hemorragia.
- Estrategia de transfusión de una unidad de plaquetas independientemente del recuento inicial de plaquetas y sin nueva verificación del recuento de plaquetas después de la transfusión. Esto puede poner en duda si 1 unidad de plaquetas es suficiente para determinados pacientes, especialmente aquellos con un recuento de plaquetas más bajo (10.000-20.000 mm 3 ).
- Los autores señalan que, en comparación con los datos publicados anteriormente, la incidencia general de hemorragia fue notablemente mayor en este ensayo, pero señalan que esto probablemente se deba a la forma prospectiva y estructurada de evaluación de la hemorragia en este ECA, en contraposición a que la evidencia anterior se basara en datos retrospectivos.
Discusión :
- No se encontró que una estrategia de no transfusiones profilácticas de plaquetas no fuera inferior a las transfusiones profilácticas de rutina en pacientes trombocitopénicos sometidos a la colocación de un catéter central.
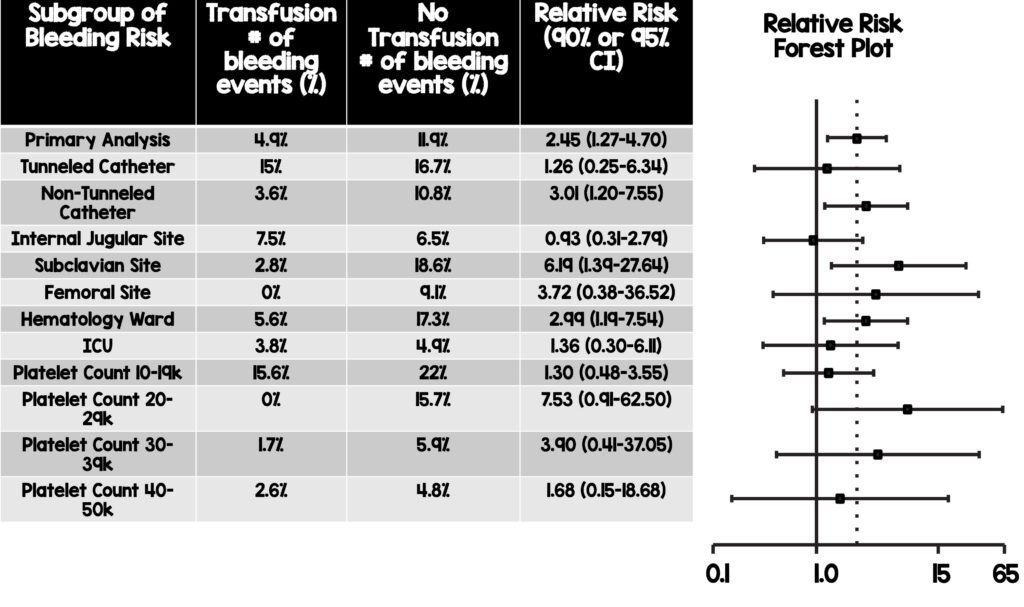
- Los pacientes en las salas de hematología, que recibieron catéteres tunelizados, así como aquellos con un recuento de plaquetas de 10.000 a 20.000 mm 3 tuvieron la mayor incidencia de hemorragia en este estudio y deben ser considerados seriamente para transfusiones profilácticas.
- El análisis de subgrupos también reveló que, aunque no fue estadísticamente significativo, hubo una tendencia hacia menos sangrado en aquellos que recibieron transfusiones profilácticas en la zona subclavia (2,8 % frente a 18,6 %) y femoral (0 % frente a 9,1 %), así como una tendencia hacia menos sangrado. para los pacientes de la sala de hematología que reciben transfusiones profilácticas (5,6% frente a 17,3%). Esta población de pacientes y los sitios de inserción del CVC pueden merecer especial atención al considerar la transfusión profiláctica.
- Las complicaciones hemorrágicas, cuando se miden en un entorno de prueba, pueden ser más comunes de lo que se pensaba anteriormente. Los márgenes no inferiores se basaron en una tasa de eventos de resultado primario prevista del 1% (frente a la tasa de eventos real del 4,8%) en el grupo de transfusión.
- La estrategia de no transfusión se asoció con un ahorro inicial de $410. Aunque se asocia con una reducción general de costos, la mayoría de los pacientes en el grupo sin transfusión con un recuento de plaquetas de 10.000 a 30.000 mm 3 todavía recibieron una transfusión de plaquetas dentro de las 24 horas posteriores a la colocación del CVC, especialmente en la sala de hematología, lo que mitiga algunos beneficios de el enfoque conservador de transfusión.
- Las tasas de reacciones a las transfusiones fueron bajas.
Conclusión del autor : “En pacientes con trombocitopenia grave, encontramos que suspender la transfusión profiláctica de plaquetas antes de la colocación del CVC en aquellos con un recuento de plaquetas de 10 000 a 50 000 por milímetro cúbico no cumplió con el margen predefinido de no inferioridad y resultó en más sangrado relacionado con el CVC que transfusión profiláctica de plaquetas”.
Punto clínico para recordar : En pacientes con trombocitopenia grave (10 000-50 000 mm 3 ) que recibieron CVC guiado por ultrasonido, la retención de la transfusión de plaquetas profiláctica antes de la colocación del CVC no cumplió con el margen predefinido de no inferioridad y resultó en más sangrado relacionado con el CVC que el CVC profiláctico. transfusión de plaquetas. Sin embargo, se debe considerar un enfoque más personalizado donde se debe considerar seriamente la profilaxis plaquetaria en pacientes con un recuento de plaquetas <30.000 mm 3 , aquellos en salas de hematología, así como aquellos a los que se les coloca un catéter tunelizado. Por el contrario, puede ser razonable suspender la administración de plaquetas profilácticas a los pacientes en la UCI debido a las tendencias observadas de menor riesgo de hemorragia, así como a una monitorización más intensiva de la hemorragia. Los ensayos futuros deben realizar un seguimiento para ver si la transfusión de múltiples unidades de plaquetas tiene beneficios en aquellos con un recuento de plaquetas < 20 000 mm 3 debido a que su riesgo de hemorragia sigue siendo alto incluso después de la transfusión de una unidad de plaquetas en este ensayo.
Referencias :
- van Baarle FLF et al. Transfusión de plaquetas antes de la colocación de CVC en pacientes con trombocitopenia. N Inglés J Med. 2023. PMID: 37224197
Publicación invitada por:

Clifford Chang, MD
Residente de Medicina de Emergencia PGY-2
Centro médico Inspira, Vineland, Nueva Jersey

Muhammad Durrani
Subdirector de pasantía, Subdirector de investigación
Centro médico Inspira, Vineland, Nueva Jersey
Publicación revisada por pares por: Salim R. Rezaie, MD (Twitter/X: @srrezaie )
La publicación El ensayo PACER: transfusión de plaquetas antes de la colocación de CVC en pacientes con trombocitopenia apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
