 Antecedentes: El infarto de miocardio por oclusión (IOM) se define como oclusión coronaria aguda o casi oclusión con circulación colateral insuficiente que conduce a un infarto de miocardio posterior. Actualmente, utilizamos criterios STEMI ECG para identificar OMI coronaria aguda en el entorno clínico. El diagnóstico de STEMI se basa en criterios milimétricos en el ECG (ver más abajo) y esencialmente actúa como un marcador sustituto de la presencia de una OMI. Según el paradigma actual de STEMI versus NSTEMI, casi 1/3 de los pacientes con NSTEMI tienen una oclusión total aguda (OMI) no reconocida descubierta en angiografías tardías. El retraso en el diagnóstico da como resultado un aumento de la mortalidad a corto y largo plazo en comparación con los pacientes con NSTEMI sin OMI (hemos revisado estos ensayos antes en REBEL EM ). A medida que la interpretación del ECG ha mejorado, ha quedado claro que existen otros indicadores ECG tempranos de OMI que no cumplen con los criterios de STEMI (es decir, ondas T hiperagudas) que se beneficiarían de una intervención coronaria percutánea temprana [2]. Además, existen otras características, como la inestabilidad hemodinámica y los síntomas persistentes, así como modalidades complementarias, como la ecocardiografía, que pueden agregar información útil y aumentar la probabilidad de OMI. En última instancia, el paradigma OMI enfatiza la patología subyacente por encima de los resultados de pruebas sustitutas (es decir, STEMI).
Antecedentes: El infarto de miocardio por oclusión (IOM) se define como oclusión coronaria aguda o casi oclusión con circulación colateral insuficiente que conduce a un infarto de miocardio posterior. Actualmente, utilizamos criterios STEMI ECG para identificar OMI coronaria aguda en el entorno clínico. El diagnóstico de STEMI se basa en criterios milimétricos en el ECG (ver más abajo) y esencialmente actúa como un marcador sustituto de la presencia de una OMI. Según el paradigma actual de STEMI versus NSTEMI, casi 1/3 de los pacientes con NSTEMI tienen una oclusión total aguda (OMI) no reconocida descubierta en angiografías tardías. El retraso en el diagnóstico da como resultado un aumento de la mortalidad a corto y largo plazo en comparación con los pacientes con NSTEMI sin OMI (hemos revisado estos ensayos antes en REBEL EM ). A medida que la interpretación del ECG ha mejorado, ha quedado claro que existen otros indicadores ECG tempranos de OMI que no cumplen con los criterios de STEMI (es decir, ondas T hiperagudas) que se beneficiarían de una intervención coronaria percutánea temprana [2]. Además, existen otras características, como la inestabilidad hemodinámica y los síntomas persistentes, así como modalidades complementarias, como la ecocardiografía, que pueden agregar información útil y aumentar la probabilidad de OMI. En última instancia, el paradigma OMI enfatiza la patología subyacente por encima de los resultados de pruebas sustitutas (es decir, STEMI).
El espectro ACS utilizando el paradigma OMI vs NOMI
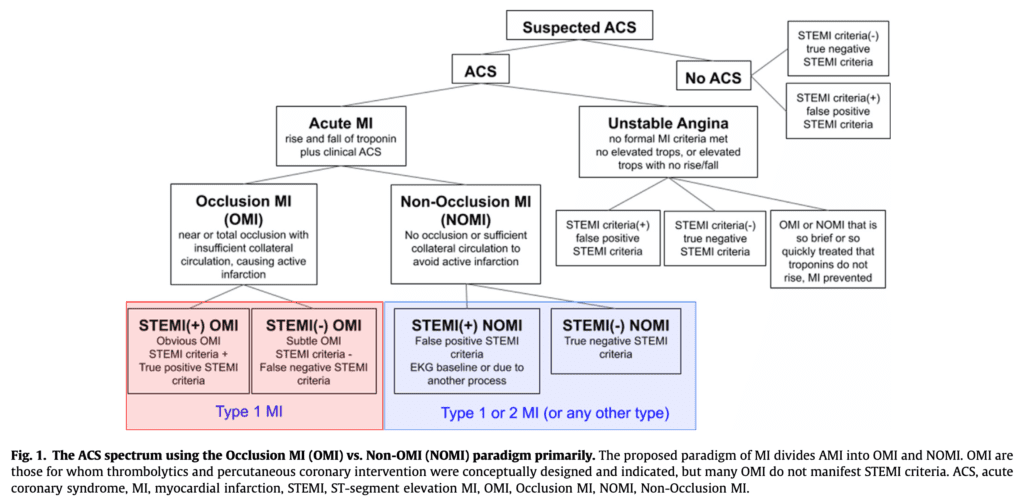
- STEMI = IAM con hallazgos de ECG que cumplen con la definición de criterios de STEMI en la cuarta definición universal de IM
- STEMI (+) OMI = Verdadero positivo STEMI = Se refiere a pacientes con características de ECG que cumplen con los criterios formales de STEMI, a quienes se les encuentra que tienen OMI como la causa del STE y del IAM.
- STEMI (-) OMI = Se refiere a OMI sin que el ECG cumpla con los criterios de STEMI (NSTEMI con oclusión)
- OMI = Se refiere al SCA tipo 1 que involucra oclusión aguda o casi oclusión de un vaso coronario epicárdico importante con circulación colateral insuficiente, lo que resulta en necrosis inminente del miocardio aguas abajo sin reperfusión emergente.
- La OMI es el sustrato anatómico y fisiopatológico del STEMI, pero no todas las OMI se manifiestan como STEMI.
Artículo: Meyers HP et al. Precisión de los hallazgos del ECG OMI versus los criterios STEMI para el diagnóstico del infarto de miocardio por oclusión coronaria aguda. IJC Corazón y Vasculatura 2021. [ El enlace está AQUÍ ]
Pregunta clínica: ¿Los hallazgos del ECG OMI son más precisos que los criterios STEMI para el diagnóstico de IM por oclusión coronaria aguda (IM ACO)?
Que hicieron:
- Estudio retrospectivo de casos y controles de pacientes con sospecha de síndrome coronario agudo
- Definición de OMI:
- TIMI 0 – 2 agudo culpable del flujo
- Culpable del flujo TIMI 3 con troponina T máxima ≥1,0 ng/ml o I ≥10,0 ng/ml
- Se comparó la precisión de la interpretación del ECG utilizando hallazgos de ECG OMI predefinidos frente a los criterios STEMI para la identificación de OMI.
Inclusión de casos:
- Se buscó en la base de datos de activación de laboratorios de cateterismo cardíaco tanto en Stony Brook como en el condado de Hennepin:
- Presentación al servicio de urgencias con síntomas sugestivos de posible SCA
- Activación del laboratorio de cateterismo cardíaco durante el último año
- Proporcionó tanto casos (OMI) como controles (sin OMI)
- Solo de Stony Brook:
- Población prospectiva previamente recopilada de pacientes del SU ingresados en el servicio de cardiología con sospecha de SCA (tanto controles como casos)
- Solo desde el condado de Hennepin:
- Pacientes de control adicionales con ECG anormales del condado de Hennepin sin OMI pero con STE, STD o inversiones de la onda T
Exclusión de caso:
- No hay ECG en EMR
- Información retrospectiva insuficiente disponible para determinar el resultado primario (presencia o ausencia de OMI)
Resultados:
- 808 pacientes incluidos
- 49% tuvo IAM
- 33% OMI (41% de esta porción cumplió con los criterios STEMI)
- 16% NOMI
- Angiografía realizada durante la visita índice en el 79% de los casos.
- 49% tuvo IAM
- Criterios STEMI versus criterios OMI

- La confiabilidad entre evaluadores fue excelente entre los intérpretes: 97,2 % (k = 0,893) para la determinación de los criterios de STEMI y 94,0 % (k = 0,849) para el diagnóstico de OMI.
- De los 265 pacientes con OMI, 146 (55%) fueron diagnosticados antes utilizando los hallazgos del ECG de OMI versus los criterios de STEMI)
- Promedio de 3 horas antes y mediana de 1,3 horas antes según los hallazgos del ECG OMI frente a los criterios STEMI o angiografía posterior
- Los dos hallazgos más comunes del ECG OMI (el ECG puede tener múltiples hallazgos):
- STE sutil que no cumple con los criterios de STEMI: 83%
- Depresión recíproca del ST y/o inversión recíproca de la onda T: 82%
- 120 de 146 nunca cumplieron los criterios de STEMI en ningún ECG seriado registrado antes de la angiografía
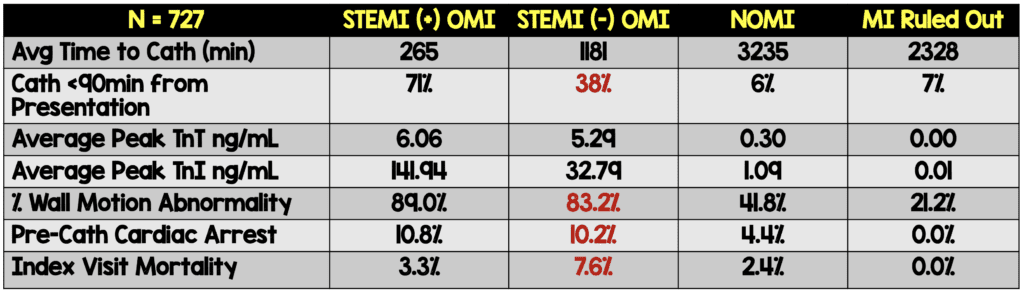
- Los pacientes con STEMI (-) OMI tuvieron un tamaño de infarto y una mortalidad similares a los pacientes con STEMI (+) OMI, PERO tuvieron mayores retrasos en la angiografía
- 727 pacientes tenían suficientes datos de troponina disponibles
Fortalezas:
- La base de datos más grande existente que contiene datos de resultados angiográficos, interpretación detallada de ECG, niveles máximos de troponina cardíaca, ecocardiografía y resultados de mortalidad a corto plazo.
- Alta confiabilidad entre evaluadores de la interpretación del ECG
Limitaciones:
- Los criterios del ECG son subjetivos y requieren experiencia para una interpretación precisa y, en última instancia, un diagnóstico. Esto puede limitar la validez externa según el nivel de interpretación del ECG. Los ECG en este ensayo fueron interpretados por 2 expertos con una gran dedicación de tiempo y esfuerzo a la interpretación del ECG, lo que afectará la validez externa para los lectores de ECG más novatos.
- Muestra de pacientes por conveniencia que podría crear un sesgo de selección. Esto puede verse por la alta tasa de STEMI y OMI en esta cohorte de pacientes (es decir, la identificación retrospectiva omitirá casos)
- Sesgo de selección en el hecho de que los casos se recopilaron de los registros del laboratorio de cateterismo. Si no recibió un cateterismo, no entró en el estudio.
- La adjudicación del ECG por parte de los intérpretes del estudio podría haber estado sesgada en casos límite a favor de STEMI (-) OMI. Sin embargo, los autores pidieron a un cardiólogo ciego que también evaluara los ECG para limitar este sesgo. A través de este enmascaramiento, fue evidente que los intérpretes del estudio tenían más probabilidades de llamar a un STEMI en comparación con el cardiólogo.
- No se disponía de datos de seguimiento a largo plazo y se utilizó un marcador sustituto del tamaño del infarto (es decir, el nivel máximo de troponina). Por lo tanto, no se informó la mortalidad a largo plazo, la incidencia de eventos adversos ni la calidad de vida de los supervivientes.
- También existe confusión en el hecho de que los pacientes con STEMI (+) llegan al laboratorio de cateterismo mucho más rápido que los pacientes con STEMI (-). Sólo un ensayo clínico aleatorizado de angiografía inmediata versus diferida podría responder definitivamente a esta pregunta. Lo más probable es que esto no suceda, ya que no sería éticamente posible.
Discusión:
- 146 (55%) de los OMI fueron POTENCIALMENTE diagnosticados correctamente una media de 1,5 horas antes mediante los hallazgos del ECG de OMI que mediante los criterios de ECG de STEMI o mediante angiografía si el ECG nunca cumplió con los criterios de STEMI (como esto no fue prospectivo, no se puede decir que los criterios de OMI conducir definitivamente a una identificación más temprana)
- Al observar la cohorte de pacientes de Stony Brook, los autores desglosan la categoría coronaria y el nivel máximo de troponina. Los pacientes con STEMI (-) OMI son muy similares a los pacientes con STEMI (+) OMI (ver más abajo) en términos de niveles máximos de troponina en comparación con los otros grupos.
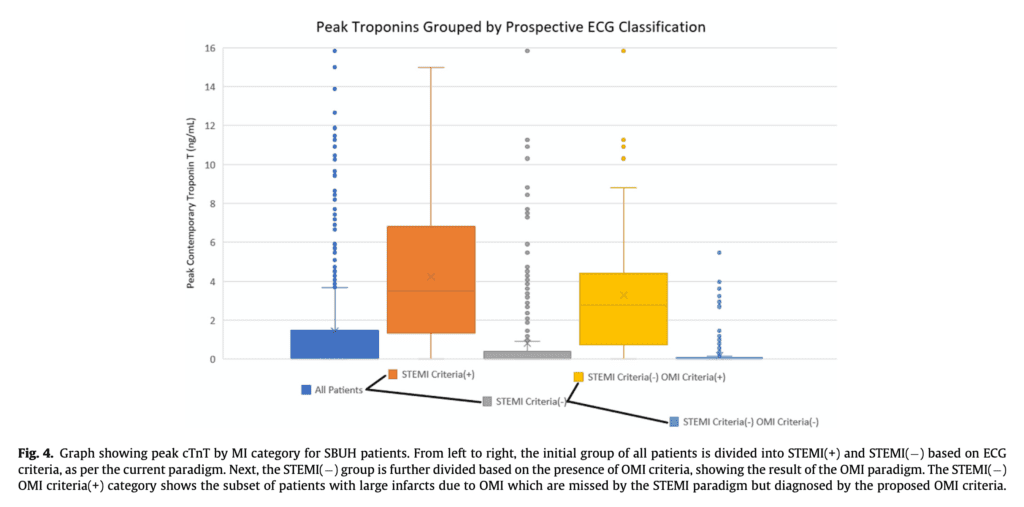
- La especificidad de los criterios OMI no fue significativamente mejor que los criterios STEMI para identificar "verdaderos positivos". Sin embargo, hubo una alta tasa de lesiones coronarias agudas, troponinas elevadas y necesidad de intervenciones en el grupo OMI en comparación con el grupo con criterios STEMI.
- 51 casos con resultados positivos de OMI ECG no cumplieron con la definición de resultado primario de OMI PERO...
- 20 de estos casos tenían lesiones culpables agudas (lo que significa que tenían una lesión culpable aguda con flujo TIMI 3 pero un pico de troponina inferior al límite establecido)
- Frecuencia y hallazgos de pacientes con ECG OMI:
- Ondas T hiperagudas: 49%
- Ondas Q patológicas (es decir, ondas Q asociadas con STE sutil que no se pueden atribuir a un IM antiguo): 47%
- Distorsión terminal del QRS (el QRS terminal no se extiende hasta la línea de base, con ausencia tanto de onda J como de onda S): 53%
- STD recíproco y/o inversión de onda T: 82%
- STE sutil que no cumple con los criterios: 83%
- STD Máximo en V2 – V4 Indicativo de OMI Posterior: 45%
- Cualquier STE en derivaciones inferiores con cualquier inversión STD/onda T en aVL: 50 %
- SÓLO 6 CASOS (4%) no tuvieron ninguno de estos 7 hallazgos, mientras que 134 (92%) tuvieron ≥2 de estos hallazgos (Recuerde que los criterios OMI no se basan únicamente en los criterios del ECG... puede usar el cuadro clínico, la ecocardiografía y los valores de troponina)
-
La inclusión de casos fue muy difícil de evaluar. Tuve que leer esta sección varias veces y todavía no estoy seguro de haberla entendido completamente:
- Los autores afirman: “Debido a la rareza de OMI entre todos los pacientes del servicio de urgencias con potencial SCA, no teníamos recursos suficientes para realizar un estudio de cohorte prospectivo y consecutivo y, en su lugar, realizamos un estudio de cohorte retrospectivo para maximizar tanto el número de pacientes con OMI como el número de pacientes con OMI. de pacientes sin IAM con ECG anormales”.
- Creo que inicialmente utilizaron registros del laboratorio de cateterismo para identificar a los pacientes.
- Esto crea un gran sesgo de selección, ya que no todos los interesados (pequeño denominador)
- El ensayo se realizó de forma retrospectiva en pacientes seleccionados. Lo que hubiera tenido más sentido es que el ensayo se hubiera hecho de forma prospectiva con todos los pacientes que recibieron cateterismo cardíaco por sospecha de SCA (sesgo de confirmación)
- Para aumentar el número de casos, los autores incorporaron otra cohorte que se había recopilado previamente para otro estudio que se recopiló de forma prospectiva.
- Como no había suficientes pacientes de control con ECG anormales, se remitió a una tercera base de datos para agregar casos adicionales.
- Todo esto para decir... es complicado y no es la forma en que se identifica a estos pacientes en la práctica clínica.
Conclusión del autor: “La interpretación ciega utilizando los hallazgos predefinidos del ECG OMI fue superior a los criterios STEMI para el diagnóstico ECG de IM por oclusión. Estos datos respaldan una mayor investigación sobre el paradigma OMI versus NOMI y sugieren que los pacientes con STEMI (-) OMI podrían identificarse de forma rápida y no invasiva para una reperfusión emergente utilizando una interpretación del ECG más precisa”.
Punto clínico para recordar: a pesar de la confusa metodología de reclutamiento, este es otro ensayo que muestra que hay un subgrupo de pacientes con NSTEMI (es decir, STEMI (-) OMI), que tienen oclusiones coronarias agudas de grandes vasos con resultados de gravedad similares a los de STEMI (+). Pacientes con OMI. A pesar de la gravedad del resultado similar, los pacientes con STEMI (-) OMI tienen muchas menos probabilidades de recibir un cateterismo cardíaco emergente de manera acelerada en comparación con los pacientes con STEMI (+) OMI. Los pacientes con STEMI (-) OMI son un subgrupo poco identificado de pacientes con STEMI que se beneficiarían del cateterismo cardíaco emergente.
Referencias:
- Meyers HP et al. Precisión de los hallazgos del ECG OMI versus los criterios STEMI para el diagnóstico del infarto de miocardio por oclusión coronaria aguda. IJC Corazón y Vasculatura 2021. [ El enlace está AQUÍ ]
- Khan AR et al. Impacto de la oclusión total de la arteria culpable en el infarto agudo de miocardio sin elevación del segmento ST: una revisión sistemática y un metanálisis. Eur Corazón J 2017. PMID: 29020244
Para obtener más ideas sobre este tema, consulte:
- REBEL EM: El ensayo DIFOCCULT: ¿es hora de cambiar de STEMI/NSTEMI a OMI/NOMI?
- REBEL EM: OMI-NOMI – Es hora de un cambio de paradigma
Publicación revisada por pares por: Anand Swaminathan, MD (Twitter: @EMSwami )
La publicación Mejorando nuestro juego de ECG: OMI vs STEMI apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
