Antecedentes: un paciente acude al departamento de urgencias (DE) para recibir tratamiento médico. Después de una evaluación y un tratamiento integrales, la condición del paciente mejora y usted se prepara para darle el alta. La enfermera le notifica que la presión arterial (PA) es 185/105 y le pregunta si se siente cómodo dando el alta al paciente a la luz de los signos vitales anormales.
Antecedentes: un paciente acude al departamento de urgencias (DE) para recibir tratamiento médico. Después de una evaluación y un tratamiento integrales, la condición del paciente mejora y usted se prepara para darle el alta. La enfermera le notifica que la presión arterial (PA) es 185/105 y le pregunta si se siente cómodo dando el alta al paciente a la luz de los signos vitales anormales.
Este escenario clínico ocurre regularmente en el servicio de urgencias. Nuestra formación en medicina de emergencia siempre ha sido: " No tratamos la hipertensión asintomática en el servicio de urgencias". De hecho, la declaración de política clínica de ACEP de 2013 recomienda derivar a los pacientes con hipertensión asintomática para un seguimiento ambulatorio y NO iniciar la terapia antihipertensiva en el servicio de urgencias. Sin embargo, este tiende a ser un tema controvertido con diversas opiniones y prácticas clínicas. Pregúntele a diez médicos de urgencias: ¿Qué valor de PA le haría sentir incómodo al dar de alta a un paciente? Puede obtener diez respuestas diferentes.
La seguridad del paciente es primordial. Además, los médicos individuales tienen distintos niveles de tolerancia y aversión al riesgo que contribuyen a las decisiones de tratamiento. Este artículo intenta abordar las preocupaciones de los pacientes con lecturas elevadas de presión arterial en el servicio de urgencias.
Artículo: McAlister FA et al. La presión arterial elevada es común en el departamento de emergencias, pero ¿son importantes? Un estudio de cohorte retrospectivo de 30.278 adultos. Ann Emerg Med 2021. PMID: 33579586
Pregunta clínica: ¿Existe una asociación entre los niveles de presión arterial en la DE y los eventos cardiovasculares en los 2 años siguientes?
Que hicieron:
- Un estudio de cohorte retrospectivo que utilizó registros médicos electrónicos (EMR) de todos los adultos tratados y dados de alta del Hospital de la Universidad de Alberta.
- Departamento de Emergencias de Atención Terciaria
- 75.000 visitas al año
- Visitas de pacientes vinculadas a registros administrativos para todos los encuentros de atención médica en la provincia 2 años antes y después de la visita al servicio de urgencias
- Base de datos nacional interrogada vinculada al hospital durante un año (1 de enero – 31 de diciembre de 2016)
- Determinar la distribución de los PA de triaje.
- Dividir en 3 grupos según la presión arterial.
- (140–159)/(90–99)
- (160–179/(100–109)
- ≥ 180/110
Exclusión inclusión:
- Incluidos todos los pacientes adultos ≥ 18 años de edad.
- Pacientes excluidos con diagnóstico:
- Accidente cerebrovascular agudo
- Contusión cerebral
- Hemorragia intracerebral
- Anafilaxia
- Disposiciones excluidas:
- Murió en urgencias
- Abandonado en contra del consejo médico
- Aceptado
- Transferido a otro hospital
- Sólo primeras visitas para pacientes con visitas múltiples
Resultados:
-
Primario: Cualquier hospitalización en los 2 años siguientes por:
- Resultado compuesto de accidente cerebrovascular, ataque isquémico transitorio (AIT), insuficiencia cardíaca, síndrome coronario agudo, muerte
-
Secundario:
- Compuesto de muerte, accidente cerebrovascular o AIT
- El síndrome coronario agudo
- Nueva insuficiencia cardiaca
Resultados:
- 30.278 datos de pacientes analizados:
- 14.717 (48,6%) tenían lecturas elevadas de PA
- 10.732 (72,9%) no tenían diagnóstico previo de hipertensión
- Paciente con PA ≥ 140/90 tiene más probabilidades:
- Más viejo
- Hombres
- Menor agudeza en la escala canadiense de triaje y agudeza (quejas menos urgentes)
- Historia previa de hipertensión, diabetes o CAD.
Todos los pacientes con PA elevada (14,717)
- El 70,4% fueron atendidos en seguimiento ambulatorio al mes
- Al 31,4% se le recetaron medicamentos antihipertensivos dentro de los 90 días posteriores al alta.
Pacientes sin antecedentes de hipertensión con PA elevada (10,732)
- El 65,8% fueron atendidos en seguimiento ambulatorio al mes
- Al 13,9% se le prescribió un nuevo medicamento antihipertensivo dentro de los 90 días posteriores al alta.
En pacientes con PA ≥160/100
- El 67,5% fueron atendidos en seguimiento ambulatorio al mes
- Al 25,0% se le recetó un nuevo medicamento antihipertensivo dentro de los 90 días posteriores al alta.
- Al 26,1% se les diagnosticó hipertensión crónica o se les recetó tratamiento antihipertensivo en otros entornos clínicos en un plazo de 2 años.
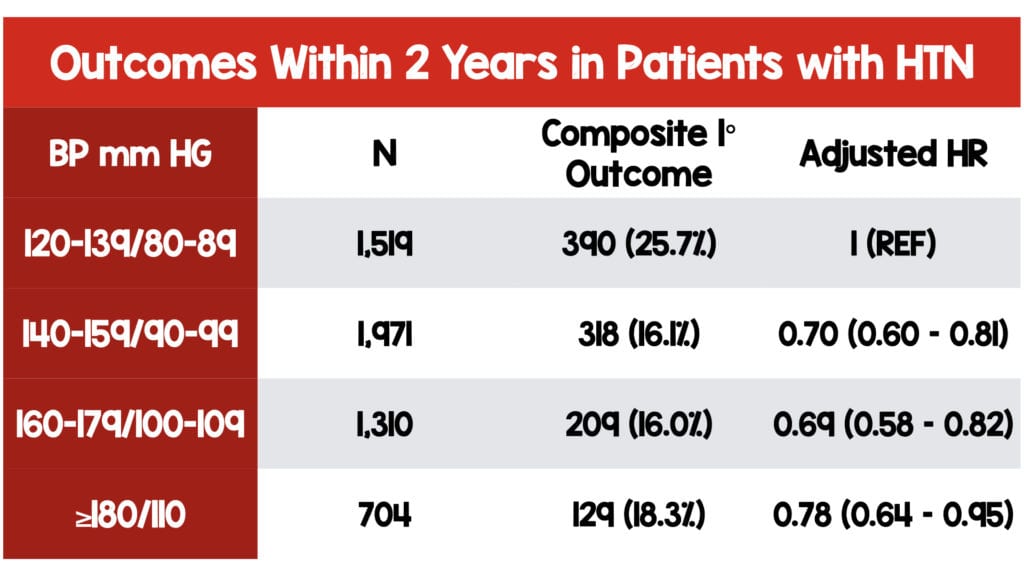
- Más probabilidades que el grupo BP (120–139)/(80–89) de alcanzar el resultado compuesto de accidente cerebrovascular, ataque isquémico transitorio (AIT), insuficiencia cardíaca, síndrome coronario agudo y muerte:
- El año siguiente: 3,3% frente a 2,5%
- 2 años siguientes: 5,9% frente a 3,8%
- NO ESTADÍSTICAMENTE ELEVACIÓN SIGNIFICATIVA DEL RIESGO cuando se ajusta por edad, sexo, diabetes, fibrilación auricular y enfermedad cardiovascular previa
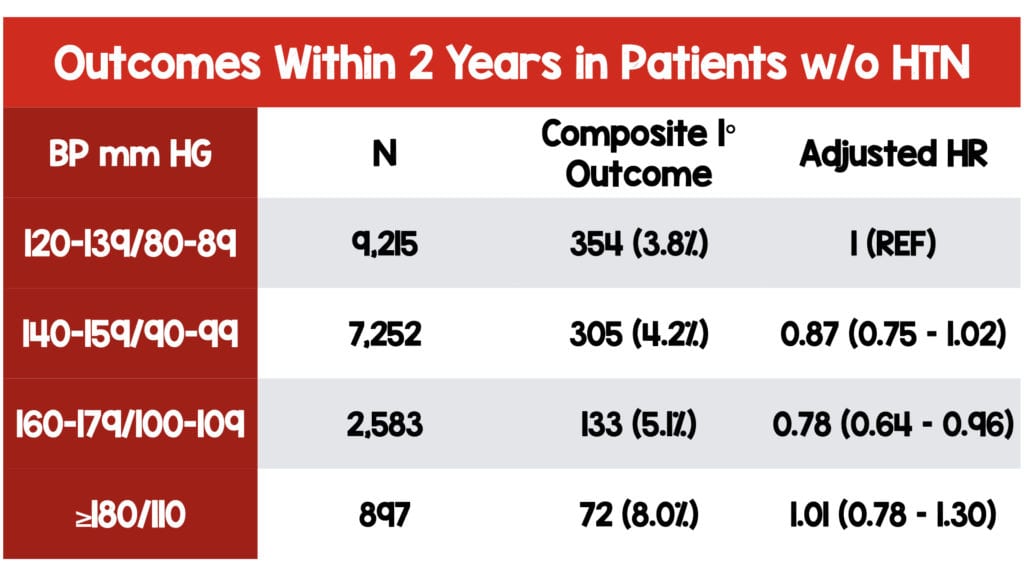
Pacientes con antecedentes de hipertensión con PA elevada.
- Tasas más altas de muerte por accidente cerebrovascular, síndrome coronario agudo e insuficiencia cardíaca en todos los grupos que los pacientes sin diagnóstico de hipertensión que presentaban el mismo rango de PA
- NO ESTADÍSTICAMENTE ELEVACIÓN SIGNIFICATIVA DEL RIESGO cuando se ajusta por edad, sexo, diabetes, fibrilación auricular y enfermedad cardiovascular previa
Fortalezas:
- Gran grupo heterogéneo de pacientes con DE
- Se utilizó un registro de datos nacional completo y confiable para obtener datos.
- Los resultados primarios y secundarios estuvieron orientados al paciente.
- Los criterios de inclusión fueron amplios.
Limitaciones:
- Servicio de urgencias de atención terciaria, urbano y de un solo centro, estudio canadiense
- Canadá tiene atención médica universal que no está presente en los EE. UU. y, por lo tanto, es posible que no refleje toda la práctica clínica.
- Se utilizó una única lectura de PA tomada en el momento de la selección, que puede no tener en cuenta lecturas falsas tanto altas como bajas.
- El criterio de valoración principal fue un compuesto
- No todos los componentes son iguales y el espectro es amplio.
- La muerte no es igual a la angina o al AIT
- No todos los componentes son iguales y el espectro es amplio.
- Pacientes ingresados excluidos (17.176)
- ¿Por qué ingresaron estos pacientes?
- Es posible que los médicos admitieran pacientes que estaban "realmente altos" más allá del umbral de riesgo del médico o aquellos sin seguimiento y comorbilidades.
- Si se admitiera a pacientes con riesgo de mal resultado (determinado por Gestalt), esto podría sesgar los resultados.
- No mencionó la pérdida del paciente durante el seguimiento.
- No sabemos cuántos pacientes que no hicieron un seguimiento en 30 días nunca hicieron ningún seguimiento.
- Suponemos que si hubiera habido un evento cardiovascular importante, estos pacientes habrían sido capturados en la base de datos, pero esto no tiene en cuenta a los pacientes que pueden haberse mudado, muerto en otro país o muerto como "John Doe", probablemente un número pequeño pero vale la pena mencionar
- Este es un estudio observacional que no puede explicar todos los factores de confusión.
- No incluyó datos sobre medicación antihipertensiva.
- No evaluó consejos médicos ni recomendaciones de modificación del estilo de vida.
Discusión:
- Aunque este fue un estudio de un solo centro en Canadá, los amplios criterios de inclusión y el gran tamaño de la muestra hacen que este estudio sea ampliamente aplicable.
- Nos vemos obligados a mencionar la cobertura sanitaria universal en Canadá. El acceso a los medicamentos y el seguimiento ambulatorio puede no reflejar toda la práctica clínica.
- Esto es importante porque es más fácil dar de alta a los pacientes con presión arterial elevada (incluso marcadamente elevada) si creemos que tendrán acceso a un seguimiento adecuado y a una atención a largo plazo.
- Somos más cautelosos con los pacientes con seguro insuficiente y sin seguro que con grupos comparables de pacientes con buen seguro y buen seguimiento ambulatorio.
- Este artículo se suma al creciente cuerpo de evidencia sobre el tema y demuestra concretamente que no hubo un aumento a corto plazo del riesgo de eventos cardiovasculares en pacientes con presión arterial elevada en el servicio de urgencias.
Conclusión del autor : “Aunque la PA elevada en el momento del triaje se asocia con peores resultados cardiovasculares en los 2 años siguientes, ese exceso de riesgo parece deberse a la edad, el sexo y las comorbilidades de los pacientes, y no existe una asociación independiente entre las lecturas de PA y las cortas -Pronóstico a plazo”.
Conclusión clínica:
Estamos de acuerdo con la conclusión del autor y también apoyamos la posición de la ACEP. En los pacientes que acuden al servicio de urgencias y se les descubre hipertensión asintomática, centrar los esfuerzos en la derivación y el seguimiento oportunos de los pacientes ambulatorios; no en la reducción aguda de su presión arterial.
Publicación revisada por pares por: Anand Swaminathan, MD (Twitter: @EMSwami )
La publicación Hipertensión asintomática: una mirada retrospectiva de 2 años desde Canadá apareció por primera vez en REBEL EM - Blog de medicina de emergencia .