
 Antecedentes: En las últimas semanas ha habido un cambio en el tratamiento de los pacientes críticos con COVID-19. Muchos parecen haberse alejado de una estrategia temprana de intubar al uso de cánula nasal de alto flujo (HFNC) y ventilación no invasiva (NIV). La CNAF y la VNI pueden evitar la necesidad de intubación endotraqueal en pacientes con insuficiencia respiratoria aguda. La ventilación mecánica no es una intervención benigna ya que tiene una serie de complicaciones asociadas que incluyen neumonía asociada al ventilador, sedación excesiva, delirio, debilidad adquirida en la UCI y lesión pulmonar inducida por el ventilador (VILI). La VNI puede causar lesiones pulmonares debido a fuerzas de presión negativa excesivas. Sin embargo, la ventilación mecánica puede causar VILI debido a fuerzas de presión positiva excesivas. Existe un delicado equilibrio entre cuándo utilizar qué modalidad y cuándo hacer la transición de una modalidad a otra, lo que requiere un seguimiento frecuente junto a la cama. La VNI se ha utilizado con éxito para las exacerbaciones de la EPOC y el edema pulmonar cardiogénico, pero su uso en la insuficiencia respiratoria hipoxémica aguda sigue siendo bastante controvertido. Uno de los problemas de la VNI a través de un dispositivo de máscara es que los niveles más altos de presión positiva al final de la espiración (PEEP), que a menudo se necesitan en condiciones de hipoxemia, pueden provocar intolerancia a la máscara y fugas de aire alrededor de los lados de la máscara. El casco NIV puede tener varias ventajas sobre las mascarillas, incluida una mejor tolerabilidad y menos fugas de aire. Hay escasez de evidencia que las compare con las modalidades de VNI.
Antecedentes: En las últimas semanas ha habido un cambio en el tratamiento de los pacientes críticos con COVID-19. Muchos parecen haberse alejado de una estrategia temprana de intubar al uso de cánula nasal de alto flujo (HFNC) y ventilación no invasiva (NIV). La CNAF y la VNI pueden evitar la necesidad de intubación endotraqueal en pacientes con insuficiencia respiratoria aguda. La ventilación mecánica no es una intervención benigna ya que tiene una serie de complicaciones asociadas que incluyen neumonía asociada al ventilador, sedación excesiva, delirio, debilidad adquirida en la UCI y lesión pulmonar inducida por el ventilador (VILI). La VNI puede causar lesiones pulmonares debido a fuerzas de presión negativa excesivas. Sin embargo, la ventilación mecánica puede causar VILI debido a fuerzas de presión positiva excesivas. Existe un delicado equilibrio entre cuándo utilizar qué modalidad y cuándo hacer la transición de una modalidad a otra, lo que requiere un seguimiento frecuente junto a la cama. La VNI se ha utilizado con éxito para las exacerbaciones de la EPOC y el edema pulmonar cardiogénico, pero su uso en la insuficiencia respiratoria hipoxémica aguda sigue siendo bastante controvertido. Uno de los problemas de la VNI a través de un dispositivo de máscara es que los niveles más altos de presión positiva al final de la espiración (PEEP), que a menudo se necesitan en condiciones de hipoxemia, pueden provocar intolerancia a la máscara y fugas de aire alrededor de los lados de la máscara. El casco NIV puede tener varias ventajas sobre las mascarillas, incluida una mejor tolerabilidad y menos fugas de aire. Hay escasez de evidencia que las compare con las modalidades de VNI.
Artículo: Patel BK et al. Efecto de la ventilación no invasiva administrada por casco frente a mascarilla facial sobre la tasa de intubación endotraqueal en pacientes con síndrome de dificultad respiratoria aguda: un ensayo clínico aleatorizado. JAMA 2016. PMID: 27179847
Pregunta clínica: ¿La ventilación no invasiva (VNI) administrada mediante casco es mejor que la mascarilla para prevenir la tasa de intubación en pacientes con SDRA?
Que hicieron:
- Ensayo clínico aleatorizado en un solo centro de 83 pacientes consecutivos con SDRA que requirieron VNI administrada mediante mascarilla facial durante al menos 8 horas mientras estaban en la UCI en Chicago
- Inscripción prevista de 206 pacientes.
- El ensayo finalizó anticipadamente debido a criterios predefinidos de eficacia, lo que dio lugar a que 44 pacientes fueran asignados al azar al grupo de casco y 39 al grupo de mascarilla
- Después de 8 horas de VNI con mascarilla, los pacientes fueron asignados al azar a:
- Mascarilla facial NIV (Control)
- Casco NVI (Intervención)
Resultados:
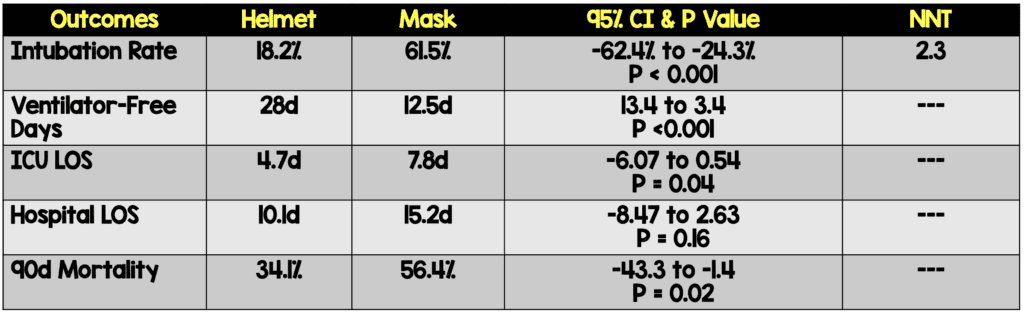
- Primario: proporción de pacientes que requieren intubación endotraqueal
-
Secundario:
- 28 días sin ventilador invasivo (días con vida sin ventilación mecánica)
- UCI LOS
- Hospital LOS
- Mortalidad hospitalaria
- Mortalidad 90d
-
Eventos adversos:
- Ulceración de la piel en el sello
- Intolerancia del paciente
- Complicaciones del dispositivo (deflación del casco)
Inclusión:
- ≥18 años de edad
- Requiere mascarilla VNI durante al menos 8 horas para el tratamiento del SDRA (SDRA definido según los Criterios de Berlín)
Exclusión:
- Paro cardiopulmonar inminente
- GCS < 8
- Ausencia de reflejo nauseoso protector de las vías respiratorias.
- Presión intracraneal elevada
- Traqueotomía
- Obstrucción de las vías respiratorias superiores
- El embarazo
- Intubación endotraqueal rechazada
Resultados:
- 83 pacientes inscritos e incluidos en el análisis.
- El 72% de los pacientes tenía una relación PaO2/FiO2 <200.
- ≈50% de los pacientes estaban inmunocomprometidos debido a cáncer o trasplante
- Razón más común para la intubación en el grupo de mascarillas = insuficiencia respiratoria (es decir, taquipnea e hipoxemia)
- Mascarilla facial: 83,3%
- Casco: 37,5%
- Diferencia Absoluta -45,3; IC del 95%: -82,5 a -9,1; P = 0,01
- Razón más común para la intubación en el grupo de casco = insuficiencia neurológica (es decir, AMS y pérdida del reflejo protector de las vías respiratorias)
- Mascarilla facial: 4,2%
- Casco: 62,5%
- Diferencia Absoluta 58,3; IC del 95%: 24,8 a 92,8; P = 0,001
- Los eventos adversos incluyeron 3 úlceras cutáneas relacionadas con la interfaz para cada grupo
- Mascarilla facial: 7,6% (Úlceras nasales)
- Casco: 6,8% (Úlceras en el cuello)
- No estadísticamente diferente
- La titulación de PEEP a niveles más altos por protocolo en el grupo de mascarilla fue limitada debido a la intolerancia del paciente y al exceso de fuga de aire.
Fortalezas:
- ECA que responde a una pregunta clínica importante
- La aleatorización fue ciega
- Matrícula consecutiva
- Con base en estudios previos que muestran una tasa de intubación del 50 % en pacientes con SDRA tratados con VNI, los autores determinaron que una tasa de intubación del 30 % (reducción del 20 %) sería una mejora clínicamente significativa.
- Se utilizó un análisis por intención de tratar que se extrapola a la práctica del mundo real.
- Los pacientes que murieron recibieron una puntuación de cero por los días sin ventilador
- No se perdió ningún paciente durante el seguimiento.
- Pacientes bien equilibrados entre grupos en términos de características iniciales.
Limitaciones :
- El estudio de un solo centro con un pequeño número de pacientes puede limitar la validez externa
- El ensayo se detuvo antes de tiempo (¿un ensayo más grande habría mostrado una diferencia tan grande en los resultados?)
- No es posible cegar a médicos y pacientes respecto de la VNI con casco o mascarilla. Esto puede tener ramificaciones en un resultado subjetivo de necesidad de intubar.
- Pacientes que no son tratados exactamente igual:
- PEEP media sostenida (casco 8,0 cmH20 frente a máscara 5,1 cmH20)
- FiO2 (casco 50 % frente a máscara 60 %)
- La titulación de PEEP a niveles más altos en el grupo de mascarilla fue limitada
- Los resultados secundarios deben considerarse exploratorios.
- La prueba no tiene la potencia adecuada. Suponiendo una tasa de intubación del 50 % de los pacientes con insuficiencia respiratoria hipoxémica que requerían VNI, el estudio habría necesitado 206 pacientes para proporcionar un poder del 90 % para detectar una reducción absoluta del 20 % del resultado primario.
- Como cualquier dispositivo nuevo, es probable que haya una curva de aprendizaje a medida que los médicos se familiarizan. Esto requerirá capacitación de todos los médicos y el personal ( ver opinión de expertos )
- Este era un espectro de enfermedades que causaban SDRA, no un diagnóstico aislado.
Discusión:
- Casco NVI:
- Para evitar la reinhalación de dióxido de carbono, la presión de soporte se establece para mantener el flujo inspiratorio del ventilador > 100 l/min.
- Para minimizar el esfuerzo inspiratorio y optimizar la sincronía paciente-ventilador, el tiempo de presurización del ventilador se establece en 50 ms y el retardo de apagado del ciclo se establece en el 50 % del flujo inspiratorio máximo.
- Decisión de intubar en base a criterios predeterminados:
- Deterioro neurológico
- Insuficiencia respiratoria persistente o que empeora (es decir, O2 sat <88%, RR > 36/min)
- Intolerancia a la mascarilla o al casco.
- Sangrado de las vías respiratorias
- Secreciones respiratorias copiosas.
- Los autores eligieron a priori un período de 8 horas de VNI con mascarilla facial como criterio de ingreso al estudio para evitar que los pacientes necesitaran VNI solo por un corto tiempo.
- Dado que el riesgo de aerosolización es menor con la VNI con casco, es importante señalar que en uno de los análisis exploratorios secundarios, los pacientes asignados al azar al grupo con casco tenían niveles sustancialmente más altos de PEEP, que se mantuvieron durante toda la VNI. Esto también se extrapoló a reducciones en la frecuencia respiratoria y niveles de saturación de oxígeno similares con una FiO2 más baja que la lograda con la mascarilla facial.
- Una advertencia importante sobre el casco NIV es que tiene un gran volumen interno y una alta distensibilidad, lo que puede provocar una reinhalación de CO2. Me pregunto si esta es la razón por la que vemos más problemas neurológicos como el AMS en comparación con la VNI con mascarilla facial.
Como nunca he usado un dispositivo VNI con casco, me comuniqué con un amigo en Italia, que tiene bastante experiencia con estos dispositivos, para que me diera su opinión...
Opinión experta

Roberto Cosentini
Director Principal del Centro EAS – ASST Papa Giovanni XXIII – Bérgamo, Italia
ASST Papa Giovanni XXIII – Bérgamo, Italia
Milán, Italia
Gorjeo: @rob_cosentini
Personal:
- NIV (PSV) con el casco es muy difícil, porque hay que presurizar una interfaz enorme (capucha de 15-20L) y manteniendo una sincronización óptima. Esto significa problemas para ajustar el ventilador y el monitoreo específico de VNI (sincronía y tensión de la campana).
- Además, la campana es tan grande que no es posible controlar el volumen corriente, lo que constituye una información importante sobre el curso de la enfermedad.
Equipo:
- La campana de gran volumen necesita un ventilador de alto rendimiento (UCI), ya que la presurización debe lograrse en milisegundos.
- En mi opinión, esto limita la generalización de los resultados.
Conclusión del autor: “Entre los pacientes con SDRA, el tratamiento con VNI con casco resultó en una reducción significativa de las tasas de intubación. También hubo una reducción estadísticamente significativa en la mortalidad a los 90 días con la VNI con casco. Se necesitan estudios multicéntricos para replicar estos hallazgos”.
Punto clínico para recordar: Aunque este es un estudio de un solo centro con poca potencia, parece haber una señal de que la VNI con casco reduce significativamente las tasas de intubación entre los pacientes con SDRA en comparación con la VNI con mascarilla. Además, la VNI con casco se asocia con una mejora de los días sin ventilador, una reducción de la duración de la estancia en la UCI y una reducción de la mortalidad a los 90 días, pero estos hallazgos son solo exploratorios en este momento. En lugar de realizar un estudio más amplio, parece que la VNI con casco es una opción viable y que debería explorarse en pacientes con SDRA.
Referencias:
- Patel BK et al. Efecto de la ventilación no invasiva administrada por casco frente a mascarilla facial sobre la tasa de intubación endotraqueal en pacientes con síndrome de dificultad respiratoria aguda: un ensayo clínico aleatorizado. JAMA 2016. PMID: 27179847
Para obtener más ideas sobre este tema, consulte:
Publicación revisada por pares por: Anand Swaminathan, MD (Twitter: @EMSwami )
La publicación COVID-19 NIV: Casco vs Mascarilla apareció por primera vez en REBEL EM - Blog de Medicina de Emergencia .

