
 Antecedentes : el paro cardíaco traumático en el ámbito prehospitalario conlleva una tasa de mortalidad extremadamente alta. Sin embargo, la mortalidad del paro cardíaco traumático prehospitalario (ATC) y la supervivencia con buenos resultados neurológicos siguen siendo los estándares de oro de la atención traumatológica dentro y fuera del hospital y son efectivamente el criterio mediante el cual medimos los resultados en la literatura sobre traumatología. En los últimos años, los sistemas de respuesta a emergencias han realizado importantes esfuerzos para estudiar, estandarizar y mejorar el manejo del TCA prehospitalario en el campo con la esperanza de mejorar su capacidad de supervivencia.
Antecedentes : el paro cardíaco traumático en el ámbito prehospitalario conlleva una tasa de mortalidad extremadamente alta. Sin embargo, la mortalidad del paro cardíaco traumático prehospitalario (ATC) y la supervivencia con buenos resultados neurológicos siguen siendo los estándares de oro de la atención traumatológica dentro y fuera del hospital y son efectivamente el criterio mediante el cual medimos los resultados en la literatura sobre traumatología. En los últimos años, los sistemas de respuesta a emergencias han realizado importantes esfuerzos para estudiar, estandarizar y mejorar el manejo del TCA prehospitalario en el campo con la esperanza de mejorar su capacidad de supervivencia.
En esta revisión sistemática y metanálisis, los investigadores pretenden establecer una tasa de mortalidad prehospitalaria precisa por ATC y explorar las asociaciones entre la capacidad de supervivencia y los numerosos factores que contribuyen al tratamiento prehospitalario de ATC.
Artículo : Vianen NJ et al. Paro cardíaco traumático prehospitalario: una revisión sistemática y un metanálisis. Eur J Trauma Emerg Cirugía. 2022 agosto;48(4):3357-3372. Publicación electrónica del 25 de marzo de 2022. Fe de erratas en: Eur J Trauma Emerg Surg. 5 de mayo de 2022. PMID: 35333932
Objetivos:
- ¿Cuál es la tasa de mortalidad combinada para la ATC prehospitalaria?
- ¿La inclusión de pacientes declarados muertos en el lugar y la presencia de una organización de servicios médicos de emergencia (EMS) basada en médicos afecta la tasa de mortalidad y la supervivencia combinadas con resultados neurológicos favorables para la TCA prehospitalaria?
- ¿Hay algún factor pronóstico previo o intra-paro de mortalidad prehospitalaria por TCA?
Que hicieron:
- Dos investigadores realizaron una revisión sistemática y un metanálisis siguiendo las directrices PRISMA y CHARMS.
- Recopilaron artículos utilizando Embase, Medline ALL a través de Ovid, Web of Science Core Collection y Google Scholar publicados entre 1995 y 2020.
- La búsqueda contenía términos para (1) paro cardíaco prehospitalario o soporte vital avanzado prehospitalario, y (2) lesiones y traumatismos.
- Luego se utilizaron las referencias de todos los artículos seleccionados para identificar estudios adicionales.
- Dos autores examinaron de forma independiente todos los artículos y recopilaron datos; Las discrepancias se resolvieron mediante discusión entre los dos autores.
- Se realizó una división adicional, separando los estudios de países o regiones con sistemas EMS prehospitalarios basados en médicos de aquellos que no los tienen.
Criterios de inclusión:
- Artículos escritos en inglés, francés, alemán u holandés.
- Estudios con resultados de interés informados para la ATC prehospitalaria
Criterio de exclusión:
- Cualquier estudio con >10% de pacientes pediátricos
- Estudios militares o aquellos que utilizan pacientes de combate.
- Estudios que se centran únicamente en un único tratamiento o intervención.
- Estudios en animales
- Estudios cuyo texto completo no estaba disponible
- Estudios publicados antes de 1995
- Artículos de congresos y revistas no indexadas.
Resultados:
-
La búsqueda arrojó 2957 artículos.
- 2865 fueron excluidos según el título o el resumen.
-
Se examinaron 92 artículos para revisión de texto completo.
- Se excluyeron 56 artículos adicionales.
-
Quedaban 36 artículos por incluir
- Los 36 artículos cumplieron con los estándares de calidad y sesgo.
- Los artículos incluyeron datos de 51.722 pacientes.
-
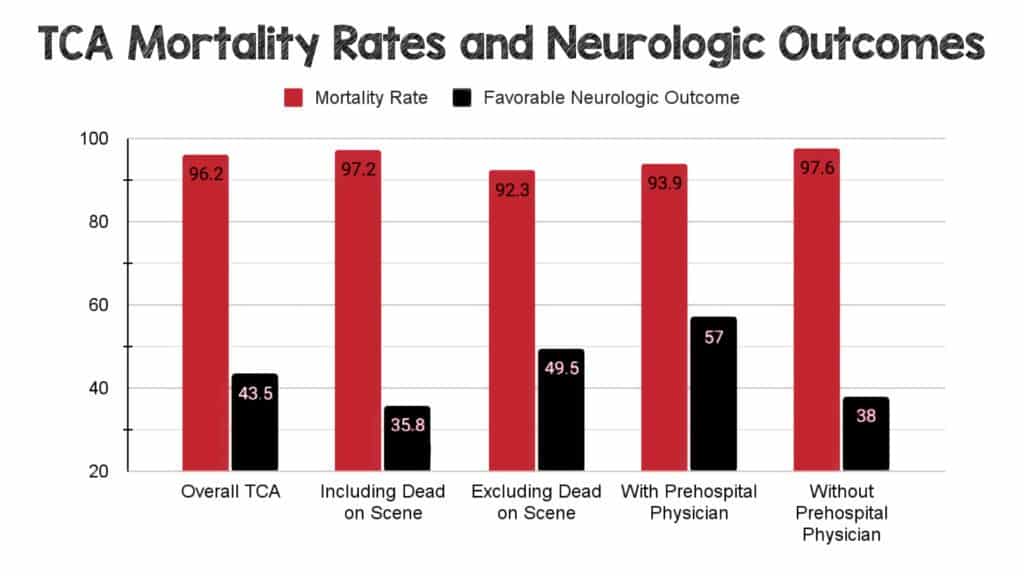
Mortalidad global agrupada por ATC y resultado neurológico:
- 36 estudios
- 96,2% (IC95% 95,0-97,2)
-
Resultado neurológico favorable global combinado:
- 13 estudios
- 43,5% (IC95% 32,3-55,0)
-
Factores pronósticos de mortalidad por ATC:
- El ritmo inicial no desfibrilador fue el único factor pronóstico estadísticamente significativo y sólo en las cohortes del estudio, incluidas las muertes prehospitalarias.
- RR 1,12 (IC 95% 1,03-1,21; p=0,006)
Fortalezas:
- Se realizó una búsqueda bibliográfica exhaustiva que abarca las principales bases de datos y también se buscaron las fuentes de cada artículo para verificar su integridad.
- Se utilizaron pautas establecidas a través de las listas de verificación PRISMA y CHARMS.
- La estrategia de búsqueda y revisión de la literatura es exhaustiva y reproducible.
- Se evaluó la calidad de los artículos utilizando la Escala de Evaluación de Calidad de Newcastle-Ottawa.
- Evalúe el sesgo mediante la herramienta RevMan Risk of Bias.
- Se utilizó una consulta de búsqueda centrada en el paciente.
- Los criterios y definiciones de inclusión/exclusión fueron muy específicos.
- Los autores incluyeron su terminología de búsqueda, lo que permitió la reproducibilidad.
- Los datos resultantes contenían una muestra de gran tamaño de varios países y sistemas de salud en varios idiomas.
Limitaciones:
- Es probable que las poblaciones de pacientes en algunos de los estudios incluidos se superpongan, lo que permite contar a algunos pacientes varias veces.
- Los investigadores no se pusieron en contacto con los autores ni con los expertos en la materia.
- Los investigadores no incluyeron revistas no indexadas ni literatura gris.
- Un tercero no arbitró las discrepancias en la selección de artículos.
- No se informó la tasa de acuerdo entre los autores.
- De los artículos incluidos, sólo uno era un ensayo controlado aleatorio y sólo dos eran ensayos prospectivos.
- El peso de los estudios incluidos sólo se informó para el análisis de subgrupos en la Figura 7.
- Los análisis de subgrupos sobre el tipo de sistema EMS y el estado neurológico favorable tuvieron menos potencia y rangos de IC mucho más amplios, lo que hizo que los datos fueran mucho menos definitivos.
- Los datos de las subcategorías sobre el tipo de sistema EMS siguen siendo extremadamente variables, dada la variedad de sistemas y regiones de EMS incluidos. Sería difícil sacar conclusiones directas sobre el impacto de un médico prehospitalario en el paro cardíaco traumático sin muchos más datos.
- La inconsistencia y la falta de información sobre los factores de paro intracardíaco prehospitalario limitaron la capacidad de este estudio para sacar conclusiones sobre los factores pronósticos.
- El único factor estadísticamente significativo durante el paro fue el primer ritmo del ECG, que sólo tenía un odds ratio de 1,12, que es relativamente bajo.
Discusión:
Muerto en escena:
- La tasa de mortalidad del 96,2 % y la tasa de resultados neurológicos favorables del 43,5 % en los supervivientes son consistentes con estudios previos de los últimos años. (Grasner 2011; Zwingmann 2012) Sus conjuntos de datos se superponen considerablemente con estudios anteriores; Habría sido preocupante si los datos difirieran significativamente.
- Intuitivamente, los estudios que excluyen a los pacientes muertos en el lugar de los hechos deberían tener tasas de supervivencia mucho más altas y resultados neurológicos favorables. Al eliminar selectivamente a los pacientes que ya han logrado el peor resultado posible, los que quedan sin duda tendrán mejores resultados.
- Los estudios que incluyen pacientes muertos en el lugar de los hechos son más útiles desde el punto de vista epidemiológico, ya que los datos probablemente representan la verdadera capacidad de supervivencia y los resultados neurológicos de los pacientes involucrados en la TCA prehospitalaria. Por el contrario, los datos de estudios que excluyen las muertes prehospitalarias pueden ser más útiles para descubrir los factores intra-paro que conducen a resultados aparentemente mejores.
EMS prehospitalario a cargo de un médico:
- Los datos indican una reducción sustancial de la morbilidad y la mortalidad cuando se dispone de médicos prehospitalarios. Sin embargo, como señalan los autores, existen muchas variables de confusión.
- ¿Podríamos atribuir la discrepancia a una mejor clasificación en la que sólo los pacientes que se pensaba que tenían mejores posibilidades de supervivencia tenían un despliegue médico prehospitalario? ¿O podría la distinción deberse directamente al uso de medicina prehospitalaria avanzada y a la intervención de los médicos del SEM? Sin embargo, podríamos esperar que la reanimación traumatológica avanzada en el lugar del accidente prolongue considerablemente el tiempo prehospitalario.
- Muchos estudios sugieren que un mayor tiempo pasado en la escena se correlaciona con peores resultados en trauma (Stiell 2008) e incidencia por todas las causas (Isenberg 2005) en todos los niveles de atención prehospitalaria.
- Por último, la recopilación de datos suele ser limitada y muchos factores importantes no se informan. ¿Podrían factores como el tiempo de inactividad antes de la llegada del SEM, el tiempo en el campo, el tiempo en tránsito al hospital y el destino entre el centro de trauma y el centro no traumatológico explicar la discrepancia? Estos factores varían considerablemente entre regiones, países e incluso agencias locales de EMS. Una mayor aclaración de estas incertidumbres puede ser fundamental y justificar una exploración futura.
Población heterogénea:
- La heterogeneidad (I2) fue alta entre las cohortes. Por lo tanto, podemos sentirnos incómodos al combinar los resultados de estudios con patologías muy diferentes y, como resultado, es cuestionable si un metanálisis es apropiado.
- Los autores intentan delinear los factores pronósticos intra-paro que podrían explicar la supervivencia. Analizaron ocho factores independientes, y el “primer ritmo de ECG descargable” fue el único factor estadísticamente significativo, y sólo en los estudios que incluyeron muerte prehospitalaria, con un RR de 1,12 (IC 95% 1,03-1,21; p=0,006).
- Asimismo, otros estudios sobre paro cardíaco traumático y no traumático (Tran 2020) informan hallazgos comparables.
- Sin embargo, los datos no proporcionan una comprensión más profunda ni permiten crear un plan viable para la reanimación de pacientes con ATC. Se necesita más investigación para definir qué factores podrían proporcionar información significativa sobre la supervivencia de los pacientes con ATC prehospitalarios.
Conclusión del autor: “En conclusión, la ATC prehospitalaria se asocia con una alta tasa de mortalidad: aproximadamente uno de cada veinte pacientes sobrevive hasta el alta. Al interpretar los resultados de los estudios sobre este tema, se deben considerar factores como la entrada o exclusión de pacientes que han fallecido en el lugar y el tipo de sistema SEM prehospitalario (basado en médicos). Aparte del primer ritmo de ECG monitorizado, este estudio no encontró otros factores de pronóstico disponibles para diferenciar entre supervivientes y no supervivientes”.
Conclusión clínica:
La TCA prehospitalaria tiene una alta mortalidad y bajos resultados neurológicos favorables. Antes de extrapolar los datos de los estudios prehospitalarios, es fundamental discernir si se incluyeron los pacientes declarados muertos en el lugar, ya que los resultados pueden variar ampliamente. Además, un sistema EMS basado en un médico puede afectar o no la mortalidad prehospitalaria por TCA y los resultados neurológicos favorables en los sobrevivientes. Pero se necesitan más estudios para identificar con precisión cómo los médicos benefician a los pacientes con ATC. Por último, el primer ritmo de ECG desfibrilable sigue siendo un factor pronóstico en la TCA prehospitalaria y se necesitan más datos para identificar factores adicionales intra-paro.
Referencias:
- Grasner JT, et al. Reanimación cardiopulmonar paro cardíaco traumático: hay supervivientes. Un análisis de dos registros nacionales de emergencia. Cuidado crítico. 2011;15(6):276. PMID: 22108048
- Zwingmann J, Mehlhorn AT, Hammer T, Bayer J, Südkamp NP, Strohm PC. Supervivencia y resultado neurológico después de un paro cardiopulmonar traumático extrahospitalario en una población pediátrica y adulta: una revisión sistemática. Cuidado crítico. 6 de julio de 2012; 16 (4): R117. PMID: 22770439
- Stiell IG, Nesbitt LP, Pickett W, Munkley D, Spaite DW, Banek J, Field B, Luinstra-Toohey L, Maloney J, Dreyer J, Lyver M, Campeau T, Wells GA; Grupo de estudio OPALS. El estudio OPALS Major Trauma: impacto del soporte vital avanzado en la supervivencia y la morbilidad. CMAJ. 22 de abril de 2008; 178 (9): 1141-52. PMID: 18427089
- Isenberg DL, Bissell R: ¿El soporte vital avanzado proporciona beneficios a los pacientes?: Una revisión de la literatura. Medicina prehospitalaria para desastres. 2005, 20: 265-70. PMID: 16128477
- Tran A, et al. Factores pronósticos antes y durante el paro asociados con la supervivencia después de un paro cardíaco traumático extrahospitalario: una revisión sistemática y un metanálisis. Resucitación. 2020;153:119–35. PMID: 32531405
Otras lecturas:
- Beck B, et al. Tendencias en el paro cardíaco traumático extrahospitalario en Perth, Australia Occidental, de 1997 a 2014. Reanimación. 2016;98:79–84. PMID: 26620392
- Farrell MS, Emery B, Caplan R, Getchell J, Cipolle M, Bradley KM. Resultados con soporte vital avanzado versus básico en traumatismos cerrados. Soy J Surg. 2020 septiembre;220(3):783-786. PMID: 32000980
- Fernando SM, Tran A, Cheng W, Rochwerg B, Taljaard M, Vaillancourt C, Rowan KM, Harrison DA, Nolan JP, Kyeremanteng K, McIsaac DI, Guyatt GH, Perry JJ. Factores pronósticos antes y durante el paro asociados con la supervivencia después de un paro cardíaco intrahospitalario: revisión sistemática y metanálisis. BMJ. 4 de diciembre de 2019; 367: l6373. PMID: 31801749
- Liberman M, Mulder D, Lavoie A, Denis R, Sampalis JS. Estudio canadiense multicéntrico sobre atención traumatológica prehospitalaria. Ann Surg. Febrero de 2003;237(2):153-60. PMID: 12560770
- Liberman M, Roudsari BS: Atención traumatológica prehospitalaria: ¿qué sabemos realmente?. Cuidados críticos de opinión actual. 2007, 13: 691-6. 10.1097/MCC.0b013e3282f1e77e. PMID: 17975392
- Lockey D, Crewdson K, Davies G. Paro cardíaco traumático: ¿quiénes son los supervivientes? Ann Emerg Med. 2006;48(3):240–4. PMID: 16934644
- Ryynänen, OP., Iirola, T., Reitala, J. et al. ¿Es el soporte vital avanzado mejor que el soporte vital básico en la atención prehospitalaria? Una revisión sistemática. Scand J Trauma Resusc Emerg Med 18, 62 (2010). PMID: 21092256
Publicación invitada por:

Dan Wolf, MD
PGY-1, residente de medicina de emergencia
Hospital Vassar Brothers, Poughkeepsie, Nueva York
Correo electrónico: daniel.wolf@nuvancehealth.org

Marco Propersi, DO FAAEM
Vicepresidente, Medicina de Emergencia
Hospital Vassar Brothers, Poughkeepsie, Nueva York
Gorjeo: @marco_propersi
Revisión posterior por pares por: Salim R. Rezaie, MD (Twitter: @srrezaie ), Anand Swaminathan, MD (Twitter: @EMSwami )
La publicación Paro cardíaco traumático prehospitalario: una revisión sistemática y un metanálisis apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
