Antecedentes: la morfina es un medicamento de uso común en los síndromes coronarios agudos (SCA) para ayudar a aliviar el dolor, lo que a su vez puede ayudar a reducir el tono simpático. Sin embargo, en los últimos años ha surgido cierta preocupación acerca de las interacciones entre fármacos con agentes antiplaquetarios que causan una inhibición plaquetaria alterada, así como una asociación con un empeoramiento de los resultados clínicos. Los antagonistas del receptor P2Y12 (es decir, clopidogrel, pasugrel, ticagrelor) normalmente se administran con aspirina (terapia antiplaquetaria dual) como una de las piedras angulares del tratamiento del SCA. Esta interacción entre fármacos puede provocar una inhibición retardada de la activación plaquetaria y potencialmente empeorar los resultados clínicos.
Antecedentes: la morfina es un medicamento de uso común en los síndromes coronarios agudos (SCA) para ayudar a aliviar el dolor, lo que a su vez puede ayudar a reducir el tono simpático. Sin embargo, en los últimos años ha surgido cierta preocupación acerca de las interacciones entre fármacos con agentes antiplaquetarios que causan una inhibición plaquetaria alterada, así como una asociación con un empeoramiento de los resultados clínicos. Los antagonistas del receptor P2Y12 (es decir, clopidogrel, pasugrel, ticagrelor) normalmente se administran con aspirina (terapia antiplaquetaria dual) como una de las piedras angulares del tratamiento del SCA. Esta interacción entre fármacos puede provocar una inhibición retardada de la activación plaquetaria y potencialmente empeorar los resultados clínicos.
Las últimas directrices de la AHA/ACC para el tratamiento de pacientes con síndromes coronarios agudos sin elevación del segmento ST se publicaron en 2014 [10]. Desde su publicación se han publicado varios ensayos que cuestionan varias de las modalidades de tratamiento temprano comúnmente utilizadas en el entorno prehospitalario y del departamento de emergencias. La fuerza de las recomendaciones se enumera a continuación:
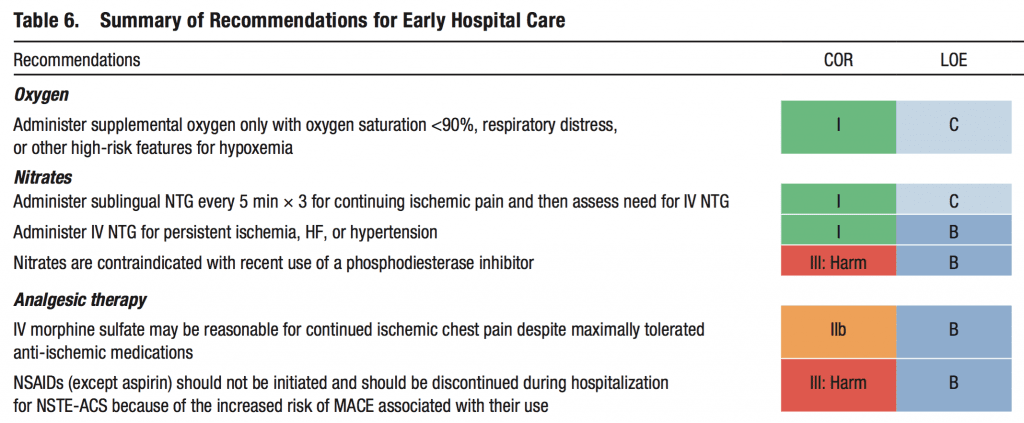
Evidencia de que la morfina inhibe los antagonistas del receptor P2Y12 en individuos sanos
Estudio n.º 1 [2]: clopidogrel
- Ensayo cruzado, aleatorizado, doble ciego, controlado con placebo
- 24 sujetos sanos cargados con 500 mg de clopidogrel con placebo intravenoso frente a 5 mg de morfina intravenosa
- La morfina retrasa la absorción de clopidogrel y disminuye los niveles plasmáticos del metabolito activo de clopidogrel en un 34%.
- La morfina también retrasó la inhibición máxima de la agregación plaquetaria en un promedio de 2 horas (aumento del doble de 1,25 horas a 3 horas) y, en algunos casos, hasta 5 horas.
- Conclusión: la morfina ralentiza la absorción de clopidogrel, disminuye los niveles plasmáticos de su metabolito activo, retrasa y disminuye los efectos del clopidogrel sobre las plaquetas en voluntarios sanos.
Estudio #2 [3]: Ticagrelor
- Ensayo cruzado, aleatorizado, doble ciego, controlado con placebo
- 24 sujetos sanos cargados con 180 mg de ticagrelor con placebo intravenoso frente a 5 mg de morfina intravenosa
- La morfina retrasó la absorción de ticagrelor y su metabolito activo en 1 hora y disminuyó los niveles plasmáticos de ticagrelor y su metabolito activo en un 25 – 31 %.
- La morfina no retrasó ni disminuyó los efectos antiplaquetarios del ticagrelor
- Conclusión: la morfina intravenosa disminuye y retrasa los efectos del ticagrelor, pero esto no parece disminuir los efectos antiplaquetarios en voluntarios sanos.
Estudio #3 [4]: Prasugrel
- Ensayo cruzado, aleatorizado, doble ciego y controlado con placebo
- 12 voluntarios sanos recibieron 60 mg de prasugrel con placebo intravenoso frente a 5 mg de morfina intravenosa
- La morfina no disminuyó la exposición total al fármaco ni retrasó significativamente la absorción del prasugrel
- La morfina redujo las concentraciones plasmáticas máximas del metabolito activo de prasugrel en un 31 % y retrasó el inicio de la inhibición máxima de la formación del tapón plaquetario en 10 minutos.
- Conclusión: la morfina disminuyó las concentraciones plasmáticas máximas de prasugrel y su metabolito activo, pero esto no pareció disminuir los efectos sobre las plaquetas.
Hay varios problemas con cada uno de estos estudios que deben reconocerse:
- Sin resultados orientados al paciente (Estos resultados son resultados sustitutos)
- Estudios pequeños (estudio más grande con 24 pacientes)
- Pacientes sanos, no pacientes con SCA (la circulación esplácnica puede estar disminuida en pacientes con SCA y, por lo tanto, afectar la absorción de la medicación)
Evidencia de que la morfina inhibe los antagonistas del receptor P2Y12 en pacientes con STEMI
Estudio #1 [5]:
- Ensayo de observación prospectiva.
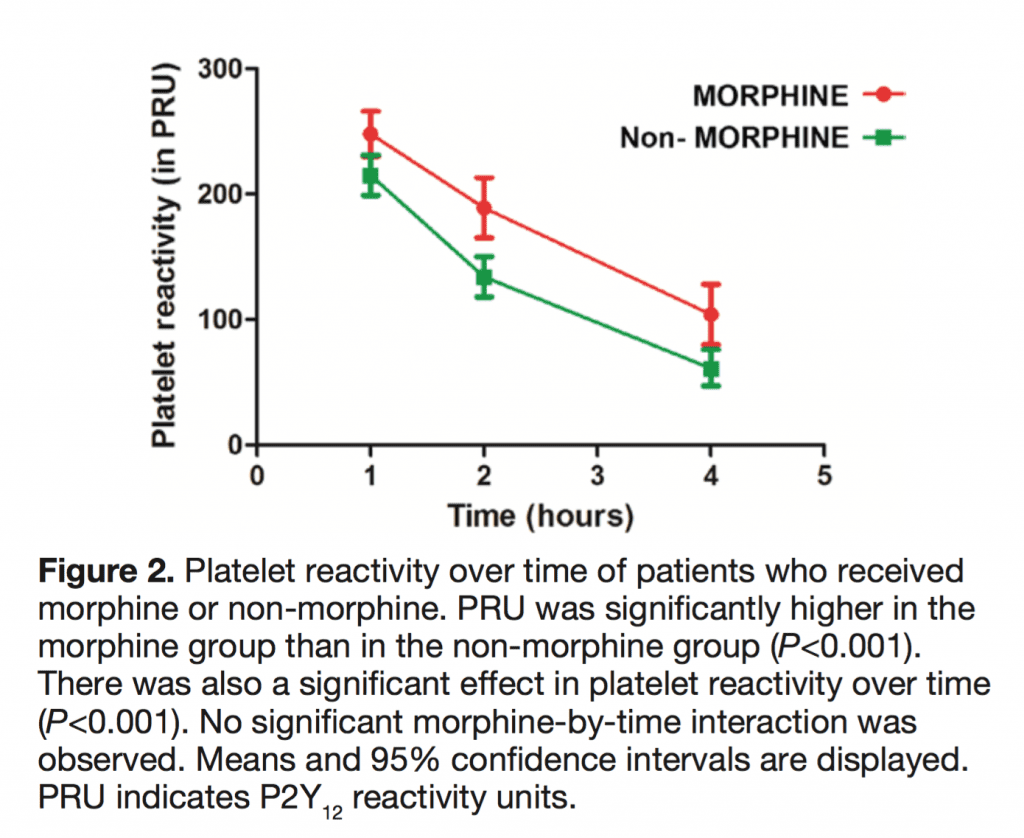
- Se evaluó la reactividad plaquetaria de 300 pacientes sometidos a intervención coronaria percutánea primaria por STEMI que recibieron prasugrel (n = 95) o ticagrelor (n = 205) a las 1, 2 y 4 horas.
- Pacientes tratados con morfina (n = 95 o 32% de los pacientes)
- Más vómitos: 15% frente a 2%; p = 0,001
- Unidades de mayor reactividad plaquetaria 2 horas después de la dosis de carga: 187 frente a 133
- Excluidos pacientes con vómitos que todavía tienen unidades de reactividad plaquetaria más altas 2 horas después de la dosis de carga: 222 frente a 107
- La alta reactividad plaquetaria residual (HRPR) a las 2 horas fue mayor: 53 % frente a 29 %
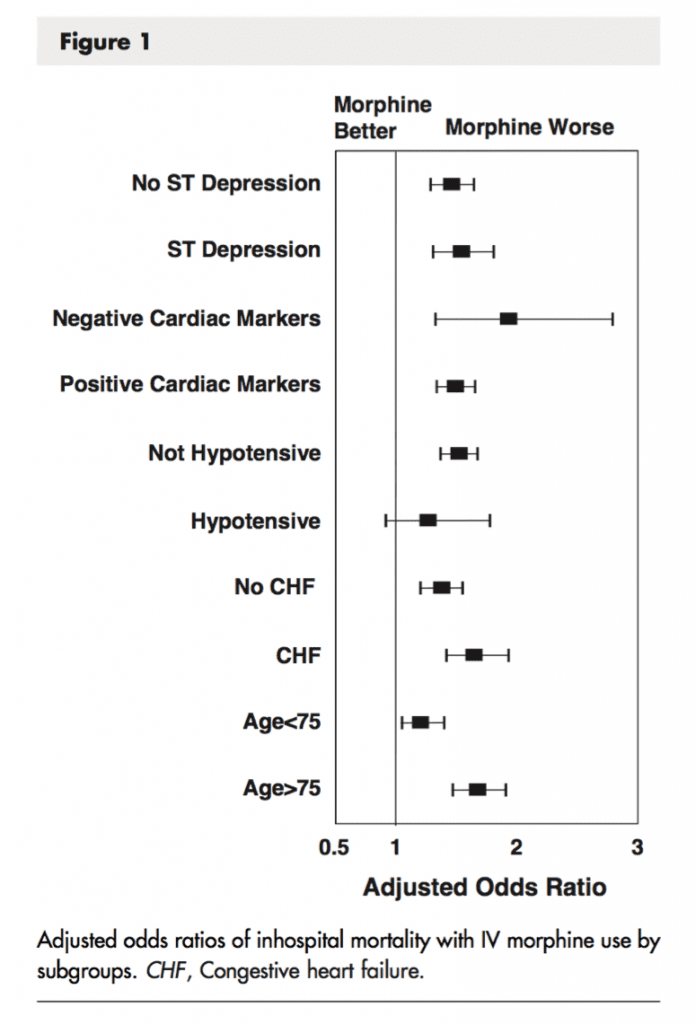
- Resultados intrahospitalarios destacados (morfina frente a no morfina):
- Muerte: 2% frente a 3%; p = 0,53
- Reinfarto: 1% vs 1%; p = 0,58
- Accidente cerebrovascular: 0% frente a 1%; p = 0,33
- Disnea: 1% frente a 8%; pag = 0,10
- Conclusión: en pacientes con STEMI, el uso de morfina se asoció con un retraso en el inicio de la acción de los agentes antiplaquetarios orales y un aumento de la reactividad plaquetaria, lo que potencialmente podría conducir a más eventos trombóticos.
Este estudio abordó dos de las tres cuestiones planteadas en los estudios anteriores revisados:
- Ensayo más amplio (300 pacientes)
- Pacientes con STEMI no pacientes sanos
- Todavía no hay resultados orientados al paciente (estos resultados siguen siendo resultados sustitutos)
Evidencia de que el uso de morfina en el SCA se asocia con malos resultados clínicos [6]
Que hicieron:
- Se evaluó el uso de morfina dentro de las primeras 24 horas después de la presentación en pacientes de la Iniciativa de mejora de la calidad CRUSADE (Can Rapid Risk Stratification of Unstable Angina Patients Suppress Adverse Outcomes with Early Implementation of the ACC/AHA)
- Registro observacional, retrospectivo y no aleatorizado de pacientes con infarto de miocardio sin elevación del segmento ST (IMSEST)/síndrome coronario agudo (SCA)
- Población de estudio de 443 hospitales en los EE. UU. (n = 57, 039)
- Resultados evaluados en pacientes que reciben:
- morfina versus no morfina
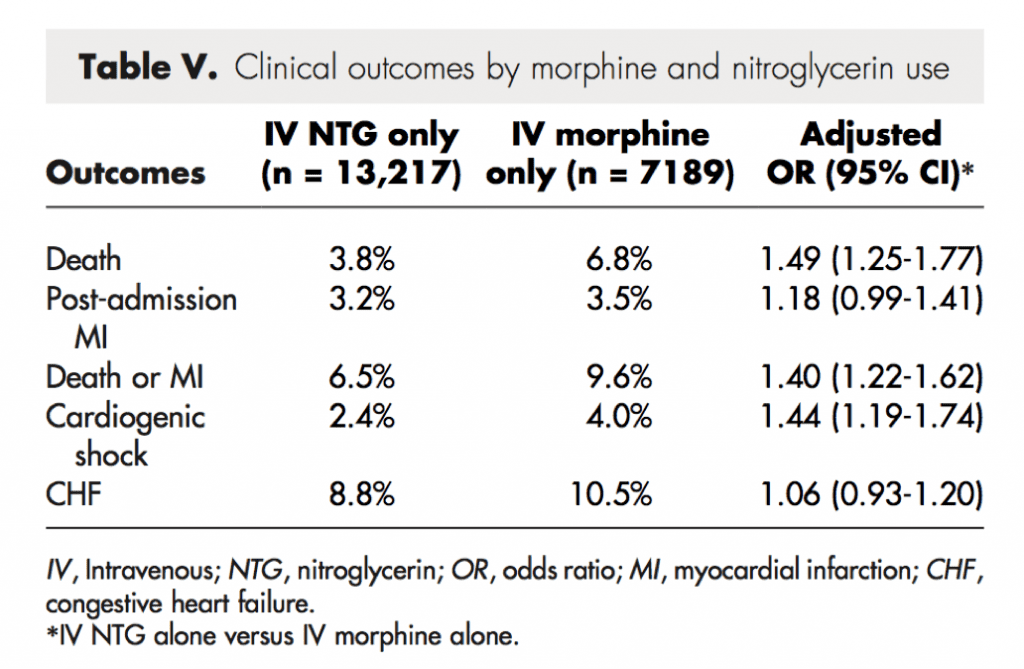
- morfina versus nitroglicerina intravenosa
Resultados:
- Mortalidad hospitalaria
- IM recurrente
- CHF
- Shock cardiogénico
Inclusión:
- Pacientes incluidos en la Iniciativa CRUSADE:
- Síntomas isquémicos en reposo dentro de las 24 horas previas a la presentación.
- Depresión del segmento ST ≥0,5 mm
- Elevación transitoria del segmento ST 0,5 – 1,0 mm (que dura <10 min)
- Marcadores cardíacos positivos (troponina I o T elevada)
Exclusión:
- Pacientes transferidos de otra institución.
Resultados:
Pacientes que recibieron morfina dentro de las 24 horas posteriores a la presentación: n = 17.003 (29,8%)
Eventos clínicos (morfina versus no morfina)
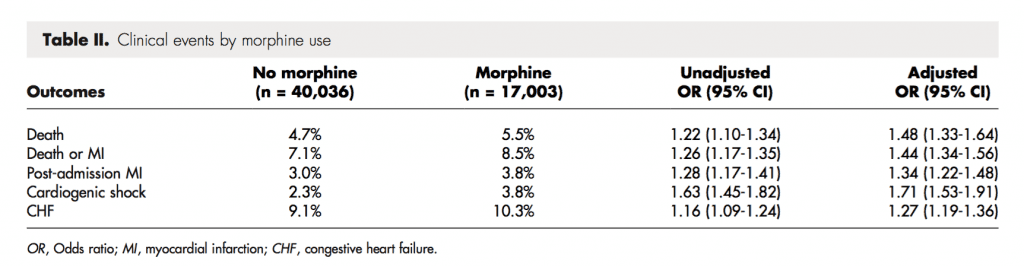
Análisis de subgrupos (morfina versus sin morfina)
Eventos clínicos (morfina frente a nitroglicerina)
Fortalezas:
- Análisis multicéntrico
- Gran cohorte de pacientes
- Se utilizó la puntuación de propensión para dar cuenta de las asignaciones de tratamiento no aleatorias.
- Se realizaron análisis de subgrupos para identificar cualquier variación de subgrupos en la mortalidad hospitalaria.
Limitaciones:
- El ensayo observacional no es un ensayo aleatorio, por lo tanto, solo puede mostrar asociaciones, no causalidad.
- Los pacientes que recibieron morfina tenían más probabilidades de recibir medicamentos y tratamientos basados en evidencia que los pacientes que no recibieron morfina. Esta diferencia en el tratamiento fue exactamente lo opuesto en la evaluación de morfina versus nitroglicerina, donde los pacientes que recibieron morfina tuvieron menos probabilidades de recibir medicamentos y tratamientos basados en evidencia.
- En esta base de datos no se recopilaron la dosis ni el momento exactos de morfina y nitroglicerina.
- Los resultados clínicos no mortales no se definieron rigurosamente
Discusión:
- Ha habido varios otros estudios que evaluaron la asociación de la morfina con resultados clínicos adversos con resultados diferentes:
- FAST-MI 2010 [7]: 2348 pacientes con STEMI; La morfina no se asoció con un mayor riesgo de eventos clínicos, incluida la muerte (OR ajustado 0,48, IC del 95 %: 0,12 – 1,85) y trombosis del stent (OR ajustado 1,31, IC del 95 % 0,36 – 4,74).
- Estudio israelí de 2008 [8]: 993 pacientes con STEMI/NSTEMI; La morfina no se asoció con una mayor mortalidad a los 30 días (OR 0,40; IC del 95 %: 0,14 – 1,14)
Conclusión del autor: “El uso de morfina sola o en combinación con nitroglicerina para pacientes que presentan SCASEST se asoció con una mayor mortalidad incluso después del ajuste del riesgo y el emparejamiento según la puntuación de propensión al tratamiento. Este análisis plantea preocupaciones sobre la seguridad del uso de morfina en pacientes con SCASEST y enfatiza la necesidad de realizar un ensayo aleatorio”.
Nuestra conclusión: Dada la naturaleza observacional y no aleatoria de este estudio, es difícil concluir con seguridad que la morfina causa un aumento de los resultados adversos en pacientes con NSTEMI/SCA; sin embargo, los autores hicieron un buen trabajo con la puntuación de propensión y los análisis de subgrupos y la asociación de No se debe ignorar la morfina con resultados adversos.
Evidencia del uso de fentanilo frente a morfina en el SCA y resultados clínicos [9]
- Ensayo controlado, doble ciego, aleatorizado y prehospitalario
- 207 pacientes sucesivos tratados por sospecha de dolor torácico isquémico (187 incluidos en el análisis)
- Todos los pacientes recibieron tratamiento con oxígeno, aspirina y nitroglicerina.
- Si el dolor torácico de tipo isquémico continuó, los pacientes asignados al azar a morfina intravenosa versus fentanilo intravenoso
- Resultado primario: incidencia de hipotensión
- Resultado secundario: reducción del dolor
- Resultados:
- No hay diferencia estadística en la reducción del dolor
- No hay diferencias estadísticas en hipotensión (morfina 5,1% vs fentanilo 0%, p = 0,06)
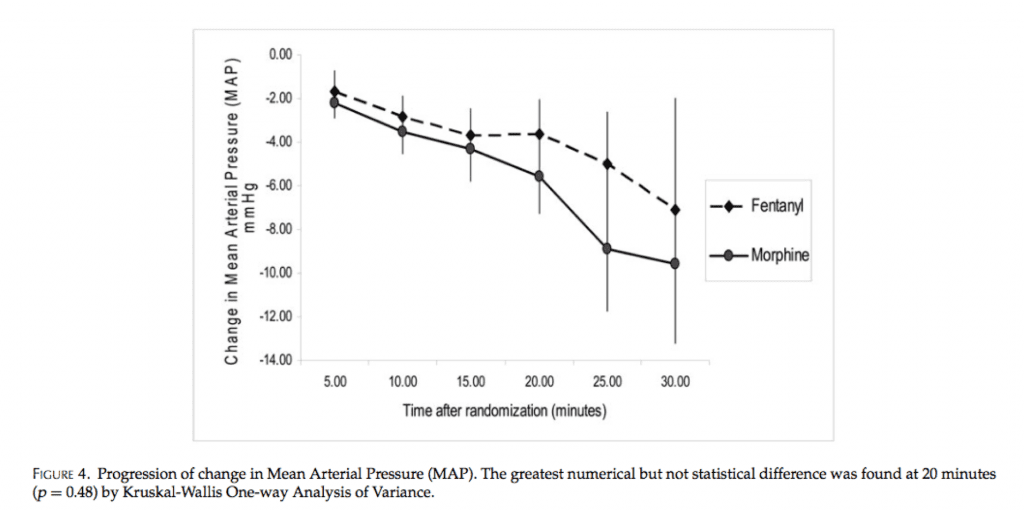
- Conclusión: El fentanilo y la morfina fueron comparables en la prueba de analgesia para el dolor torácico de tipo isquémico sin diferencias estadísticas en la hipotensión.
Punto clínico para llevar a casa:
- La evidencia más sólida del aumento de los eventos adversos y el uso de morfina evalúa resultados sustitutos (es decir, el efecto sobre la reactividad plaquetaria) en voluntarios sanos. Los hallazgos de estos estudios deben leerse como generadores de hipótesis.
- Al evaluar los resultados orientados al paciente, no existen estudios aleatorizados, pero hay varios ensayos observacionales a nivel de registro con resultados diferentes que asocian la morfina con un aumento de eventos adversos, lo que dificulta sacar conclusiones definitivas.
- Hasta que se disponga de pruebas más sólidas, probablemente valga la pena pecar de seguro y reservar la morfina de forma individualizada, evaluando el beneficio frente al daño y utilizarla sólo cuando sea realmente necesaria en pacientes con dolor refractario.
- Una posible alternativa para el dolor torácico refractario en el SCA es el fentanilo, aunque sería bueno ver estudios que evalúen las interacciones farmacológicas entre el fentanilo y los antiplaquetarios P2Y12.
Referencias:
- Giannopoulos G et al. Antagonistas del receptor P2Y12 y morfina: ¿un vínculo peligroso? Circ Cardiovasc Interv 2016. PMID: 27586412
- Hobl EL et al. La morfina disminuye las concentraciones y los efectos de clopidogrel: un ensayo aleatorizado, doble ciego y controlado con placebo. J Am Coll Cardiol 2014. PMID: 24315907
- Hobl EL et al. La morfina disminuye las concentraciones de ticagrelor pero no sus efectos antiplaquetarios: un ensayo aleatorizado en voluntarios sanos. Eur J Clin Invest 2016. PMID: 26449338
- Hobl EL et al. Interacción de morfina con prasugrel: un ensayo cruzado doble ciego en voluntarios sanos. Clínica Res Cardiol. 2016. PMCID: PMC4805697
- Parodi G et al. La morfina se asocia con un retraso en la actividad de los agentes antiplaquetarios orales en pacientes con infarto agudo de miocardio con elevación del segmento ST sometidos a intervención coronaria percutánea primaria. Interv. Circ Cardiovasc. 2014. PMID: 25552565
- Meine TJ et al. Asociación de uso de morfina intravenosa y resultados en síndromes coronarios agudos: resultados de la iniciativa de mejora de la calidad CRUSADE. Soy Corazón J 2005. PMID: 15976786
- Puymirat E et al. Correlaciones del uso prehospitalario de morfina en pacientes con infarto de miocardio con elevación del ST y su asociación con los resultados hospitalarios y la mortalidad a largo plazo: el programa FAST-MI (Registro francés de infarto agudo de miocardio con elevación y sin elevación del ST) . Eur Corazón J 2016. PMID: 26578201
- Iakobishvili Z et al. Efecto del tratamiento con narcóticos sobre los resultados de los síndromes coronarios agudos. Soy J Cardiol 2010. PMID: 20346305
- Weldon ER et al. Comparación de fentanilo y morfina en el tratamiento prehospitalario del dolor torácico de tipo isquémico. Atención prehospitalaria de emergencia 2016. PMID: 26727338
- Ámsterdam EA et al. Guía de la AHA/ACC de 2014 para el tratamiento de pacientes con síndromes coronarios agudos sin elevación del ST: Informe del Grupo de Trabajo del Colegio Estadounidense de Cardiología/Asociación Estadounidense del Corazón sobre pautas de práctica. J Am coll Cardiol 2014. PMID: 25260718
Para obtener más ideas sobre este tema, consulte:
- Ryan Radecki en EM Literature of Note: Sí, dejemos que MONA se desvanezca
- Rory Spiegel en EM NERD (EMCrit): El caso de la verdad intrascendente
Publicación revisada por pares por: Anand Swaminathan (Twitter: @EMSwami )
La publicación La muerte de MONA en SCA: Parte I – Morfina apareció por primera vez en REBEL EM - Blog de Medicina de Emergencia .