
 Antecedentes: En pacientes que requieren ventilación mecánica, se utilizan medicamentos sedantes para la comodidad y seguridad del paciente. Sin embargo, estos medicamentos también pueden provocar disfunción cerebral (es decir, delirio o coma) y deterioro cognitivo a largo plazo. Actualmente, la Sociedad de Medicina Crítica [2] recomienda la sedación con dexmedetomidina o propofol dirigida a niveles ligeros de sedación en pacientes adultos que reciben ventilación mecánica. La evidencia sobre qué agente usar hasta el momento con respecto a la disfunción cerebral aguda o el deterioro cognitivo después de una enfermedad crítica no ha sido clara para determinar qué agente debería usarse. De hecho, las Guías de práctica clínica de 2018 de la Sociedad de Medicina de Cuidados Críticos para la prevención y el tratamiento del dolor, la agitación/sedación, el delirio, la inmovilidad y los trastornos del sueño en pacientes adultos en la UCI ( Pautas PADIS ) recomiendan el uso de propofol o dexmedetomidina. para apuntar a una sedación ligera.
Antecedentes: En pacientes que requieren ventilación mecánica, se utilizan medicamentos sedantes para la comodidad y seguridad del paciente. Sin embargo, estos medicamentos también pueden provocar disfunción cerebral (es decir, delirio o coma) y deterioro cognitivo a largo plazo. Actualmente, la Sociedad de Medicina Crítica [2] recomienda la sedación con dexmedetomidina o propofol dirigida a niveles ligeros de sedación en pacientes adultos que reciben ventilación mecánica. La evidencia sobre qué agente usar hasta el momento con respecto a la disfunción cerebral aguda o el deterioro cognitivo después de una enfermedad crítica no ha sido clara para determinar qué agente debería usarse. De hecho, las Guías de práctica clínica de 2018 de la Sociedad de Medicina de Cuidados Críticos para la prevención y el tratamiento del dolor, la agitación/sedación, el delirio, la inmovilidad y los trastornos del sueño en pacientes adultos en la UCI ( Pautas PADIS ) recomiendan el uso de propofol o dexmedetomidina. para apuntar a una sedación ligera.
Artículo: Hughes CG et al. Dexmedetomidina o propofol para la sedación en adultos con sepsis y ventilación mecánica. NEJM 2021. PMID: 33528922 [ Acceso en lectura por QxMD ]
Pregunta clínica: En pacientes adultos con sepsis, insuficiencia respiratoria aguda y que requieren ventilación mecánica, ¿la dexmedetomidina o el propofol son superiores para reducir la disfunción neurológica (es decir, delirio o coma) durante un período de intervención de 14 días?
Que hicieron:
- Maximizar la eficacia de la sedación y reducir la disfunción neurológica y la mortalidad en pacientes sépticos con insuficiencia respiratoria aguda (MENDS2)
- Ensayo controlado aleatorio, multicéntrico, doble ciego de pacientes adultos ventilados mecánicamente con sepsis en 13 centros médicos de EE. UU.
- Aleatorizado a:
- Dexmedetomidina 0,2 a 1,5 ug/kg/h
- Propofol 5 a 50ug/kg/min
- Dosis ajustadas cada 10 minutos para alcanzar los objetivos de sedación según la Escala de Agitación-Sedación de Richmond (RASS)
- Las puntuaciones RASS varían de -5 (no responde) a +4 (combativo)
- La puntuación RASS objetivo era de 0 a -2

-
- Dolor tratado con bolos intermitentes de opioides o infusiones de fentanilo
- Se utilizó el Método de Evaluación de la Confusión para la UCI (CAM-ICU) para la evaluación del delirio
- Se utilizó la herramienta de observación del dolor en cuidados intensivos para evaluar el dolor.
- Protocolo de rescate:

Resultados:
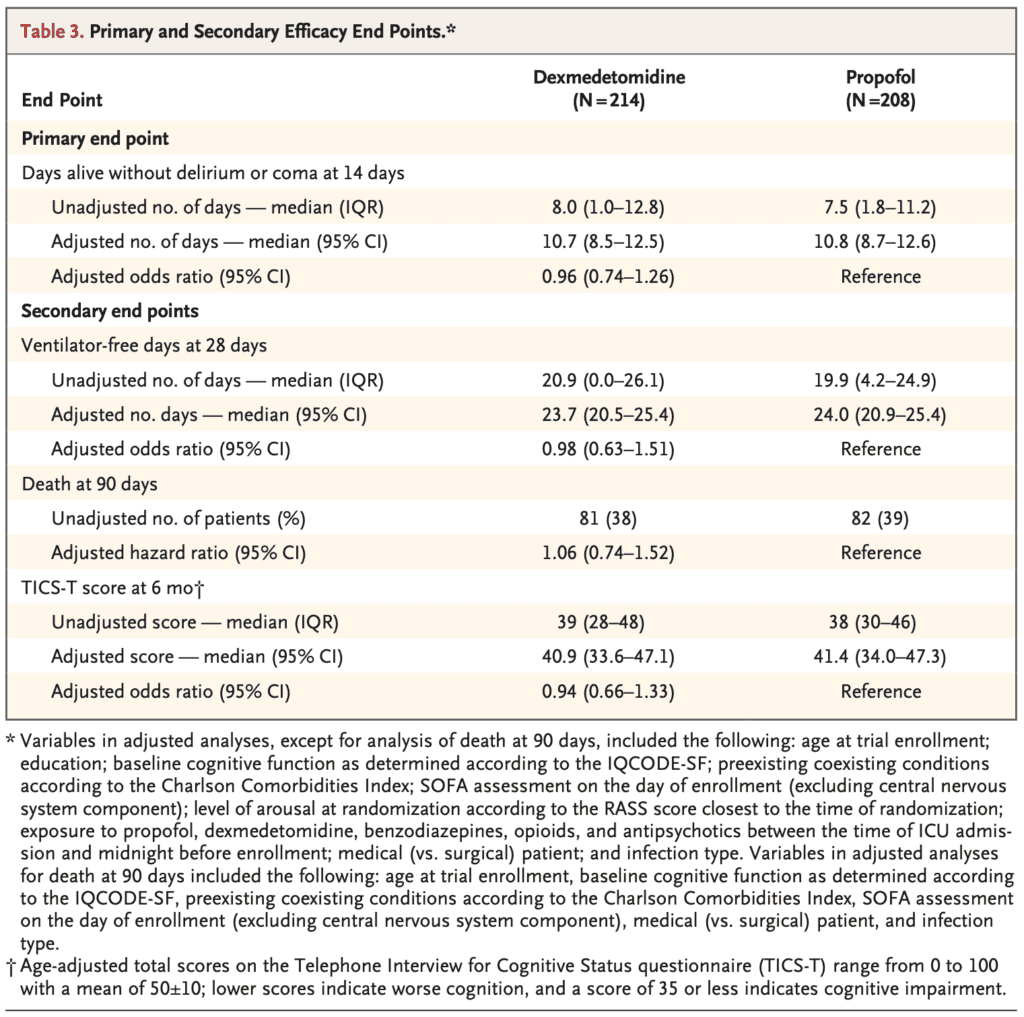
- Primario: Mediana de días de vida sin delirio ni coma durante el período de intervención de 14 días
-
Secundario:
- Días sin ventilador a los 28d
- Muerte a 90d
- Puntuación total ajustada por edad en el cuestionario de la entrevista telefónica para el estado cognitivo (TICS-T) a los 6 meses
- Las puntuaciones TICS-T varían de 0 a 100, y puntuaciones de 50 +/-1- e inferiores indican una peor cognición
Inclusión:
- Adultos ingresados secuencialmente en la UCI
- Infección sospechada o conocida
- Tratado con sedación continua para ventilación mecánica invasiva.
Exclusión:
- Deterioro cognitivo severo basal
- Embarazada o amamantando
- Ciego, sordo o incapaz de comprender los idiomas aprobados.
- Bloqueo cardíaco de segundo o tercer grado
- Bradicardia persistente que requiere intervención.
- Alergia a la dexmedetomidina o al propofol.
- Indicación de benzodiazepinas
- Se prevé la interrupción inmediata de la ventilación mecánica.
- Se espera que tenga bloqueo neuromuscular durante más de 48 horas.
- Estado moribundo
- Había recibido ventilación mecánica durante >96 horas antes de cumplir todos los criterios de inclusión.
Resultados:
- 432 pacientes aleatorizados
- 422 asignados para recibir el fármaco de prueba e incluidos en el análisis
- Dosis mediana de dexmedetomidina = 0,27 ug/kg/h
- Dosis mediana de propofol = 10,21ug/kg/min
- El tiempo total dedicado a la sedación objetivo fue ≈60 % en ambos grupos
- Dosis media de fentanilo en los días de administración:
- Dexmedetomidina: 68 ug/h
- Propofol: 56ug/h
-
Número medio de días de vida sin delirio ni coma
- Dexmedetomidina: 10,7 días
- Propofol: 10,8d
- OR: 0,96; IC del 95%: 0,74 a 1,26; p = 0,79
- Media de días sin ventilador a los 28 días
- Dexmedetomidina: 23,7 días
- Propofol: 24,0d
- O 0,98; IC del 95%: 0,63 a 1,51
- Mortalidad 90d:
- Dexmedetomidina: 38%
- Propofol: 39%
- FC 1,06; IC del 95%: 0,74 a 1,52
- Puntuación media de TICS-T a los 6 meses:
- Dexmedetomidina: 40,9
- Propofol: 41,4
- O 0,94; IC del 95%: 0,666 a 1,33
- Los puntos finales de seguridad fueron similares en los dos grupos.
Fortalezas:
- Hace una pregunta clínicamente importante.
- Ensayo controlado aleatorio, multicéntrico, doble ciego
- Pfizer suministró dexmedetomidina pero no participó en el diseño o la realización del ensayo, el análisis de los datos ni la redacción del manuscrito.
- Antes de que se desenmascararan las asignaciones grupales, se publicó el plan de análisis estadístico
- Los investigadores, los médicos (excepto las enfermeras de cabecera), los pacientes y las familias estaban cegados a las asignaciones de grupo.
- Los medicamentos del estudio se prepararon en bolsas de líquido intravenoso idénticas cubiertas con bolsas de plástico opacas para administrarse en unidades de mililitros por hora para mantener el enmascaramiento del estudio.
- A todos los pacientes se les realizaron despertares diarios, coordinación respiratoria, elección de sedación, monitoreo/manejo del delirio y paquetes de movilidad temprana.
- Se utilizaron herramientas bien validadas (es decir, RASS, CAM-ICU y Critical Care Pain Observation Tool) para evaluaciones de sedación, delirio y dolor.
- Evaluado proactivamente para el desenmascaramiento
- Se evaluó >90% de los pacientes elegibles 6 meses después de la aleatorización
Limitaciones:
- Desenmascaramiento en el 14 % de los pacientes con una frecuencia similar en los dos grupos y una tasa de cruce del 10 % que podría afectar los resultados.
- Bajo reclutamiento, que requirió ajuste del tamaño de la muestra.
- A pesar de evaluar a 4840 pacientes, la mayoría cumplió con los criterios de exclusión y 537 declinaron participar y 471 no fueron incluidos debido a que el equipo médico rechazó participar.
Discusión:
- El objetivo de este estudio fue examinar los efectos del propofol y la dexmedetomidina titulados para sedación ligera en pacientes con ventilación mecánica. Aunque los investigadores utilizaron dosis bajas de cada medicamento, más de la mitad de cada uno de estos grupos estaban moderadamente profundamente sedados o en coma/no podían despertarse:
- Las dosis de dexmedetomidina y propofol que se utilizaron fueron PEQUEÑAS (dosis media 0,27 ug/kg/h y 10 ug/kg/min).
- El 38% de los pacientes en el grupo de dexmedetomidina de dosis baja tenían RASS -4 (sedación profunda) o -5 (indespertable) y un 14% adicional tenían sedación moderada RASS -3. Entonces, un total del 52% de estos pacientes estaban desde sedación moderada hasta comatoso en el grupo de dosis bajas de dexmedetomidina.
- El 36% de los pacientes en el grupo de propofol de dosis baja tenían RASS -4 (sedación profunda) o -5 (indespertable) y un 16% adicional eran RASS -3 (sedación moderada). Entonces, un total del 54% de estos pacientes estaban desde sedación moderada hasta comatoso en el grupo de dosis bajas de dexmedetomidina.
- Los pacientes recibieron mucho fentanilo (dosis media de 60 ug/h o = 1440 mcg/día = 144 mg/día de morfina)
- Mirando el protocolo de rescate se puede ver que el fentanilo y otros sedantes se usaron mucho para la sedación de rescate.
- Se necesita sedación adicional en ambos grupos.
-
En el grupo de la dexmedetomidina
- El 53% necesitó midazolam de rescate
- El 42% necesitó antipsicóticos de rescate.
- El 13% necesitaba el uso de propofol de etiqueta abierta.
-
En el grupo del propofol
- El 43% necesitó midazolam de rescate
- El 42% necesitó antipsicóticos de rescate.
- El 8% necesitaba el uso de propofol de etiqueta abierta
-
En el grupo de la dexmedetomidina
- Debido a un reclutamiento inferior al previsto, en marzo de 2017 se realizó una enmienda al protocolo para reducir el objetivo de inscripción de 530 a 420 pacientes para proporcionar un poder del 85 % para detectar una diferencia de 1,5 días en los días de vida sin delirio o coma entre los grupos y un poder del 80 % para detectar una diferencia absoluta del 12 % en la mortalidad a los 90 días, suponiendo una mortalidad esperada del 30 % en el grupo de propofol, que se observó en este ensayo
- Todos los datos analizados en un análisis de intención de tratar modificado que se especificó previamente como todos los pacientes que se sometieron a aleatorización y recibieron un fármaco de prueba.
- A pesar del uso de sedación ligera, el 25% de los pacientes tuvieron disfunción cognitiva a pesar de los enfoques de sedación ligera después de su enfermedad crítica.
- Al final, los objetivos RASS que representan estados de moderados a comatosos se alcanzaron en más de la mitad de estos pacientes. Aunque felicito a los autores por intentar realizar este ensayo, realmente no creo que haya sido un ensayo directo de dosis bajas de dexmedetomidina frente a propofol, ya que se utilizaron muchos otros medicamentos para sedar fuertemente a estos pacientes. Creo que no es razonable esperar que una dosis tan baja de cualquiera de los medicamentos pueda realmente lograr los objetivos previstos. Sería cauteloso al sacar muchas conclusiones basadas en este estudio y no cambiaría mi práctica. En todo caso, muestra que es difícil lograr una sedación ligera (RASS -2) con dosis bajas de cualquiera de los medicamentos, y tal vez se necesiten dosis más altas de cada uno, que pueden tener efectos secundarios u otros medicamentos como opiáceos (analgesia) y antipsicóticos. a menudo se necesitan benzodiazepinas limitadas y otros medicamentos.
- Debería intentar utilizar un enfoque multimodal:
- Dolor = Analgésicos
- Ansiedad = Sedantes
- Delirio = Antipsicóticos
Conclusión del autor: "Entre los adultos con sepsis con ventilación mecánica que estaban siendo tratados con los enfoques recomendados de sedación ligera, los resultados en los pacientes que recibieron dexmedetomidina no difirieron de los resultados en los que recibieron propofol".
Punto clínico para recordar: entre los pacientes críticamente enfermos con sepsis que recibían ventilación mecánica, no es sorprendente que la dexmedetomidina no condujera a mejores resultados que el propofol en ningún resultado. Para mí, no es razonable esperar que dosis bajas de dexmedetomidina y propofol (dosis media de 0,27 ug/kg/h y 10 ug/kg/min) puedan alcanzar los objetivos RASS previstos para la sedación ligera. De hecho, se utilizó mucho fentanilo y otros medicamentos de rescate para mantener sedados a los pacientes.
Referencias:
- Hughes CG et al. Dexmedetomidina o propofol para la sedación en adultos con sepsis y ventilación mecánica. NEJM 2021. PMID: 33528922 [ Acceso en lectura por QxMD ]
- Devlin JW et al. Directrices de práctica clínica para la prevención y el tratamiento del dolor, la agitación/sedación, el delirio, la inmovilidad y la alteración del sueño en pacientes adultos en la UCI. Crit Care Med 2018. PMID: 30113379
Para obtener más ideas sobre este tema, consulte:
- PulmCrit: MENDS2 – Fentanilo o fentanilo para sedación en adultos con sepsis y ventilación mecánica
- La conclusión: MENDS2
Publicación revisada por pares por: Frank Lodeserto, MD (Twitter: @FrankLodeserto )
La publicación El ensayo MENDS2: Dexmedetomidina versus propofol para sedación apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
