
 La conferencia ACEP 2016 de este año se llevó a cabo en Las Vegas, NV, del 16 al 19 de octubre. Se impartieron más de 350 cursos, laboratorios y talleres a lo largo de la semana. Fue imposible dar todas estas excelentes conferencias, pero pude llevarme algunas perlas clínicas muy importantes que quería compartir con nuestros lectores.
La conferencia ACEP 2016 de este año se llevó a cabo en Las Vegas, NV, del 16 al 19 de octubre. Se impartieron más de 350 cursos, laboratorios y talleres a lo largo de la semana. Fue imposible dar todas estas excelentes conferencias, pero pude llevarme algunas perlas clínicas muy importantes que quería compartir con nuestros lectores.
Perlas clínicas de ACEP 2016
¿Cuáles son algunas de las intervenciones en EM que importan (el número necesario a tratar)?
- Número necesario a tratar (NNT) = 1/Reducción absoluta del riesgo (ARR)
- Cuanto menor sea el NNT, mayor será el impacto
- ARR del 50% le da un NNT = 2
- ARR del 25% le da un NNT = 4
- ARR del 5% le da un NNT = 20
- ARR del 2% le da un NNT = 50
- ASA en STEMI para salvar una vida: NNT = 42
- Clopidogrel después de un infarto de miocardio o una ICP para prevenir otro infarto de miocardio o accidente cerebrovascular: NNT = 27
- Esteroides para el asma
- Para prevenir el ingreso hospitalario: NNT = 8
- Para prevenir la recurrencia del asma: NNT = 10
- Ciclobenzaprina (Flexeril) para el dolor de espalda
- Efectos secundarios de los medicamentos: NNH = 4
- Mejoría global del dolor a los 10 días: NNT = 3
- Ibuprofeno para los dolores de cabeza tensionales
- Sin dolor a las 2 horas: NNT = 14
- No tomar medicación de rescate: NNT = 9
- Mejora en la calificación de la escala de dolor: NNT = 6
- Gabapentina para el dolor neuropático
- Neuropatía diabética: NNT = 6
- Neuralgia herpética: NNT = 8
- Ataxia: NNH = 13
- Somnolencia: NNH = 11
- Mareos: NNH = 8
- Eritromicina o Reglan antes de la endoscopia para evitar repetir la endoscopia: NNT = 9
- Octreotida para el sangrado por varices
- Mejora de la mortalidad o resangrado: NNT = Infinito (sin beneficio)
- La octreotida disminuye la transfusión de sangre en un promedio de 0,7 unidades de glóbulos rojos
- Antibióticos en cirróticos con HDA
- Mortalidad: NNT = 25
- Prevención de infecciones: NNT = 4
- IBP para HDA después de EGD
- Resangrado: NNT = 15
- Evitar cirugía: NNT = 33
- No hay diferencia en la mortalidad a menos que sea de ascendencia asiática: NNT = 33
- IBP antes de EGD
- Mortalidad, Transfusión, Estancia Hospitalaria y Cirugía: NNT = Infinito (Sin Beneficio)
- Evitar intervención durante EGD: NNT = 33
- Umbral de transfusión conservadora en HDA
- Mortalidad: NNT = 25
- Evitar reacción transfusional: NNT = 13
- Antibióticos para la sinusitis
- Efectos secundarios: NNH = 8
- Resolución de síntomas más rápida: NNT = 18
- Antibióticos para la otitis media
- Recurrencia de la enfermedad: NNT = Infinito (sin beneficio)
- Complicaciones graves o dolor a las 24 horas: NNT = Infinito (Sin beneficio)
- Reducción del dolor en los días 2 a 7: NNT = 20
- Diarrea: NND = 9
- Ácido tranexámico (TXA) en pacientes traumatizados con sospecha de sangrado
- Mortalidad: NNT = 67
- Esteroides o neumonía
- Evitar la intubación: NNT = 20
- Prevenir el SDRA: NNT = 16
- Hiperglucemia: NNH = 29
¿Cuáles fueron algunos de los grandes artículos discutidos sobre el trauma?
- Ensayo REACT 2 [4]: La tomografía computarizada corporal total inmediata de pacientes traumatizados NO reduce la mortalidad hospitalaria en comparación con los estudios radiológicos selectivos
- Ensayo NEXUS Chest CT Rule [5]: el uso de un instrumento de decisión clínica en pacientes con traumatismo cerrado puede reducir de forma segura las TC de tórax innecesarias entre un 25 y un 37 %.
- Ensayo PROPPR [6]: En pacientes traumatizados que requieren protocolos de transfusión masiva, la transfusión en una proporción 1:1:1 de plaquetas, plasma y glóbulos rojos parece disminuir la muerte por desangramiento a las 24 horas y logra una hemostasia más rápida.
-
Ácido tranexámico (TXA) para pacientes traumatizados que creemos que están sangrando
- Ensayo MATTERs [1]:
- Mortalidad no ajustada: 17,4% TXA vs 23,9% sin TXA
- Mayor beneficio en pacientes con transfusión masiva: 14,4% con ATX frente a 28,1% sin ATX
- Ensayo MATTERs II [2]:
- Mortalidad: 11,6% TXA/Crioprecipitado vs 18,2% TXA vs 21,4% Crioprecipitado vs 23,6% sin TXA/Crioprecipitado
- Prueba CRASH-2 [3]:
- Mortalidad por todas las causas: 14,5 % TXA frente a 16,0 % placebo
- RESUMEN CLÍNICO: En pacientes con traumatismos que se cree que están sangrando, administre 1 g de TXA IV seguido de 1 g en forma de infusión durante las siguientes 8 horas. El mayor impacto se observa en pacientes que reciben TXA <1 hora después de la lesión y en pacientes que requieren protocolos de transfusión masiva.
- Ensayo MATTERs [1]:
¿Cuáles fueron algunos de los grandes artículos discutidos sobre cuidados críticos?
- INTERACT II [7] y ATACH-2 [8]: La reducción agresiva de la presión arterial (<140 mmHg) en el accidente cerebrovascular isquémico temprano NO tiene efectos beneficiosos o negativos significativos sobre la muerte o la dependencia.
- Ensayo PATCH [9]: Se debe evitar la transfusión de plaquetas en pacientes con HIC que toman terapia antiplaquetaria (se aplica a pacientes que NO se someten a un procedimiento neuroquirúrgico)
- VL vs DL durante la RCP [10]: Es más común tener interrupciones significativas de las compresiones con DL
- Ensayo ALPS [11]: Tanto la amiodarona como la lidocaína mostraron beneficios similares con respecto a los resultados a corto plazo en OHCA debido a fibrilación ventricular refractaria al choque inicial o taquicardia ventricular sin pulso en comparación con el placebo, pero esto no resultó en una mayor tasa de supervivencia al hospital. alta o resultados neurológicos favorables. En un análisis de subgrupos, la amiodarona y la lidocaína tuvieron una mayor tasa de supervivencia hasta el alta hospitalaria que el placebo entre los pacientes con OHCA presenciada.
- Pronóstico en pacientes posparo cardíaco [12]: No utilice el examen neurológico del servicio de urgencias para guiar la atención/consejería a la familia sobre los posibles resultados en pacientes posparo cardíaco que están sometidos a hipotermia terapéutica.
- Sepsis 3.0 [13]: SIRS ha sido reemplazado por qSOFA y SOFA para la predicción de la mortalidad en la sepsis. Sin embargo, estamos renunciando a la sensibilidad para aumentar la especificidad. Recientemente, se comparó qSOFA con SIRS y otras puntuaciones de alerta temprana [14], lo que demuestra que las puntuaciones de alerta temprana comúnmente utilizadas son más precisas que qSOFA para predecir la muerte y el traslado a la UCI.
¿Cuáles fueron algunos de los grandes artículos discutidos sobre los ECG?
-
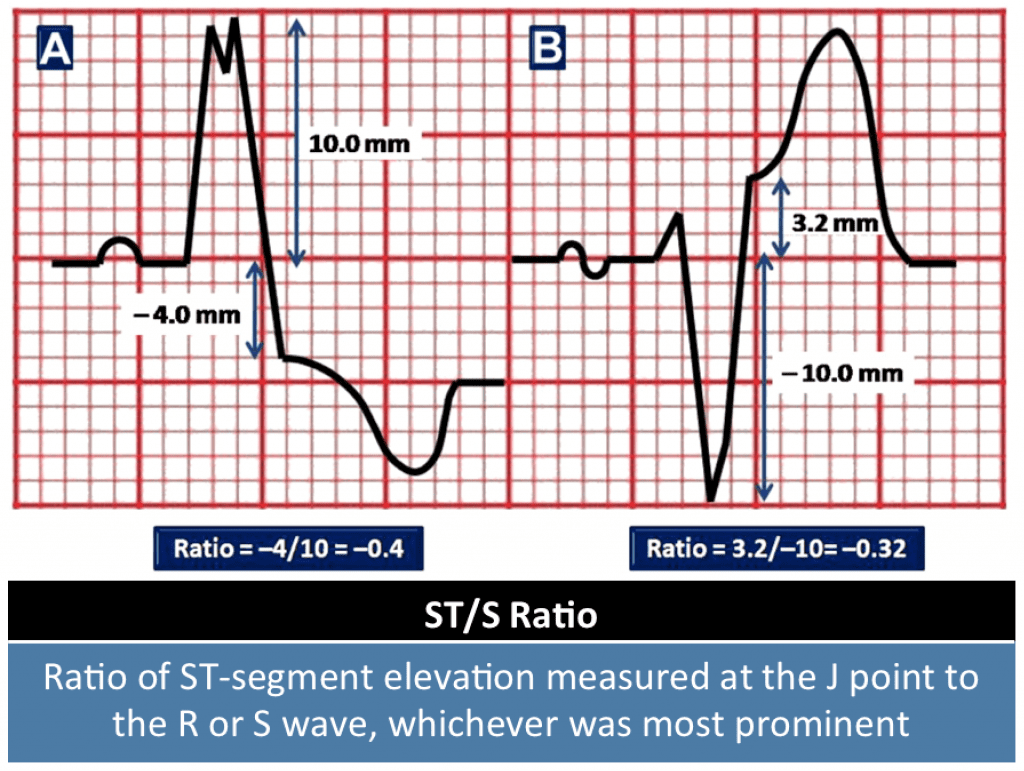
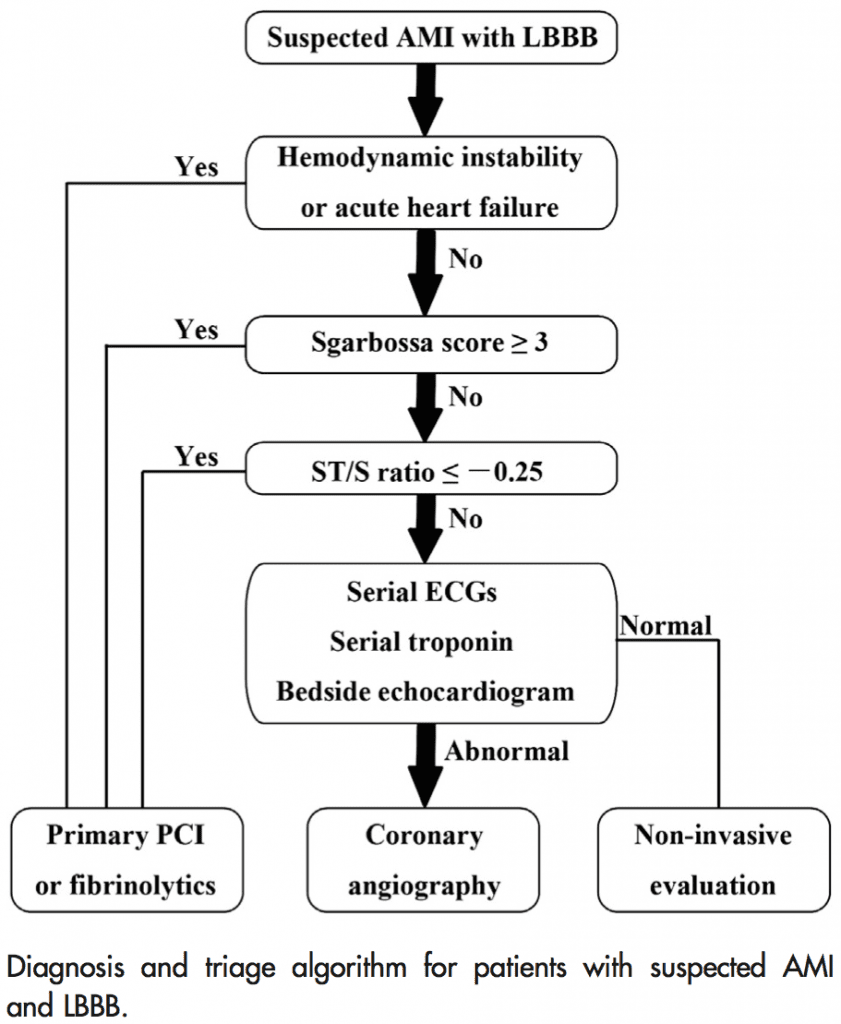
Criterios de Sgarbossa modificados [15] [16]:
- Todavía es posible identificar STEMI en el contexto de BRI utilizando los Criterios de Sgarbossa modificados:
- Elevación concordante del segmento ST ≥1 mm en cualquier derivación
- Depresión concordante del segmento ST ≥1 mm en derivaciones V1 – V3
- Relación ST/S discordante ≤-0,25
- Todavía es posible identificar STEMI en el contexto de BRI utilizando los Criterios de Sgarbossa modificados:
-
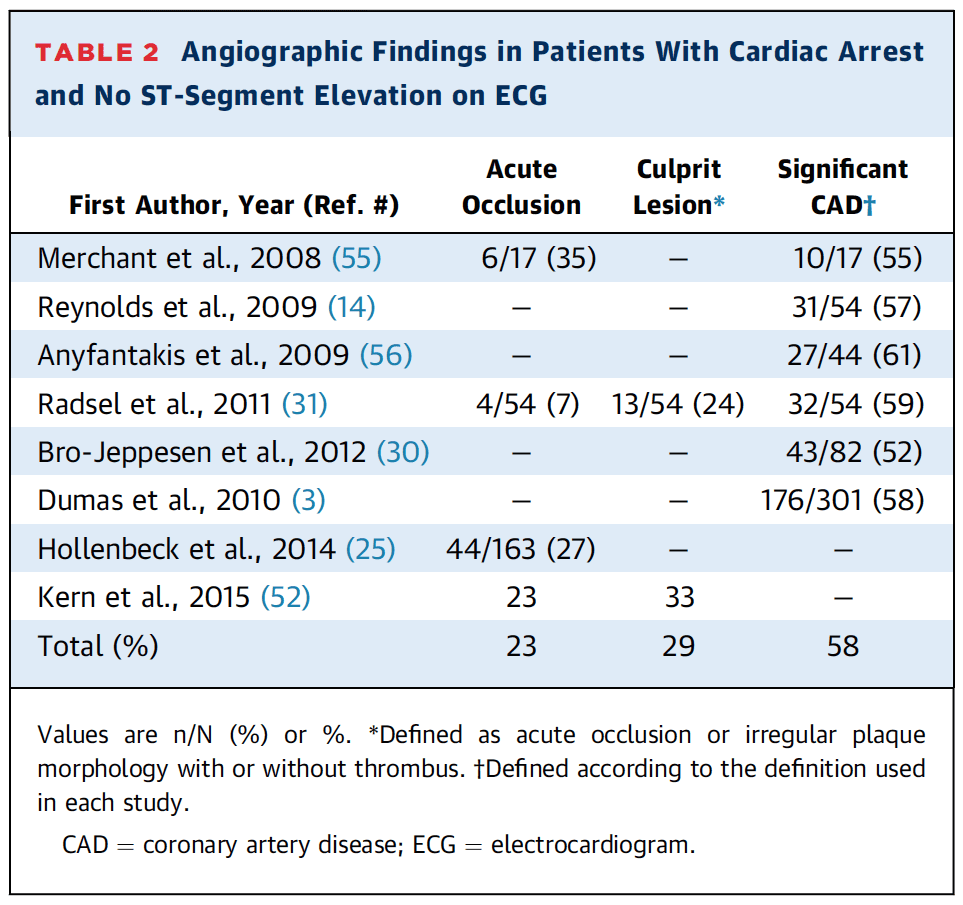
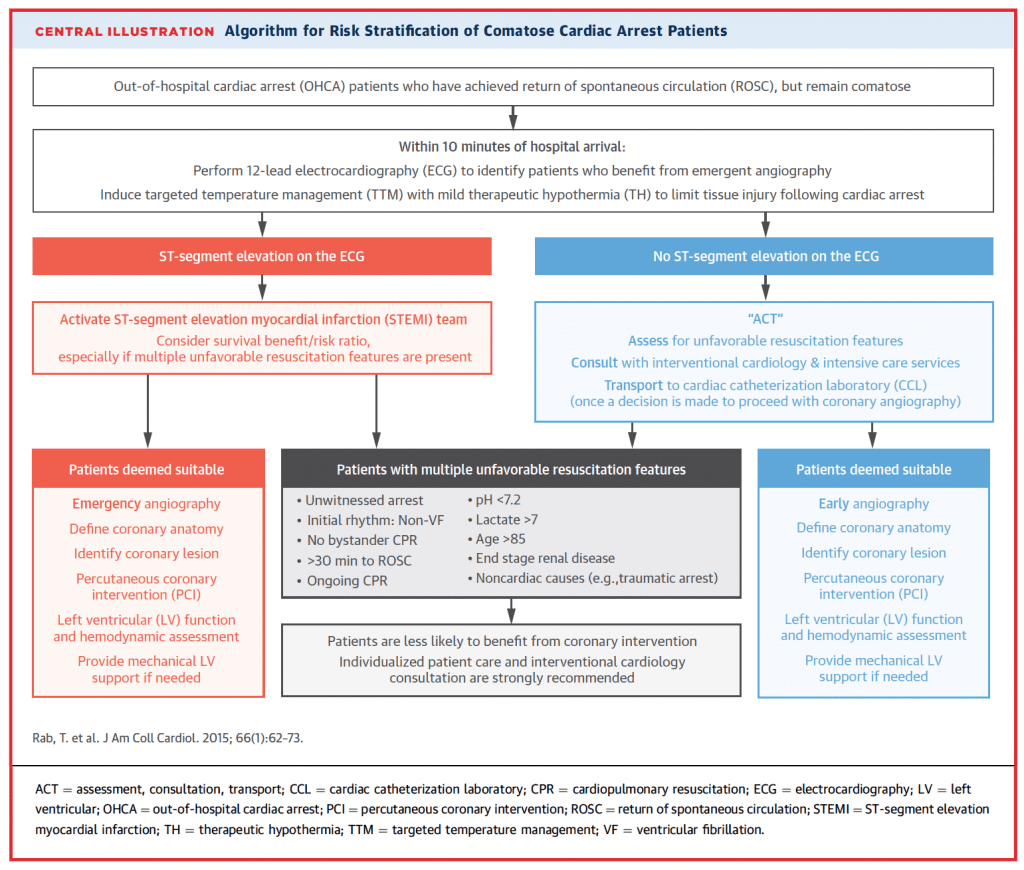
Pacientes post-paro con síndrome no STEMI [17]:
- La mayoría de los pacientes con ROSC después de un paro cardíaco no tienen elevación del segmento ST en el ECG posterior al paro. 1/4 de estos pacientes tendrá una oclusión coronaria aguda y casi el 60% tendrá lesiones obstructivas importantes.
-
Repolarización temprana benigna versus STEMI [18]:
- (1,196 x STE a 60 ms después del punto J en V3 en mm) + (0,059 x QTc computarizado) – (0,326 x amplitud de onda R en V4 en mm)
- Un valor >23,4 es bastante sensible y específico para la oclusión de la DA
- Calculadora para esto AQUÍ
Referencias:
- Morrison J.J. et al. Estudio sobre la aplicación militar del ácido tranexámico en la reanimación de emergencia por traumatismos (MATTERs). Arch Surg 2012; 147(2): 113 – 9. PMID: 22oo6852
- Morrison J.J. et al. Asociación del crioprecipitado y el ácido tranexámico con una mejor supervivencia después de una lesión en tiempos de guerra: hallazgos del estudio MATTERs II. JAMA Surg 2013; 148(3): 218 – 25. PMID: 23670117
- Colaboradores del ensayo CRASH-2. Efectos del ácido tranexámico sobre la muerte, los eventos vasculares oclusivos y la transfusión de sangre en pacientes traumatizados con hemorragia significativa (CRASH-2): un ensayo aleatorizado controlado con placebo. Lanceta 2010; 376(9734): 23 – 32. PMID: 20554319
- Padre JC et al. Tomografía computarizada inmediata de todo el cuerpo versus imágenes convencionales y tomografía computarizada selectiva en pacientes con traumatismo grave (REACT-2): un ensayo controlado aleatorio. Lanceta 2016; 388(10045): 673 – 83. PMID: 27371185
- Rodríguez RM et al. Derivación y validación de dos instrumentos de decisión para la TC de tórax selectiva en traumatismos cerrados: un estudio observacional prospectivo multicéntrico (NEXUS Chest CT). PLoS Med 2015; 12(10). PMCID: PMC 4595216
- Holcomb JB y cols. Transfusión de plasma, plaquetas y glóbulos rojos en una proporción de 1:1:1 frente a 1:1:2 y mortalidad en pacientes con traumatismos graves: ensayo clínico aleatorizado PROPPR. JAMA 2015; 313 (5): 471 – 82. PMID: 25647203
- Anderson CS y cols. Disminución rápida de la presión arterial en pacientes con hemorragia intracerebral aguda. NEJM 2013; 368(25): 2355 – 65. PMID: 23713578
- Qureshi Al et al. Disminución intensiva de la presión arterial en pacientes con hemorragia cerebral aguda. NEJM 2016; 375 (11): 1033 – 43. PMID: 27276234
- Baharoglu MI et al. Transfusión de plaquetas versus tarjeta estándar después de un accidente cerebrovascular agudo debido a una hemorragia cerebral espontánea asociada con la terapia antiplaquetaria (PATCH): un ensayo de fase 3, aleatorizado y abierto. Lanceta 2016; 387(10038): 2605 – 13. PMID: 27178479
- Kim JW et al. Videolaringoscopia versus laringoscopia directa: ¿cuál se debe elegir para la intubación endotraqueal durante la reanimación cardiopulmonar? Un estudio prospectivo, aleatorizado y controlado de intubadores experimentados. Reanimación 2016; 105: 196 – 202. PMID: 27095126
- Kudenchuk PJ et al. Amiodarona, lidocaína o placebo en paro cardíaco extrahospitalario. NEJM 2016; 374(18): 1711 – 22. PMID: 27043165
- Merrill y cols. El examen neurológico temprano no es confiable para el pronóstico en pacientes posparo cardíaco que se someten a hipotermia terapéutica. Am J Emerg Med 2016; 34(6): 975 – 9. PMID: 26994681
- Cantante M et al. Las definiciones del tercer consenso internacional para sepsis y shock séptico (Sepsis-3). JAMA 2016; 315(8): 801 – 10. PMID: 26903338
- Churpek MM et al. qSOFA, SIRS y Socres de alerta temprana para detectar deterioro clínico en pacientes infectados fuera de la UCI. Am J Respire Cirt Care Med 2016. [ePub antes de la impresión] PMID: 27649072
- Smith SW et al. Diagnóstico del infarto de miocardio con elevación del ST en presencia de bloqueo de rama izquierda con la relación entre elevación del ST y onda S en una regla de Sgarbossa modificada. Ann EmergMed 2012; 60(6): 766 – 76. PMID: 22939607
- Meyers HP et al. Validación de los criterios de Sgarbossa modificados para la oclusión coronaria aguda en el contexto de bloqueo de rama izquierda: un estudio retrospectivo de casos y controles. ACJ 2015; 170(6): 1255 – 64. PMID: 26678648
- Rab T et al. Paro cardíaco: un algoritmo de tratamiento para procedimientos cardíacos invasivos emergentes en el paciente comatoso reanimado. J Am Coll Cardiol 2015; 66(1): 62 – 73. PMID: 26139060
- Smith SW et al. Diferenciación electrocardiográfica de la repolarización temprana del infarto de miocardio con elevación sutil del segmento ST anterior. Ann EmergMed 2012; 60(1): 45 – 56. PMID: 22520989
Publicación revisada por pares por: Anand Swaminathan (Twitter: @EMSwami )
La publicación Conferencia del Colegio Estadounidense de Médicos de Emergencia (ACEP) 2016 apareció por primera vez en REBEL EM - Blog de medicina de emergencia .
