#rsi #icu #intubation
#emergencymedicine #pediatrics #medicaleducation #nursing #respiratorytherapist #paramedic # anesthesia
 | ||
| Secuencia de Intubación Rápida | . Proceso de las 9P. |
 |
| Secuencia de Intubación Rápida Pediátrica |
Dr. Ramon REYES, MD
Actualización octubre 2022
TRIAJE
Es oficial, PHTLS y ATLS asumen este algoritmo de Triage Prehospitalario simplificado con solo dos colores, Amarillo (no grave) Rojo Grave, Negro (nada que hacer) Verde que se siente y tome agua en lo que trabajamos con los que nos necesitan... Traduccion Dr. Ramon Reyes, MD jijij TRAUMA SYSTEMS National Guidelines for the Field Triage of Injured Patients by American College of Surgeons ACS. 2021 ir al enlace para obtener el documento completo
Urnas de votación para proteger a los sanitarios mientras intuban a los pacientes El uso de urnas para proteger a los sanitarios es una medida excepcional que ya se usan en otros hospitales como el Clínico de Valladolid.
#DrRamonReyesMD
'Secuencia de Intubación en Reanimacion' vs Secuencia de Intubación Rapida by EMSWORLD http://emssolutionsint.blogspot.com/2013/10/secuencia-de-intubacion-rapida.html
Guía provisional para proveedores del servicio de salud de pacientes conocidos o sospechosos de COVID-19
Reanimación Cardiopulmonar y Cuidados Cardiovascular
Traducción: Dres. Elaine Núñez y Cesar J Herrera
Esta información está destinada a ayudar a los proveedores de atención médica a reducir el riesgo de SARS-CoV-2 (el causante de la transmisión de COVID-19), con respecto a la atención de reanimación. Esta información está fundamentada según las recomendaciones del Centro de Control de Enfermedades (CDC) (Marzo 11, 2020).
Cuando atienda a pacientes con COVID-19 conocido o sospechado:
1)Use las precauciones estándar y las basadas en la transmisión durante el cuidado de pacientes con sospecha o confirmado de COVID-19:
A-Procedimientos generadores de aerosoles o gotas de salivas (por ejemplo, Reanimación cardiopulmonar o RCP, intubación endotraqueal, ventilación no invasiva) exponen a los proveedores a un mayor riesgo de transmisión de enfermedades. Estos procedimientos deben realizarse en salas de aislamiento de infecciones transmitidas por el aire. El personal debe utilizar protección respiratoria y limitarse el número de proveedores presentes a los esenciales para la atención y apoyo durante el procedimiento.
B-Los pacientes con COVID-19 conocido o sospechado deben ser atendidos en una habitación individual con la puerta cerrada.
C-Higiene de manos.
D-Equipo de protección personal:
*Protección respiratoria: Utilice un respirador o una mascarilla antes de ingresar a la habitación del paciente o al área de atención. Se deben utilizar mascarilla N95 o respiradores que ofrecen un mayor nivel de protección en lugar de una mascarilla facial.
*Protección para los ojos.
*Guantes.
*Batas: Si hay escasez de batas, se deben priorizar para los procedimientos de generación de aerosoles donde se anticipa riesgo de salpicaduras, y para las actividades de atención al paciente de alto contacto que brindan oportunidad para la transferencia de patógenos a las manos y la ropa de los proveedores.
2)Consideraciones adicionales para procedimientos generadores de aerosoles (según la Federación mundial de Sociedades de anestesiología, marzo 13, 2020):
*Si se necesita intubación, use la de secuencia rápida con el equipo de protección personal apropiado.
*Si es posible, evite los procedimientos que generan aerosoles (por ejemplo, dispositivo bolsa mascarilla, nebulizadores, ventilación no invasiva a presión positiva).
3)Considere proceder directamente a la intubación endotraqueal en pacientes con insuficiencia respiratoria aguda. El uso de oxigenación nasal de alto flujo y mascarilla CPAP o BiPAP deben evitarse debido a un mayor riesgo de generación de aerosoles.
Guía para personal de urgencias, paramédicos y otros socorristas
1)Las operadoras de salas de urgencias deben interrogar a las personas que llaman y determinar la posibilidad de que puedan tener signos o síntomas y factores de riesgo para COVID-19. No deben retrasarse las orientaciones en caso de sintomatología severa como paro cardiorrespiratorio inminente.
2)Cuando se sospecha COVID-19 en un paciente que necesita transporte, los proveedores del sistema de emergencia (911) y el centro de salud deben ser notificados con anticipación de que pueden estar atendiendo, transportando o que van a recibir un paciente que puede tener infección por COVID-19.
3)Las prácticas clínicas del personal de emergencia deben basarse en las recomendaciones clínicas sobre COVID-19 más actualizadas y con modificaciones que pueden incluir:
A-Si el sistema de emergencia (911) informa que se sospecha que el paciente tiene COVID-19, los médicos de Urgencias deben seguir las precauciones estándares, incluido el uso de protección para los ojos, y usar equipo de protección apropiado antes de entrar en la sala. Este equipo de protección personal incluye:
-Protección respiratoria: Mascarilla N95 o respirador de nivel superior (ofrecen un mayor nivel de protección cuando se realiza un procedimiento de generación de aerosoles).
-Protección para los ojos (es decir, gafas o careta desechable que cubre completamente el frente y los lados de la cara)
-Guantes desechables para el examen del paciente.
-Batas: si hay escasez, se deben priorizar para los procedimientos de generación de aerosoles, para actividades donde se producen salpicaduras y aerosoles y aquellas de contacto cercano que brindan oportunidades para la transferencia de patógenos a las manos y la ropa del personal.
B-Si el sistema de emergencia (911) no ha proporcionado información sobre el potencial COVID-19, el personal debe tomar las precauciones adecuadas al responder a cualquier paciente con signos o síntomas de una infección respiratoria. La evaluación inicial debe comenzar desde una distancia de al menos 6 pies del paciente, si es posible. El contacto debe ser minimizado en la medida de lo posible hasta que se le ponga una mascarilla facial.
C-Si no se sospecha COVID-19, los médicos de emergencia deben seguir el procedimiento estándar y usar el equipo de protección personal apropiado para evaluar a un paciente con una posible infección respiratoria.
D-El paciente debe usar una mascarilla facial para controlar la fuente. Si tiene oxígeno por cánula, debe usar una mascarilla sobre esta. Alternativamente, una máscara de oxígeno puede ser utilizada si está clínicamente indicado.
E-Durante el transporte, limite el número de proveedores en el compartimento del paciente a solo personal esencial para minimizar posibles exposiciones.
4)Procedimientos generadores de aerosoles (por ejemplo, RCP, intubación endotraqueal, ventilación no invasiva), exponen a los proveedores a un mayor riesgo de transmisión de la enfermedad por lo que se requiere precauciones adicionales:
A-Los ventiladores mecánicos y otros equipos de ventilación deben estar equipados con filtración para aire expirado.
B-Los encargados de emergencias deben consultar al fabricante de su equipo de ventilación para confirmar la capacidad de filtración adecuada y el efecto de la filtración en la ventilación con presión positiva.
C-Si es posible, las puertas traseras del vehículo de transporte deben abrirse y el sistema de aislamiento debe activarse durante los procedimientos de generación de aerosol. Esto debe hacerse lejos de tráfico peatonal.
5)Consideraciones especiales para el transporte de pacientes que pueden tener COVID-19:
A-El personal clínico paramédico debe notificar al centro de atención receptor si el paciente ha tenido exposición, antecedentes, o signos y síntomas sugestivos de COVID-19, a fin de tomar las precauciones de control antes de su llegada.
B-Mantener al paciente separado de otras personas tanto como sea posible. Los familiares y otros contactos con posible COVID-19 no deben viajar en el vehículo de transporte; si lo hacen, deben usar una mascarilla. Aísle al conductor de la ambulancia del compartimiento del paciente y mantenga las puertas y ventanas bien cerradas.
C-Si se utiliza un vehículo sin un compartimento del conductor y ventilación aislados, se deben abrir las ventanas de aire externas en el área del conductor y encender la ventilación de escape trasero al ajuste más alto, lo cual crea un gradiente de presión negativa en el área del paciente.
SECUENCIA DE INTUBACIÓN RÁPIDA EN PEDIATRÍA
INTRODUCCIÓN
La intubación de secuencia rápida (SIR) describe un proceso secuencial de preparación, sedación y parálisis para facilitar con seguridad la intubación traqueal emergente.
En urgencias pediátricas la SIR es generalmente el método de intubación preferido para los pacientes que tienen diferentes niveles de conciencia y se presume que tienen un estómago lleno.
El éxito del procedimiento depende de los siguientes puntos:
- La sedación y parálisis eliminan los reflejos de las vías respiratorias de protección y la respiración espontánea. Por lo tanto debe anticiparse las probables fallas en la ventilación del paciente y contar con el material y profesionales adecuados para la correcta asistencia de la vía aérea.
- La elección de agentes farmacológicos para la sedación y parálisis se determina con base en las características clínicas que afectan a la respuesta del paciente al medicamento, como hipotensión condiciones o preexistentes.
- Es necesario un enfoque simple y sistemático para la preparación y ejecución del procedimiento para llevarlo a cabo de forma rápida y segura.
CONSIDERACIONES GENERALES
La secuencia de pasos en secuencia rápida de intubación pediátrica son
- Pre-oxigenación
- Preparación
- Administración de medicamentos de premedicación (por ejemplo, atropina o lidocaína ), sedación
- Parálisis
- Protección de la vía aérea
- Posicionamiento
- Colocación del tubo endotraqueal
- Confirmación
- Gestión postintubación
DESCRIPCIÓN DEL PROCEDIMIENTO
El objetivo de la intubación de secuencia rápida (SIR) es intubar rápida de forma segura a los pacientes utilizando sedación y parálisis. En la mayoría de situaciones, SIR, a partir de la decisión de intubar a la intubación con éxito, se lleva a cabo en menos de 10 minutos.
PASOS DE LA SRI
PRE-OXIGENACION.- Preoxigenación establece un reservorio de oxígeno dentro de los pulmones, así como un exceso de oxígeno para todo el cuerpo. El paciente puede tolerar varios minutos de apnea sin desaturación de oxígeno, lo que permite la intubación para realizar de forma segura sin la ventilación con bolsa-mascarilla.
La preoxigenación es particularmente importante para los lactantes y los niños. En comparación con los adultos, estos pacientes jóvenes tienen una mayor tasa de consumo de oxígeno, con una menor capacidad residual funcional y volumen alveolar. En consecuencia, la desaturación de oxígeno se produce mucho más rápidamente.
Para un niño que respira espontáneamente, la preoxigenación adecuada generalmente se puede lograr usando una máscara con válvula de no reinhalación por un mínimo de tres minutos. Desde un punto de vista práctico, se debe administrar oxígeno a la mayor concentración disponible tan pronto como se está considerando SIR.
Muchos niños que requieren intubación presentan hipoxemia por insuficiencia respiratoria, o tienen reserva respiratoria insuficiente para lograr una preoxigenación adecuada con respiración espontánea. Además, algunos pueden presentar apneas intermitentes o presentar apnea con la administración del sedante, antes de recibir el agente paralizante. En este estado la asistencia con ventilación con bolsa-mascarilla con pequeños volúmenes corrientes (mientras se mantiene la presión sobre el cricoides) debe ser realizada por varios minutos para lograr preoxigenación adecuada. La evidencia limitada sugiere que la presión cricoides durante la ventilación con bolsa-mascarilla es eficaz para prevenir la insuflación gástrica, reduciendo el riesgo de regurgitación y aspiración.
PREPARACIÓN.- En la fase de preparación de la intubación de secuencia rápida (SIR), un plan de tratamiento para la intubación en base a la situación clínica del paciente debe desarrollarse rápidamente.
Una rápida revisión de los aspectos clave de la historia del niño, así como un examen físico especializado ayuda a identificar las condiciones que afectan a las decisiones óptimas de medicamentos para el tratamiento previo, sedación, parálisis y gestión postintubación, así como un plan de contingencia en caso de un fallado la intubación. Además, el equipo para el seguimiento y la gestión de la vía aérea se debe ensamblar y verificar su funcionamiento.
Evaluación: una revisión rápida de los aspectos clave de la historia del niño, así como un examen físico específico debe identificar las siguientes condiciones:
- Condiciones clínicas preexistentes que puedan ser afectados adversamente por los medicamentos o la manipulación de las vías respiratorias (enfermedad particularmente neuromuscular, alteraciones cardiovasculares, aumento de la presión intracraneal, o broncoespasmo)
- Las características clínicas que pueden hacer que la laringoscopia y/o intubación traqueal sea difícil
- Condiciones que pueden interferir con la ventilación con bolsa-mascarilla
Historia: la siguiente información histórica es útil para la selección de medicamentos para la SIR, así como anticipar posibles dificultades con las vías respiratorias o ventilación.
- Alergias a medicamentos
- Historia o preocupación por enfermedad neuromuscular y/o insuficiencia renal. La succinilcolina puede causar un aumento clínicamente significativo del potasio sérico en pacientes con enfermedad neuromuscular.
- La historia familiar sugerente de hipertermia maligna con anestésicos. El uso de la succinilcolina está absolutamente contraindicado en pacientes que han tenido o tienen antecedentes familiares de hipertermia maligna.
- Intubaciones o eventos anestésicos previos: intubación difícil en el pasado o una respuesta adversa a la anestesia deben ser considerados en el desarrollo de un plan de tratamiento de la intubación por secuencia rápida.
- Historia del asma: la laringoscopia puede precipitar broncoespasmo en niños con asma. Además, los pacientes con broncoespasmo pueden ser difíciles de ventilar.
- La respiración ruidosa o los ronquidos, sobre todo en el sueño, sugiere algún grado de obstrucción de la vía aérea superior anatómica (como las amígdalas o lengua) que pueden interferir con la laringoscopia o bolsa-mascarilla de ventilación.
El examen físico: la evidencia de las siguientes condiciones influirá en la elección de los medicamentos para el tratamiento previo, la inducción y la parálisis:
- Compromiso cardiovascular, como la taquicardia inexplicable, mala perfusión periférica, o hipotensión.
- Aumento de la presión intracraneal, incluyendo estado mental alterado o signos neurológicos focales
- Broncoespasmo
- Cualquier condición que podría dar lugar a hiperpotasemia, como una lesión por aplastamiento aguda o insuficiencia renal
- Los problemas con la ventilación con bolsa-mascarilla efectiva o difícil laringoscopia y la intubación pueden ocurrir en niños con ciertas características físicas.
- La ronquera, estridor, babeo, o una posición vertical de confort indica la presencia de obstrucción de la vía aérea superior.
- Un niño con un prominente cabeza occipital o deforme puede ser difícil de posicionar de forma óptima para la ventilación con bolsa-mascarilla o laringoscopia.
- Las anomalías faciales, incluyendo quemaduras u otros traumatismos, pueden hacer que sea difícil obtener un sello adecuado para la ventilación con bolsa-mascarilla.
- La boca pequeña, paladar anormal, lengua grande, o una pequeña mandíbula todo sugiere que la laringoscopia será difícil a causa de la disminución de espacio dentro de la cavidad oral y la mandíbula.
- Pacientes con cuello corto o pobre movilidad del cuello (anomalía congénita, inmovilización de la columna cervical) pueden interferir con el posicionamiento de la cabeza y el cuello.
Plan de tratamiento intubación: además de la elección de medicamentos, un plan de tratamiento de intubación debe incluir lo siguiente:
- Los medicamentos para el tratamiento previo, sedación, parálisis y gestión postintubación deben elaborarse en base al peso.
- Un plan de contingencia para la intubación fallida deberán delimitar cuando se prevé una vía aérea difícil.
- Los roles deben estar claramente asignadas a cada profesional de la salud, incluyendo un asistente del intubador y alguien para aplicar presión sobre el cricoides.
Equipos y monitoreo: el equipo y supervisión que son necesarios para los niños que reciben SIR son los mismos que para cualquier paciente que requiera manejo de vía aérea avanzada.
PRETRATAMIENTO.- La manipulación de la vía aérea con un laringoscopio y tubo endotraqueal produce respuestas fisiológicas predecibles (aumento o disminución de la frecuencia cardiaca, aumento de la presión intracraneal, aumento de la presión arterial sistémica, y aumento de la resistencia de las vías respiratorias). El tratamiento previo con agentes que atenúen estas respuestas puede ser beneficioso para las condiciones, tales como lesión cerebral o las vías respiratorias reactivas.
Los medicamentos que generalmente se consideran para el pretratamiento incluyen atropina, lidocaína, opiáceos y relajantes musculares para defasciculacion.
Atropina: los niños, especialmente los niños pequeños, pueden tener una respuesta vagal pronunciada (por ejemplo, bradicardia con mala perfusión) a la laringoscopia. Además, bradicardia y asistolia se han reportado en niños que reciben succinilcolina. Por lo tanto sugerimos el uso de atropina con SIR para todos los niños menores de un año, para aquellos de menos de cinco años que reciben succinilcolina, y para los niños mayores de cinco años que requieren una segunda dosis de succinilcolina.
La dosis de atropina para el tratamiento previo en SIR es 0,02 mg/kg (máximo 0,5 mg) IV. Con base en la evidencia observacional limitado, una dosis mínima de 0,1 mg se ha sugerido para evitar la bradicardia paradójica. Sin embargo, este efecto es más evidente en los niños en edad escolar y es normalmente leve. Por otro lado, en los recién nacidos que pesen menos de 5 kg, esta dosis mínima puede conducir a la toxicidad anticolinérgica y algunos expertos aconsejar una dosis basada en peso, como antes sin una dosis mínima. Nuestro enfoque es evitar darle una dosis mínima de menos de 0,1 mg.
La evidencia que apoya la eficacia de atropina para prevenir la bradicardia es limitada.
La atropina es también un anti-sialagogo. Sin embargo, este efecto no es inmediato, lo que limita su utilidad para esta indicación en el SIR.
La atropina puede amortiguar la capacidad de evaluar el estado cardiovascular y neurológico del paciente:
- El efecto de la atropina sobre la frecuencia cardíaca puede persistir durante varias horas y evitar que respuesta bradicárdica a la hipoxemia.
- La atropina dilata las pupilas, lo que interfiere con la respuesta pupilar a la luz como un medio para evaluar un cambio en el estado neurológico una vez que se paralizó el paciente.
Lidocaína.- el uso de lidocaína es opcional para el SIR en los niños que presentan hipertensión intracraneal para disminuir cualquier incremento adicional de la PIC asociado a la laringoscopia e intubación. Este beneficio puede estar relacionado con la supresión de la tos y reflejo nauseoso, así como a los efectos sobre la perfusión cerebral.
La dosis de lidocaína para el tratamiento previo en el SIR es de 1 – 1.5 mg/kg IV.
Opioides. – el tratamiento previo con opioides en general no se recomiendan para los niños. Los niños que reciben sedantes confiables, tales como tiopental o etomidato se vuelven rápidamente inconscientes. Además, las reacciones adversas, especialmente hipotensión o depresión respiratoria, pueden ocurrir cuando se utilizan opioides en combinación con otros medicamentos sedantes. La analgesia con opioides debe proporcionarse como parte de la atención postintubación.
Agentes desfasciculantes.- por ejemplo, rocuronio o vecuronio en una décima parte de la dosis paralizante, no se recomiendan para niños que reciben succinilcolina.
SEDACION Y PARALISIS.- los dos medicamentos esenciales utilizados en secuencia rápida de intubación (SIR) son un sedante y un paralítico. El agente sedante siempre debe administrarse en primer lugar, seguido rápidamente por un paralítico, una vez que el niño pierde el conocimiento.
Elección del agente.- no existe ningún sedante ideal para cada situación SIR. Sugerimos el uso de etomidato o tiopental para el paciente sin complicaciones someterse SIR.
Sugerimos los siguientes agentes basados en la presencia de características clínicas específicas:
- Hipotensión: etomidato o, en pacientes que no presentan reservas de catecolaminas agotadas o en el shock séptico, la ketamina.
- Aumento de la PIC: etomidato, tiopental o en pacientes que están hemodinámicamente estables, propofol.
- Hipotensión con lesión intracraneal: etomidato o midazolam 0.2 mg kg dosis.
- Estado asmático: ketamina o etomidato.
- Estado epiléptico: tiopental o midazolam; etomidato.
Agentes sedantes y de inducción.- El sedante ideal para SIR induce rápida pérdida del conocimiento y tiene una corta duración de acción, con efectos secundarios mínimos. La presencia de los siguientes factores deben ser considerados al momento de elegir un sedante:
- Inestabilidad cardiovascular
- Anormalidades neurológicas (convulsiones, aumento de la presión intracraneal)
- Broncoespasmo o antecedentes de asma
Etomidato.- El etomidato es sedante de acción ultracorta, derivado de imidazol que produce sedación fiable y de inducción para SIR sin causar compromiso hemodinámico significativo.
La dosis de etomidato utilizado en SIR es 0,3 mg / kg IV.
El etomidato disminuye de forma fiable de la presión intracraneal (ICP) y la tasa metabólica cerebral, lo que sugiere que tiene un efecto neuroprotector. El etomidato también tiene un efecto protector similar al tiopental para la actividad convulsiva generalizada. Sin embargo, puede disminuir el umbral convulsivo en pacientes con trastornos convulsivos focales y debe ser utilizado con precaución en esta situación.
Las mioclonías han sido reportadas como un efecto adverso asociado con etomidato. Es generalmente no interfiere con la intubación cuando se utilizan también agentes paralíticos.
El etomidato inhibe la 11-B-hidroxilasa, una enzima importante en la producción de esteroide adrenal. La supresión adrenocortical transitoria después de una sola dosis de etomidato se ha demostrado en adultos en numerosos ensayos aleatorios pequeños. Esta observación puede no ser clínicamente significativa en pacientes con insuficiencia suprarrenal normal.
Se sugiere el siguiente enfoque en niños con shock séptico:
Etomidato no debe utilizarse de forma rutinaria en niños con shock séptico. Si se utiliza el etomidato, sugerimos que, si el paciente tiene choque séptico refractario a fluidos y vasopresores, una sola dosis de corticoesteroides, como hidrocortisona (1 a 2 mg / kg) o dexametasona (0,1 mg/kg) debe ser administrada.
El etomidato no debe utilizarse como una infusión o en dosis en bolo repetidas para el mantenimiento de la sedación después de la intubación.
Ketamina, si está disponible y no contraindicado, es preferible para sedar a un niño en estado de shock séptico antes de la intubación de secuencia rápida.
Tiopental.- el tiopental es un barbitúrico de acción corta con un inicio rápido de acción que se ha utilizado ampliamente para la sedación y la inducción en SIR. Se pueden obtener mejores condiciones de intubación que con el etomidato. Sin embargo, el tiopental provoca vasodilatación y depresión miocárdica, resultando en una disminución de la presión arterial sistólica. Por lo tanto, no se debe utilizar en pacientes con inestabilidad cardiovascular.
Mientras se mantiene la presión de perfusión cerebral, el tiopental proporciona neuroprotección través de la reducción en el consumo de oxígeno y el flujo sanguíneo cerebral. También tiene propiedades anticonvulsivantes, por lo que es un sedante preferido para pacientes con lesiones neurológicas que están hemodinámicamente estable.
Por último, el tiopental provoca la liberación de histamina que pueden contribuir a una disminución de la presión arterial sistólica y ser clínicamente significativa en pacientes con vías aéreas reactivas.
La dosis de tiopental utilizado en SIR es de 3 a 5 mg / kg IV.
Ketamina.- es un anestésico disociativo que se deriva de la fenciclidina. Produce una sedación rápida, amnesia, analgesia y preservando al mismo tiempo los reflejos protectores de las vías respiratorias.
La ketamina provoca la liberación de catecolaminas, aumentando así la frecuencia cardíaca y la presión arterial en pacientes que no presentan agotamiento de catecolaminas. Por tanto, es útil en pacientes que están hemodinámicamente inestables.
La liberación de catecolaminas asociada con ketamina también da lugar a broncodilatación. Por tanto, es útil para SIR en pacientes con broncoespasmo.
La evidencia sugiere que la ketamina eleva la presión intracraneal y es, por tanto, perjudicial para los pacientes con TCE con hipertensión intracraneal. Por otro lado, la ketamina tiene propiedades anticonvulsivantes y puede beneficiar a pacientes con lesión neurológica mediante el aumento de la perfusión cerebral, particularmente aquellos con hipotensión arterial. La dosis de ketamina utilizado en SIR es de 1 a 2 mg/kg IV.
Propofol.- es un barbitúrico sedante-hipnótico altamente soluble en lípidos que produce anestesia general. El inicio del efecto es extremadamente rápido, con corta duración de acción.
Sin embargo, las siguientes características limitan su utilidad para el SIR para los pacientes que están hemodinámicamente inestable:
La vasodilatación y depresión miocárdica son aún más pronunciadas con propofol que con tiopental.
El efecto neuroprotector de propofol puede ser compensado por una disminución en la presión de perfusión cerebral como resultado de la presión arterial disminuido.
Las formulaciones de propofol contienen lecitina de huevo, fosfolípidos de yema de huevo, y aceite de soja. En consecuencia, los niños con alergia al huevo y/o soja no deben recibir propofol, siempre que sea posible. La dosis de propofol utilizado en SIR es 1,5 a 3 mg / kg IV.
Midazolam.- es una benzodiazepina de acción rápida con propiedades amnésicas y anticonvulsivas potentes, así como una corta duración de acción.
Tiempo de efecto clínico es más largo para midazolam que para cualquiera de los otros agentes sedantes.
El midazolam también causa depresión respiratoria. Como resultado, los pacientes pueden desarrollar apnea antes de que hayan recibido un agente paralizante, la disminución de la eficacia de preoxigenación antes de la intubación.
El midazolam tiene un efecto depresor del miocardio y produce una reducción relacionada con la dosis de la resistencia vascular sistémica. No debe ser utilizado en pacientes hemodinámicamente comprometidos.
La dosis de midazolam utilizada para SIR es 0,3 mg / kg IV. Esto es significativamente mayor que la dosis normalmente utilizada para la sedación de procedimiento.
PARÁLISIS NEUROMUSCULAR.- los agentes paralíticos proporcionan relajación muscular completa, lo que facilita la intubación traqueal rápida. No proporcionan sedación, analgesia, o amnesia. Como resultado, un agente sedante también debe ser utilizado tanto para SIR y cuando la parálisis se mantiene después de la intubación.
Succinilcolina.- se ha utilizado ampliamente para el SIR. Es un agente despolarizante que imita el efecto de la acetilcolina en el receptor colinérgico nicotínico, provocando la despolarización continua de la membrana muscular. Esto inhibe la repolarización, lo que resulta en la parálisis.
Muchos médicos consideran la succinilcolina el paralítico ideal para el SIR. Esto es principalmente debido a su rápida aparición del efecto (30 a 60 segundos, IV) y corta duración de acción (cuatro a seis minutos, IV).
Hay varios efectos adversos graves que deben ser considerados con el fin de utilizar succinilcolina segura. Estos incluyen los siguientes:
La bradicardia tras la administración de succinilcolina es más frecuente en los niños. Los riesgos de la bradicardia y, a veces, la asistolia son más significativos cuando se administran dosis repetidas de succinilcolina. Para evitar estas complicaciones, la mayoría de los expertos recomiendan el pretratamiento con atropina para los niños menores de cinco años de edad y para todos los pacientes cuando se requiere una segunda dosis. Las dosis repetidas de succinilcolina deben evitarse siempre que sea posible.
En ciertos entornos clínicos, la hiperpotasemia puede ocurrir después de la administración de succinilcolina:
- En las condiciones que dan lugar a la regulación positiva de los receptores de acetilcolina del músculo esquelético (como las lesiones de la neurona motora, lesión muscular, desuso muscular, o la atrofia muscular), exagerada salida de potasio del músculo se produce después de la despolarización, lo que resulta en un aumento del potasio sérico que pone en riesgo la vida.
- En pacientes con miopatías, tales como la distrofia Duchenne o de Becker, la succinilcolina interactúa con la membrana muscular inestable, provocando rabdomiolisis y un rápido aumento en el plasma de potasio.
- La hipertermia maligna puede ser desencadenada por la succinilcolina.
- Se han documentado casos de elevación de la PIC y de la presión intraocular
Como resultado de estos efectos adversos, el uso de la succinilcolina está absolutamente contraindicado en las siguientes circunstancias:
- Miopatía crónica o denervación enfermedad neuromuscular
- 48 a 72 horas después de quemaduras, una lesión por aplastamiento, o un evento denervación aguda
- Historia de hipertermia maligna
- Hiperpotasemia preexistentes
- Las contraindicaciones relativas al uso de la succinilcolina incluyen:
- Aumento de la presión intracraneal y aumento de la presión intraocular.
- Deficiencia de colinesterasa.
La dosis de succinilcolina para bebés y niños pequeños es de 2 mg/ g IV, que es superior a la recomendada en adultos. Esto se debe a la succinilcolina se distribuye rápidamente en el agua extracelular, y los niños pequeños tienen un volumen relativo mayor de líquido extracelular. Para los niños mayores, de 1 a 1,5 mg / kg se recomienda.
Rocuronio.- El rocuronio es un agente paralizante no despolarizante que induce parálisis muscular por antagonismo competitivo en el receptor colinérgico nicotínico. Tiene un inicio rápido del efecto (30 a 60 segundos, IV), pero una duración de acción que es considerablemente más larga que la succinilcolina (30 a 40 minutos).
El rocuronio no tiene ninguno de los efectos adversos de la succinilcolina, por lo que es una alternativa segura y eficaz.
Sugerimos el uso de rocuronio, a una dosis de 1 mg/kg, como el agente paralizante para SIR cuando succinilcolina puede estar contraindicado.
Vecuronio.- es el agente despolarizante del que el rocuronio fue desarrollado. Como rocuronio, tiene un perfil de seguridad favorable. Sin embargo, para lograr el rápido un inicio de acción como rocuronio, se requieren dosis más altas de vecuronio (por ejemplo, 0,15 hasta 0,2 mg/kg), también prolonga la parálisis de una manera impredecible. El vecuronio debe utilizarse con extrema precaución en pacientes en los que la intubación endotraqueal se prevé que sea difícil.
Pancuronio.- es un agente bloqueador neuromuscular no despolarizante de acción más prolongada que se utiliza principalmente para mantener la parálisis después de SIR (duración del efecto de 120 a 150 minutos). Su inicio de acción más lento limita su uso en el SIR. Pancuronio también tiene un efecto pronunciado vagolítico que aumenta la frecuencia cardíaca, la presión arterial y el gasto cardíaco.
PROTECCIÓN Y POSICIONAMIENTO.- Protección durante intubación de secuencia rápida (SIR) se refiere a la protección de las vías respiratorias mediante la prevención de la regurgitación del contenido gástrico y aspiración. Esto se logra con la presión cricoides y evitando la ventilación con bolsa-mascarilla. Además, la protección de la columna cervical debe mantenerse cuando se sospecha una lesión.
Presión cricoidea: presión cricoides se utiliza a menudo en pediatría SIR para reducir la insuflación gástrica durante la ventilación con bolsa-mascarilla y para evitar la regurgitación pasiva del contenido gástrico. En esta técnica, conocida como la maniobra de Sellick, el pulgar y el dedo medio o se utiliza para aplicar presión sobre la parte anterior del cuello en el cartílago cricoides para comprimir el esófago entre el cartílago cricoides y la superficie anterior del cuerpo vertebral C6.
Cuando se utiliza, la presión sobre el cricoides se debe aplicar después de administrar el sedante, una vez que el niño pierde el conocimiento. Debe mantenerse hasta que se verifique la posición del tubo traqueal.
La presión cricoidea se ha considerado esencial para la protección de las vías respiratorias durante SIR. Sin embargo, la evidencia que apoya la efectividad de la técnica para la prevención de la regurgitación es limitada y contradictoria.
- Dificultad para ver la laringe durante la intubación
- Obstrucción de las vías respiratorias cuando se requiere ventilación
- El movimiento de la columna cervical en pacientes con fracturas inestables
- Lesión esofágica en pacientes que están vómitos activamente
A pesar de las pruebas contradictorias sobre la efectividad de la presión sobre el cricoides para la prevención de la regurgitación, la experiencia clínica sugiere que en la mayoría de situaciones, no es perjudicial y puede ser beneficioso. Por lo tanto se sugiere que la presión sobre el cricoides se utilizó inicialmente con el SIR. Sin embargo, la presión cricoides debe ser eliminada si la obstrucción de las vías respiratorias se produce cuando se requiere ventilación o si hay dificultades para ver la laringe.
Ventilación bolsa-mascarilla.- todo esfuerzo debe hacerse para evitar la ventilación con bolsa-mascarilla (VBM) durante SIR, debido al aumento del riesgo de vómitos y aspiración que puede ocurrir con la distensión gástrica consiguiente. Sin embargo, en pacientes que no pueden ser adecuadamente preoxigenados, la VBM con pequeños volúmenes tidal y la presión cricoides es preferible antes de la intubación de un paciente hipóxico.
POSICIONAMIENTO.- La correcta posición alinea la faringe, la tráquea, y los ejes orales. Para los niños con sospecha de lesiones de la columna cervical, el posicionamiento debe realizarse sin mover el cuello.Recién nacidos, lactantes y preescolares colocamos una almohadilla por debajo de los hombros para alinear los ejes. En escolares y adolescentes, la almohadilla se coloca debajo del occipital.
de Intubación Rápida Pediátrica
COLOCACIÓN, CONFIRMACIÓN.- El inicio de la parálisis general ocurre dentro de 30 a 60 segundos después de la administración de succinilcolina o rocuronio. Una vez que el niño se ha convertido en apnea, la relajación muscular puede ser confirmado mediante pruebas de la mandíbula para verifica la flacidez. La relajación es adecuada cuando la mandíbula se puede abrir fácilmente. Una vez que se confirmó la relajación muscular adecuada, laringoscopia se puede realizar con una cuidadosa atención a la técnica apropiada. Después de que el tubo traqueal se ha colocado y el estilete eliminado, se debe confirmar la colocación del tubo.
Gestión postintubación.- Después de la colocación y de la confirmación, el tubo traqueal se debe asegurarse de manera adecuada y una radiografía de tórax obtenida para documentar la colocación adecuada y evaluar el estado pulmonar.
La sedación y analgesia continua, ocasionalmente con parálisis, es esencial durante el tiempo que el paciente requiere soporte avanzado de la vía aérea.
Para los niños que están hemodinámicamente estables, la analgesia opioide con fentanil puede iniciarse.
Bibliografía
- Sagarin MJ, Chiang V, Sakles JC, et al. Rapid sequence intubation for pediatric emergency airway management. Pediatr Emerg Care 2002; 18:417.
- Fastle RK, Roback MG. Pediatric rapid sequence intubation: incidence of reflex bradycardia and effects of pretreatment with atropine. Pediatr Emerg Care 2004; 20:651.
- Kleinman ME, de Caen AR, Chameides L, et al. Pediatric basic and advanced life support: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Pediatrics 2010; 126:e1261.
- Zelicof-Paul A, Smith-Lockridge A, Schnadower D, et al. Controversies in rapid sequence intubation in children. Curr Opin Pediatr 2005; 17:355.
- Robinson N, Clancy M. In patients with head injury undergoing rapid sequence intubation, does pretreatment with intravenous lignocaine/lidocaine lead to an improved neurological outcome? A review of the literature. Emerg Med J 2001; 18:453.
- Ching KY, Baum CR. Newer agents for rapid sequence intubation: etomidate and rocuronium. Pediatr Emerg Care 2009; 25:200.
- Rapid Sequence Intubation. In: PALS Provider Manual, American Heart Association, 2002. p.359.
- Dewes. Agrawall MD. Rapid Sequence Intubation in children. Up to Date. September 2014.
Fuente: https://uci-pediatrica.com/2015/04/15/secuencia-de-intubacion-rapida-en-pediatria/
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
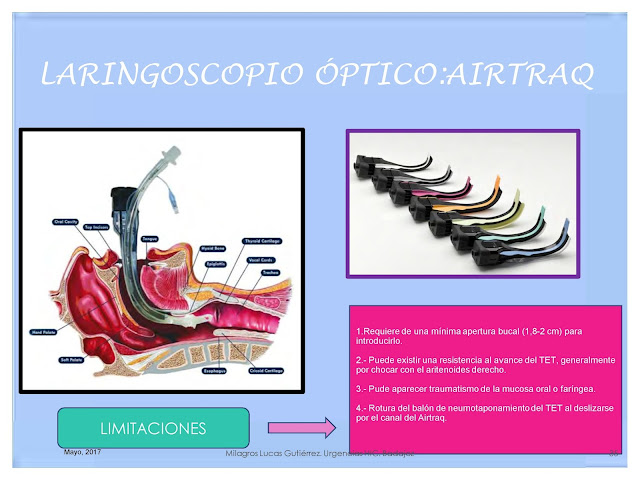 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubación Rápida Pediátrica SRI |
 |
| Secuencia de Intubacion Rapida Presentacion |
 |
| Secuencia de Intubacion Rapida Presentacion |
 |
| Secuencia de Intubación Rápida Presentación |

COMPARTIR: Mas 400 MANUALES Y LIBROS EN PDF GRATIS, sin trucos para descargar...
https://www.facebook.com/pg/DrRamonReyesMD/photos/?tab=album&album_id=620883388254594

COMPARTIR: Mas 400 MANUALES Y LIBROS EN PDF GRATIS, sin trucos para descargar...
https://www.facebook.com/pg/DrRamonReyesMD/photos/?tab=album&album_id=620883388254594
AED Automatic External Defibrillator . UN compacto, economico y seguro https://emssolutionsint.blogspot.com/2019/08/aed-automatic-external-defibrillator-un.html
DESCARGA MANUAL PDF en Español
Dr Ramon REYES, MD,
Por favor compartir nuestras REDES SOCIALES @DrRamonReyesMD, así podremos llegar a mas personas y estos se beneficiarán de la disponibilidad de estos documentos, pdf, e-book, gratuitos y legales..
Grupo Biblioteca/PDFs gratis en Facebook
https://www.facebook.com/groups/PDFgratisMedicina #DrRamonReyesMD
Facebook
https://www.facebook.com/DrRamonReyesMD
Instagram
https://www.instagram.com/drramonreyesmd/
Pinterest
https://www.pinterest.es/DrRamonReyesMD/
Twitter
https://twitter.com/eeiispain
Blog
http://emssolutionsint.blogspot.com/2016/12/dr-ramon-reyes-diaz-md-emt-t-dmo.html
TELEGRAM
Group https://t.me/joinchat/GRsTvEHYjNLP8yc6gPXQ9Q
Todas nuestras publicaciones sobre Covid-19 en el enlace
AVISO IMPORTANTE A NUESTROS USUARIOS
Este Blog va dirigido a profesionales de la salud y publico en general EMS Solutions International garantiza, en la medida en que puede hacerlo, que los contenidos recomendados y comentados en el portal, lo son por profesionales de la salud. Del mismo modo, los comentarios y valoraciones que cada elemento de información recibe por el resto de usuarios registrados –profesionales y no profesionales-, garantiza la idoneidad y pertinencia de cada contenido.
Es pues, la propia comunidad de usuarios quien certifica la fiabilidad de cada uno de los elementos de información, a través de una tarea continua de refinamiento y valoración por parte de los usuarios.
Si usted encuentra información que considera erronea, le invitamos a hacer efectivo su registro para poder avisar al resto de usuarios y contribuir a la mejora de dicha información.
El objetivo del proyecto es proporcionar información sanitaria de calidad a los individuos, de forma que dicha educación repercuta positivamente en su estado de salud y el de su entorno. De ningún modo los contenidos recomendados en EMS Solutions International están destinados a reemplazar una consulta reglada con un profesional de la salud.
AED Automatic External Defibrillator . UN compacto, economico y seguro https://emssolutionsint.blogspot.com/2019/08/aed-automatic-external-defibrillator-un.html
DESCARGA MANUAL PDF en Español
Dr Ramon REYES, MD,
Por favor compartir nuestras REDES SOCIALES @DrRamonReyesMD, así podremos llegar a mas personas y estos se beneficiarán de la disponibilidad de estos documentos, pdf, e-book, gratuitos y legales..
Por favor compartir nuestras REDES SOCIALES @DrRamonReyesMD, así podremos llegar a mas personas y estos se beneficiarán de la disponibilidad de estos documentos, pdf, e-book, gratuitos y legales..
Grupo Biblioteca/PDFs gratis en Facebook
https://www.facebook.com/groups/PDFgratisMedicina #DrRamonReyesMD
https://www.facebook.com/DrRamonReyesMD
https://www.instagram.com/drramonreyesmd/
https://www.pinterest.es/DrRamonReyesMD/
https://twitter.com/eeiispain
Blog
http://emssolutionsint.blogspot.com/2016/12/dr-ramon-reyes-diaz-md-emt-t-dmo.html
TELEGRAM
Group https://t.me/joinchat/GRsTvEHYjNLP8yc6gPXQ9Q
Todas nuestras publicaciones sobre Covid-19 en el enlace
AVISO IMPORTANTE A NUESTROS USUARIOS
Este Blog va dirigido a profesionales de la salud y publico en general EMS Solutions International garantiza, en la medida en que puede hacerlo, que los contenidos recomendados y comentados en el portal, lo son por profesionales de la salud. Del mismo modo, los comentarios y valoraciones que cada elemento de información recibe por el resto de usuarios registrados –profesionales y no profesionales-, garantiza la idoneidad y pertinencia de cada contenido.
Es pues, la propia comunidad de usuarios quien certifica la fiabilidad de cada uno de los elementos de información, a través de una tarea continua de refinamiento y valoración por parte de los usuarios.
Si usted encuentra información que considera erronea, le invitamos a hacer efectivo su registro para poder avisar al resto de usuarios y contribuir a la mejora de dicha información.
El objetivo del proyecto es proporcionar información sanitaria de calidad a los individuos, de forma que dicha educación repercuta positivamente en su estado de salud y el de su entorno. De ningún modo los contenidos recomendados en EMS Solutions International están destinados a reemplazar una consulta reglada con un profesional de la salud.





